Radang paru-paru
Artikel ini memberikan informasi dasar tentang topik kesehatan. |
| Radang paru-paru | |
|---|---|
 | |
| Gambar rontgen dada menunjukkan pneumonia bakterial berbentuk baji yang sangat menonjol di paru kanan. | |
| Informasi umum | |
| Spesialisasi | Pulmonologi, penyakit menular |
Radang paru-paru atau pneumonia adalah kondisi inflamasi pada paru—utamanya memengaruhi kantung-kantung udara mikroskopik yang dikenal sebagai alveolus.[1][2] Kondisi ini biasanya disebabkan oleh infeksi virus atau bakteri dan lebih jarang mikroorganisme lainnya, obat-obatan tertentu, dan kondisi lain seperti penyakit autoimun.[1][3]
Gejala khasnya meliputi batuk, nyeri dada, demam, dan kesulitan bernapas.[4] Alat diagnostik mencakup rontgen dan pengambilan kultur dari sputum. Vaksin untuk mencegah jenis pneumonia tertentu kini sudah tersedia. Pengobatan yang dilakukan bergantung pada penyebab dasarnya. Dugaan pneumonia bakterial diobati dengan antibiotik. Jika pneumonianya parah, penderita biasanya dirujuk ke rumah sakit.
Setiap tahunnya, pneumonia menjangkiti sekitar 450 juta orang, tujuh persen dari total populasi dunia, dan menyebabkan sekitar 4 juta kematian. Walaupun pneumonia dijuluki oleh William Osler pada abad ke-19 sebagai "the captain of the men of death" (pemimpin kematian),[5] penemuan terapi antibiotik dan vaksin pada abad ke-20 telah meningkatkan daya tahan hidup.[6] Meskipun demikian, di negara berkembang, dan di antara orang-orang berusia sangat lanjut, sangat muda, dan penderita sakit kronis, pneumonia tetap menjadi penyebab kematian yang utama.[6][7]
Tanda-tanda dan gejala[sunting | sunting sumber]
| Frekuensi gejala[8] | |
|---|---|
| Gejala | Frekuensi |
| Batuk | |
| Kelelahan | |
| Demam | |
| Sulit bernapas | |
| Sputum | |
| Nyeri dada | |
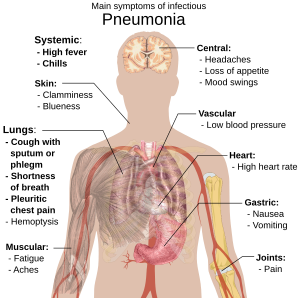
Pasien pneumonia yang menular biasanya menderita batuk produktif, demam yang disertai menggigil bergetar, sulit bernapas, nyeri dada yang tajam atau menghunjam selama menarik napas dalam-dalam, dan peningkatan laju respirasi.[9] Pada manula, adanya kebingungan menjadi tanda yang paling utama.[9] Tanda-tanda dan gejala khusus pada anak-anak balita yaitu demam, batuk, dan napas yang cepat atau sulit.[10]
Demam tidak sangat spesifik, karena ini gejala yang umum timbul pada berbagai penyakit, dan mungkin tidak tampak pada penderita penyakit parah atau malagizi. Selain itu, gejala batuk sering tidak muncul pada anak-anak berusia kurang dari 2 bulan.[10] Tanda-tanda dan gejala yang lebih parah meliputi: kulit biru, rasa haus berkurang, konvulsi, muntah-muntah yang menetap, suhu ekstrem, atau penurunan tingkat kesadaran.[10][11]
Kasus pneumonia bakterial dan viral biasanya muncul dengan gejala yang serupa.[12] Beberapa penyebabnya dikaitkan dengan karakteristik klinis yang klasik tetapi tidak spesifik. Pneumonia yang disebabkan oleh Legionella dapat muncul disertai nyeri perut, diare, atau kebingungan,[13] sedangkan pneumonia yang disebabkan oleh Streptococcus pneumoniae dikaitkan dengan sputum berwarna karat,[14] dan pneumonia yang disebabkan oleh Klebsiella dapat disertai sputum berdarah yang sering digambarkan sebagai "currant jelly" (lendir merah).[8] Sputum berdarah (dikenal sebagai hemoptisis) juga dapat muncul pada tuberkulosis, pneumonia gram-negatif, dan abses paru serta umum dijumpai pada bronkitis akut.[11] Pneumonia mikoplasma dapat timbul bersama pembengkakan nodus limfa di leher, nyeri sendi, atau infeksi telinga tengah.[11] Pneumonia viral lebih umum muncul disertai mengi dibandingkan dengan pneumonia bakterial.[12]
Penyebab[sunting | sunting sumber]

Pneumonia terutama disebabkan oleh infeksi dari bakteri atau virus dan jarang dijumpai disebabkan oleh fungi dan parasit. Walaupun terdapat lebih dari 100 galur agen infeksi yang telah diidentifikasi, namun hanya beberapa yang bertanggungjawab atas mayoritas kasus yang ada. Infeksi bersama dengan virus beserta bakteri dapat muncul hingga sebanyak 45% infeksi pada anak-anak dan 15% infeksi pada orang dewasa.[6] Agen penyebabnya tidak dapat diisolasi pada sekitar setengah kasus yang ada walaupun pengujian yang cermat telah dilakukan.[15]
Istilah pneumonia terkadang digunakan secara lebih luas terhadap berbagai kondisi yang menyebabkan inflamasi paru-paru (misalnya yang disebabkan oleh penyakit autoimun, luka bakar kimia atau reaksi obat); namun demikian, inflamasi ini lebih tepat disebut sebagai pneumonitis.[16][17] Menurut sejarahnya agen penginfeksi dibagi menjadi "khas" dan "tidak khas" didasarkan pada aspek yang diduga, tetapi bukti-bukti yang ada tidak mendukung pembedaan ini, sehingga kini tidak lagi ditekankan.[18]
Faktor risiko dan kondisi yang memengaruhi pneumonia mencakup: merokok, imunodefisiensi, alkoholisme, penyakit obstruktif paru kronis, penyakit ginjal kronis, dan penyakit hati.[11] Penggunaan obat-obatan yang bersifat menekan asam seperti penghambat pompa proton atau antagonis H2 dikaitkan dengan peningkatan risiko pneumonia.[19] Usia lanjut juga berpengaruh pada pneumonia.[11]
Bakteri[sunting | sunting sumber]
Bakteri adalah penyebab paling umum dari pneumonia dapatan masyarakat (CAP), dengan Streptococcus pneumoniae berhasil diisolasi dalam hampir 50% kasus yang ada.[20][21] Bakteri lain yang umum diisolasi mencakup termasuk: Haemophilus influenzae dalam 20% kasus, Chlamydophila pneumoniae dalam 13% kasus, dan Mycoplasma pneumoniae dalam 3% kasus;[20] Staphylococcus aureus; Moraxella catarrhalis; Legionella pneumophila dan Basilus gram-negatif.[15] Sejumlah versi kekebalan obat dari infeksi di atas makin umum dijumpai, termasuk Streptococcus pneumoniae kebal obat (DRSP) dan Staphylococcus aureus yang kebal terhadap metisilin(MRSA).[11]
Penyebaran organisme mudah terjadi jika faktor risikonya ada.[15] Alkoholisme diasosiasikan denganStreptococcus pneumoniae, organisme anaerobik, dan Mycobacterium tuberculosis; merokok mempermudah pengaruh dari Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, dan Legionella pneumophila. Pajanan terhadap burung diasosiasikan dengan Chlamydia psittaci; terhadap hewan ternak dengan Coxiella burnetti; aspirasi isi perut dengan organisme anaerobik; dan fibrosis kistik dengan Pseudomonas aeruginosa dan Staphylococcus aureus.[15]Streptococcus pneumoniae lebih sering dijumpai di musim dingin,[15] dan patut diduga pada orang yang menghirup sejumlah besar organisme anaerobik.[11]
Virus[sunting | sunting sumber]
Virus bertanggung jawab atas sekitar sepertiga kasus pneumonia pada orang dewasa[6] dan sekitar 15% kasus pada anak-anak.[22] Agen yang biasanya terkait mencakup: rhinovirus, coronavirus, virus influenza,virus sinsitium pernapasan (RSV), adenovirus, dan parainfluenza.[6][23] Virus herpes simpleks jarang menyebabkan pneumonia, kecuali dalam kelompok seperti: bayi baru lahir, penderita kanker, penerima transplantasi, dan penderita luka bakar yang cukup parah.[24] Orang yang menjalani transplantasi organ atau yang mempunyai respon imun lemah menunjukkan tingkat pneumonia cytomegalovirus yang tinggi.[22][24] Para penderita infeksi virus dapat terinfeksi secara sekunder dengan bakteri Streptococcus pneumoniae, Staphylococcus aureus, atau Haemophilus influenzae, khususnya ketika disertai masalah kesehatan lain.[11][22] Virus yang berbeda mendominasi masa yang berbeda dalam setahun, sebagai contoh selama musim influenza maka virus influenza bertanggungjawab atas lebih dari separuh kasus virus yang terjadi.[22] Wabah virus lainnya juga sesekali muncul, termasuk hantavirus dan coronavirus.[22]
Fungi[sunting | sunting sumber]
Pneumonia jamur jarang dijumpai, namun lebih sering muncul pada individu yang menderita sistem kekebalan lemah akibat AIDS, obat penekan kekebalan, atau masalah medis lainnya.[15][25] Jenis ini paling sering disebabkan oleh Histoplasma capsulatum, blastomyces, Cryptococcus neoformans, Pneumocystis jiroveci, dan Coccidioides immitis. Histoplasmosis paling umum terjadi di lembah Sungai Mississippi, dan coccidioidomycosis paling umum dijumpai di Barat Daya Amerika.[15] Jumlah kasus telah meningkat di paruh kedua abad ke-20 akibat makin seringnya orang melakukan perjalanan dan meningkatnya supresi kekebalan tubuh dalam populasi.[25]
Parasit[sunting | sunting sumber]
Beragam parasit dapat memengaruhi paru-paru, termasuk: Toxoplasma gondii, Strongyloides stercoralis, Ascaris lumbricoides, dan Plasmodium malariae.[26] Berbagai organisme ini biasanya memasuki tubuh melalui kontak langsung dengan kulit, pencernaan, atau melalui vektor serangga.[26] Kecuali untuk Paragonimus westermani, kebanyakan parasit tidak secara khusus menginfeksi paru-paru tetapi melibatkan paru-paru sebagai tempat sekunder terhadap tempat lainnya.[26] Sebagian parasit, khususnya yang termasuk genera Ascaris danStrongyloides, merangsang timbulnya reaksi eosinofilik kuat, yang dapat mengakibatkan pneumonia eosinofilik.[26] Dalam infeksi lainnya, seperti malaria, keterlibatan paru terutama akibat inflamasi sistemik yang diinduksi oleh sitokin.[26] Di negara berkembang infeksi semacam ini paling sering dijumpai pada orang-orang yang kembali dari bepergian atau pada para imigran.[26] Secara global, infeksi-infeksi paling sering terjadi pada pada penderita defisiensi kekebalan tubuh.[27]
Idiopatik[sunting | sunting sumber]
Pneumonia interstisial idiopatik atau pneumonia yang tidak menular[28] merupakan kelas penyakit paru difus. Kelas ini mencakup: kerusakan alveolar difus, organizing pneumonia, pneumonia interstisial non-spesifik, pneumonia interstisial limfositik, pneumonia interstisial desquamative, penyakit paru interstisial bronkiolitis pernapasan, dan pneumonia interstisial biasa.[29]
Patofisiologi[sunting | sunting sumber]
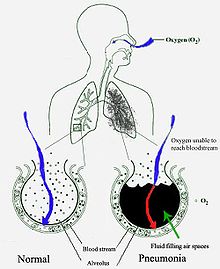
Pneumonia sering berawal sebagai infeksi saluran pernapasan atas yang kemudian berpindah ke saluran pernapasan bawah.[30]
Vaksinasi terhadap Haemophilus influenzae dan Streptococcus pneumoniae sudah memiliki bukti bagus untuk mendukung penggunaannya.[30] Mengimunisasi anak terhadap Streptococcus pneumoniae sudah menyebabkan penurunan insiden infeksi ini pada orang dewasa, karena banyak orang dewasa memperoleh infeksi ini dari anak-anak. Vaksin Streptococcus pneumoniae tersedia untuk orang dewasa, dan sudah ditemukan menurunkan risiko penyakit pneumokokal yang invansif.[31] Vaksin lain yang mendukung efek perlindungan terhadap pneumonia termasuk: batuk rejan, cacar air, and campak.[32]
Lainnya[sunting | sunting sumber]
Berhenti merokok[33] dan menurunkan polusi udara di dalam ruangan, seperti yang berasal dari memasak di dalam ruangan dengan menggunakan kayu atau kotoran sapi, dianjurkan.[10][12] Merokok tampaknya menjadi faktor risiko terbesar untuk pneumonia pneumokokal pada orang dewasa yang seharusnya sehat.[34] Kebersihan tangan dan menutupi batuk dengan lengan tangan bisa juga menjadi sarana pencegahan yang efektif.[32] Pemakaian masker operasi oleh mereka yang sakit juga bisa mencegah penyakit.[34]
Mengobati penyakit dasarnya (seperti HIV/AIDS, diabetes melitus, dan malagizi) dengan tepat bisa menurunkan risiko pneumonia.[12][32][35] Pada anak-anak usia di bawah 6 bulan pemberian susu ibu ekslusif menurunkan baik risiko maupun keparahan penyakit.[12] Di kalangan mereka yang menderita HIV/AIDS serta hitungan CD4 kurang dari 200 sel/uL, antibiotik trimetoprim/sulfametoksazol menurunkan risiko Pneumonia pneumosistis[36] dan bisa juga berguna untuk pencegahan bagi mereka yang memiliki gangguan kekebalan tubuh tetapi tidak mempunyai HIV.[37]
Menguji wanita hamil untuk Streptokokus Grup B dan Klamidia trakomatis, dan memberikan pengobatan antibiotik, bila diperlukan, menurunkan risiko tingkat pneumonia pada bayi;[38][39] sarana pencegahan transmisi dari ibu ke anak bisa juga efisien.[40] Menyedot mulut dan tenggororkan bayi dengan cairan amnion yang tercemar mekonium belum terbukti menurunkan tingkat pneumonia aspirasi dan bisa membahayakan,[41] jadi praktik ini tidak dianjurkan dalam kebanyakan situasi.[41] Di kalangan lansia yang ringkih, perawatan kesehatan mulut yang baik bisa menurunkan risiko pneumonia aspirasi.[42]
Penatalaksanaan[sunting | sunting sumber]
| CURB-65 | |
|---|---|
| Symptom | Points |
| Confusion | |
| Urea>7 mmol/l | |
| Respiratory rate>30 | |
| SBP<90mmHg, DBP<60mmHg | |
| Age>=65 | |
Biasanya, antibiotik oral, istirahat, analgesik sederhana, dan cairan memadai untuk resolusi lengkap.[33] Namun, mereka yang memiliki kondisi medis lain, kalangan lansia, atau mereka yang mengalami gangguan pernafasan berat mungkin memerlukan pengobatan lebih lanjut. Bila gejala memburuk, pneumonia tidak membaik dengan pengobatan di rumah, atau terjadi komplikasi, perawatan di rumah sakit mungkin diperlukan.[33] Di seluruh dunia, kira-kira 7–13% dari kasus di kalangan anak-anak memerlukan rawat inap [10] sementara di dunia maju antara 22 hingga 42% orang dewasa dengan pneumonia yang diperoleh dari komunitas dirawat di rumah sakit.[33] Skor CURB-65 berguna untuk menentukan perlunya rawat inap di kalangan orang dewasa.[33] Bila skornya 0 atau 1 penderita biasanya bisa ditangani di rumah, bila skornya 2 diperlukan perawatan singkat di RS atau tindak lanjut untuk meneruskan perawatan, bila skornya 3–5 dianjurkan rawat inap di RS.[33] Di kalangan anak-anak, mereka yang mengalami kesulitan pernafasan atau saturasi oksigennya kurang dari 90% harus dirawat di RS.[43] Manfaat fisioterapi dada dalam pneumonia belum ditentukan.[44] Ventilasi non-invasif bisa bermanfaat bagi mereka yang dirawat di unit rawat intensif (ICU).[45] Obat batuk tanpa resep dokter belum terbukti efektif[46] demikian juga penggunaan unsur seng di kalangan anak-anak.[47] Tidak ada cukup bukti untuk mukolitik.[46]
Bakteri[sunting | sunting sumber]
Antibiotik memperbaiki hasil-hasil di kalangan penderita pneumonia bakteri.[48] Pada mulanya pilihan antibiotik tergantung pada karakteristik penderita, seperti usia, kesehatan dasarnya, dan lokasi dimana infeksi diperoleh. Di Inggris, pengobatan empiris dengan amoksisilin dianjurkan sebagai pilihan pertama untuk pneumonia yang diperoleh dari komunitas, dengan doksisiklin atau klaritromisin sebagai alternatifnya.[33] Di Amerika Utara, di mana bentuk “atipikal” dari pneumonia yang diperoleh dari komunitas lebih umum, makrolid (seperti azitromisin atau eritromisin), dan doksosiklin menggantikan amoksisilin sebagai pilihan pertama untuk rawat jalan di kalangan orang dewasa.[21][49] Di kalangan anak-anak dengan gejala ringan atau sedang, amoksisilin tetap menjadi pilihan pertama.[43] Penggunaan fluorokuinolon dalam kasus yang tidak kompleks tidak dianjurkan karena kekuatiran mengenai efek samping dan menimbulkan ketahanan sementara manfaat klinisnya tidak lebih besar.[21][50] Durasi pengobatan biasanya tujuh hingga sepuluh hari, tetapi bukti yang makin banyak menunjukkan pemberian obat yang lebih pendek (tiga hingga lima hari) sama efektifnya.[51] Dianjurkan untuk pneumonia yang diperoleh dari rumah sakit termasuk sefalosporin, karbapenem, fluorokuinolon, aminoglikosida, dan vankomisin generasi ketiga dan keempat.[52] Antibiotik ini sering diberikan secara intravena dan digunakan sebagai kombinasi.[52] Di kalangan mereka yang dirawat di rumah sakit lebih dari 90% membaik dengan pengobatan antibiotik awal.[18]
Viral[sunting | sunting sumber]
Penghambat neuraminidase bisa digunakan untuk mengobati viral pneumonia yang disebabkan oleh virus influenza (influenza A dan influenza B).[6] Tidak ada pengobatan antivirus yang dianjurkan untuk jenis lain dari pneumonia virus yang diperoleh dari komunitas termasuk virus SARS coronavirus, adenovirus, hantavirus, dan parainfluenza.[6] Influenza A bisa diobati dengan rimantadine atau amantadine, sementara influenza A atau B bisa diobati dengan oseltamivir, zanamivir atau peramivir.[6] Pengobatan ini paling bermanfaat bila mulai diberikan dalam waktu 48 jam sejak munculnya gejala awal.[6] Banyak strain dari influenza A H5N1, juga dikenal sebagai avian influenza atau "flu burung," sudah menunjukkan ketahanan terhadap rimantadine dan amantadine.[6] Penggunaan antibiotik dalam pneumonia virus dianjurkan oleh beberapa ahli karena tidak mungkin mengesampingkan terjadinya infeksi bakteri yang kompleks.[6] British Thoracic Society menganjurkan agar antibiotik tidak diberikan pada mereka yang mengalami penyakit ringan.[6] Penggunaan kortikosteroid kontroversial.[6]
Aspirasi[sunting | sunting sumber]
Pada umumnya, pneumonitis aspirasi diobati secara konservatif dengan antibiotik yang ditujukan hanya untuk pneumonia aspirasi.[53] Pilihan antibiotiknya akan tergantung pada beberapa faktor, termasuk organisma penyebab yang dicurigai dan apakah pneumonia diperoleh di komunitas atau dikembangkan di setting rumah sakit. Pilihan umumnya termasuk clindamisin, kombinasi antibiotik beta-laktam dan metronidazole, atau aminoglikosida.[54] Kortikosteroid kadang-kadang digunakan dalam pneumonia aspirasi, tetapi hanya ada bukti terbatas yang mendukung efektivitasnya.[53]
Prognosis[sunting | sunting sumber]
Dengan pengobatan, kebanyakan jenis pneumonia bakteri akan stabil dalam waktu 3–6 hari.[55] Kadang-kadang memakan waktu beberapa minggu sebelum kebanyakan gejala diatasi.[55] Hasil rontgen biasanya bersih dalam waktu empat minggu dan mortalitas rendah (kurang dari 1%).[11][56] Di kalangan lansia atau orang yang memiliki masalah paru-paru lain penyembuhan mungkin memakan waktu lebih dari 12 minggu. Di kalangan orang yang memerlukan perawatan di rumah sakit, mortalitas mungkin hingga 10% dan di kalangan mereka yang memerlukan perawatan intensif (ICU) mortalitas bisa mencapai 30–50%.[11] Pneumonia adalah infeksi yang diperoleh di rumah sakit paling umum yang menyebabkan kematian.[18] Sebelum adanya antibiotik, mortalitas biasanya 30% di kalangan mereka yang dirawat di rumah sakit.[15]
Komplikasi bisa muncul terutama di kalangan lansia dan mereka yang memiliki masalah kesehatan dasar.[56] Ini bisa termasuk, antara lain: empiema, abses paru-paru, bronkiolitis obliteran, sindrom kesulitan pernafasan akut, sepsis, dan memburuknya masalah kesehatan dasar.[56]
Aturan prediksi klinis[sunting | sunting sumber]
Aturan prediksi klinis sudah dikembangkan untuk meramalkan secara lebih obyektif hasil-hasil dalam pneumonia.[18] Aturan ini sering digunakan untuk menentukan apakah penderita perlu dirawat di rumah sakit atau tidak.[18]
- Pneumonia severity index (or PSI Score)[18]
- CURB-65 score, which takes into account the severity of symptoms, any underlying diseases, and age[57]
Efusi pleura, empiema, dan abses[sunting | sunting sumber]

Pada pneumonia, pengumpulan cairan dapat terbentuk di dalam ruang yang mengelilingi paru.[58] Terkadang, mikroorganisme akan menginfeksi cairan ini dan menyebabkan empiema.[58] Untuk membedakan empiema dari efusi parapneumonik yang lebih sederhana dan biasa, cairan dapat diambil dengan (thorasentis) jarum, dan diperiksa.[58] Jika hasilnya menunjukkan bukti empiema, cairan harus diambil seluruhnya, terkadang memerlukan drainage cathater.[58] Pada kasus empiema parah, dekortikasi mungkin diperlukan.[58] Jika cairan yang terinfeksi tidak dikuras, infeksi akan terus terjadi karena antibiotik tidak masuk dengan baik ke dalam rongga pleural. Jika cairan tersebut steril, cairan perlu dikeluarkan seluruhnya hanya jika menimbulkan gejala atau tetap tak terpecahkan.[58]
Bakteria di dalam paru-paru akan membentuk kantung cairan terinfeksi yang disebut dengan abses paru-paru.[58] Abses paru-paru biasanya dapat dilihat dengan sinar-X namun terkadang memerlukan pemindaian CT untuk memastikan diagnosisnya.[58] Abses biasanya terjadi pada pneumonia aspirasi, dan sering kali mengandung beberapa jenis bakteri. Antibiotik jangka panjang biasanya sudah cukup untuk mengobati abses paru-paru, namun terkadang abses tersebut harus dikeluarkan seluruhnya dengan ahli bedah atau ahli radiologi.[58]
Kegagalan pernapasan dan sirkulatori[sunting | sunting sumber]
Pneumonia dapat menyebabkan kegagalan pernapasan dengan cara memicu sindrom gawat napas akut (ARDS), yang diakibatkan oleh kombinasi respons infeksi dan peradangan. Paru-paru dengan cepat terisi cairan dan menjadi keras. Paru-paru yang mengeras disertai kesulitan parah untuk mengekstraksi oksigen karena terhambat cairan alveolar akan memerlukan waktu lama untuk ventilasi mekanik untuk bertahan hidup.[22]
Sepsis adalah komplikasi yang dapat terjadi karena pneumonia namun biasanya hanya terjadi pada orang yang kekebalannya rendah atau hiposplenisme. Organisme yang umumnya terlibat adalah Streptococcus pneumoniae, Haemophilus influenzae dan Klebsiella pneumoniae. Penyebab lain dari gejalanya juga perlu diperhatikan seperti myocardial infarction atau embolisme pernapasan.[59]
Epidemiologi[sunting | sunting sumber]
no data <100 100–700 700–1400 1400–2100 2100–2800 2800–3500 | 3500–4200 4200–4900 4900–5600 5600–6300 6300–7000 >7000 |
Pneumonia adalah penyakit yang banyak terjadi yang menginfeksi kira-kira 450 juta orang per tahun dan terjadi di seluruh penjuru dunia.[6] Penyakit ini merupakan penyebab utama kematian pada semua kelompok yang menyebabkan jutaan kematian (7% dari kematian total dunia) setiap tahun.[6][48] Angka ini paling besar terjadi pada anak-anak yang berusia kurang dari lima tahun, dan dewasa yang berusia lebih dari 75 tahun.[6] Penyakit ini terjadi lima kali lebih sering di negara-negara berkembang daripada di negara maju.[6] Pneumonia yang diakibatkan oleh virus terhitung sekitar 200 juta kasus.[6] Di Amerika Serikat, sejak 2009, pneumonia menjadi penyebab ke-8 kematian.[11]
Anak-anak[sunting | sunting sumber]
Pada 2008, pneumonia terjadi pada kira-kira 156 juta anak-anak (151 juta di negara-negara berkembang dan 5 juta di negara-negara maju).[6] Ini menyebabkan 1,6 juta kematian, 28–34% dari angka kematian tersebut terjadi pada anak-anak di bawah lima tahun, dan 95% terjadi di negara-negara berkembang.[6][10] Negara-negara dengan beban tinggi pneumonia termasuk: India (43 juta), Cina (21 juta) dan Pakistan (10 juta).[61] Penyakit ini menjadi penyebab utama kematian pada anak-anak di negara-negara berpendapatan rendah.[6][48] Banyak kasus kematian ini yang terjadi pada periode bayi baru lahir. Organisasi Kesehatan Dunia (WHO) memperkirakan bahwa satu di antara tiga kematian pada bayi yang baru lahir disebabkan oleh pneumonia.[62] Kira-kira setengah dari kematian ini dapat dicegah secara teoretis, karena disebabkan oleh bakteri karena terdapat vaksin yang efektif.[63]
Sejarah[sunting | sunting sumber]

Pneumonia adalah penyakit yang banyak terjadi sepanjang sejarah manusia.[64] Gejalanya digambarkan oleh Hippocrates (c. 460 BC – 370 BC):[64]"Peripneumonia, dan afeksi pleuritis, hal-hal berikut perlu diamati: Jika demam menjadi akut, dan jika sakit dirasakan di salah satu sisi tubuh, atau di kedua sisi, dan jika batuk timbul dan ludah yang berwarna kuning atau gelap, atau sedikit, kering, dan kemerahan, atau berciri berbeda dari biasanya... Apabila pneumonia mencapai puncaknya, keadaan ini sulit diobati dan jika penderita tidak diobati, dan memburuk jika penderita pneumonia juga menderita dyspnoea, dan urin sedikit dan tajam, jika keringat keluar dari daerah sekitar leher dan kepala, karena keringat tersebut adalah keringat yang tidak sehat, karena diakibatkan oleh sesak napas, dan kerasnya penyakit yang menyerang tangan bagian atas."[65] Namun, Hippocrates menyebut pneumonia sebagai penyakit "dinamai di zaman kuno." Dia juga melaporkan hasil dari drainase bedah empiema. Maimonides (1135–1204 AD) melihat: "Gejala umumnya yang terjadi pada pneumonia dan tidak pernah tidak terjadi adalah sebagai berikut: demam akut, nyeri pleuritis seperti ditusuk, napas pendek dan terengah-engah, denyut naik turun dan batuk."[66] Gambaran klinis ini mirip dengan yang ditemukan dalam buku teks modern, dan mencerminkan luasnya pengetahuan medis dari Abad Pertengahan hingga abad ke-19.
Edwin Klebs adalah orang pertama yang mengamati bakteri di saluran napas orang yang meninggal karena pada 1875.[67] Karya pertama yang mengidentifikasi dua bakteri penyebab pneumonia yang paling umum, Streptococcus pneumoniae dan Klebsiella pneumoniae ditampilkan oleh Carl Friedländer[68] dan Albert Fränkel[69] pada 1882 dan 1884, secara berturut-turut. Karya pertama Friedländer memperkenalkan Gram stain, tes laboratorium dasar yang masih digunakan saat ini untuk mengidentifikasi dan mengelompokkan bakteri. Tulisan Christian Gram yang menggambarkan prosedur tersebut pada 1884 membantu untuk membedakan dua bakteri tersebut, dan menunjukkan bahwa pneumonia dapat diakibatkan oleh lebih dari satu mikroorganisme.[70]
Sir William Osler, dikenal sebagai "bapak kedokteran modern," mengapresiasi kematian dan kecacatan yang disebabkan oleh pneumonia, dengan menyebutnya "kapten pembunuh manusia" pada 1918, karena telah melampaui tuberkulosis sebagai penyebab utama kematian pada masa ini. Istilah ini berasal dari istilah yang diciptakan oleh John Bunyan berkaitan dengan "penggerogotan" (tuberkulosis).[71][72] Osler juga menggambarkan pneumonia sebagai "teman orang tua" karena kematian yang terjadi sering kali berlangsung cepat dan tanpa rasa sakit sedangkan sebenarnya masih ada cara yang lebih lama dan sakit untuk mati.[15]
Beberapa perkembangan pada 1900-an meningkatkan hasil pengobatan untuk pasien pneumonia. Dengan kemajuan penicillin dan antibiotik lainnya, teknik pembedahan modern, dan perawatan intensif pada abad ke-20, mortalitas akibat pneumonia, mendekati 30%, menurun di negara-negara maju. Vaksinasi bayi untuk melawan Haemophilus influenzae tipe B mulai pada 1988 dan menyebabkan penurunan dramatis pada kasus tersebut setelahnya.[73] Vaksinasi melawan Streptococcus pneumoniae pada orang dewasa mulai pada 1977, dan pada anak-anak pada 2000, yang menghasilkan penurunan serupa.[74]
Masyarakat dan budaya[sunting | sunting sumber]
Karena tingginya beban penyakit pada negara-negara berkembang dan kesadaran yang relatif rendah terhadap penyakit ini di negara-negara maju, komunitas kesehatan global mendeklarasikan 12 November sebagai Hari Pneumonia Dunia, hari bagi warga negara dan pembuat kebijakan yang memiliki perhatian terhadap penyakit ini untuk melakukan tindakan melawan penyakit tersebut.[75] Biaya ekonomi global dari komunitas karena pneumonia diperkirakan mencapai $17 miliar.[11]
Lihat pula[sunting | sunting sumber]
Referensi[sunting | sunting sumber]
- ^ a b McLuckie, [editor] A. (2009). Respiratory disease and its management. New York: Springer. hlm. 51. ISBN 978-1-84882-094-4.
- ^ Leach, Richard E. (2009). Acute and Critical Care Medicine at a Glance (edisi ke-2nd). Wiley-Blackwell. ISBN 1-4051-6139-6. Diakses tanggal 2011-04-21.
- ^ Jeffrey C. Pommerville (2010). Alcamo's Fundamentals of Microbiology (edisi ke-9th). Sudbury MA: Jones & Bartlett. hlm. 323. ISBN 0-7637-6258-X.
- ^ Ashby, Bonnie; Turkington, Carol (2007). The encyclopedia of infectious diseases (edisi ke-3rd). New York: Facts on File. hlm. 242. ISBN 0-8160-6397-4. Diakses tanggal 2011-04-21.
- ^ Osler, William (1901). Principles and Practice of Medicine, 4th Edition. New York: D. Appleton and Company. hlm. 108. Diarsipkan dari versi asli tanggal 2007-07-08. Diakses tanggal 2014-01-12.
- ^ a b c d e f g h i j k l m n o p q r s t u Ruuskanen, O (2011-04-09). "Viral pneumonia". Lancet. 377 (9773): 1264–75. doi:10.1016/S0140-6736(10)61459-6. PMID 21435708.
- ^ George, Ronald B. (2005). Chest medicine : essentials of pulmonary and critical care medicine (edisi ke-5th ed.). Philadelphia, PA: Lippincott Williams & Wilkins. hlm. 353. ISBN 9780781752732.
- ^ a b Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. hlm. 480. ISBN 0-07-148480-9.
- ^ a b Hoare Z (2006). "Pneumonia: update on diagnosis and management" (PDF). BMJ. 332 (7549): 1077–9. doi:10.1136/bmj.332.7549.1077. PMC 1458569
 . PMID 16675815.
. PMID 16675815.
- ^ a b c d e f Singh, V (March 2011). "Pneumonia — management in the developing world". Paediatric respiratory reviews. 12 (1): 52–9. doi:10.1016/j.prrv.2010.09.011. PMID 21172676.
- ^ a b c d e f g h i j k l Nair, GB (November 2011). "Community-acquired pneumonia: an unfinished battle". The Medical clinics of North America. 95 (6): 1143–61. doi:10.1016/j.mcna.2011.08.007. PMID 22032432.
- ^ a b c d e "Pneumonia (Fact sheet N°331)". World Health Organization. August 2012.
- ^ Darby, J (October 2008). "Could it be Legionella?". Australian family physician. 37 (10): 812–5. PMID 19002299.
- ^ Ortqvist, A (December 2005). "Streptococcus pneumoniae: epidemiology, risk factors, and clinical features". Seminars in respiratory and critical care medicine. 26 (6): 563–74. doi:10.1055/s-2005-925523. PMID 16388428.
- ^ a b c d e f g h i Ebby, Orin (2005). "Community-Acquired Pneumonia: From Common Pathogens To Emerging Resistance". Emergency Medicine Practice. 7 (12).
- ^ Lowe, J. F.; Stevens, Alan (2000). Pathology (edisi ke-2nd). St. Louis: Mosby. hlm. 197. ISBN 0-7234-3200-7.
- ^ Snydman, editors, Raleigh A. Bowden, Per Ljungman, David R. (2010). Transplant infections (edisi ke-3rd). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. hlm. 187. ISBN 978-1-58255-820-2.
- ^ a b c d e f Murray and Nadel (2010). Chapter 32.
- ^ Eom, CS (22 February 2011). "Use of acid-suppressive drugs and risk of pneumonia: a systematic review and meta-analysis". CMAJ : Canadian Medical Association journal = journal de l'Association medicale canadienne. 183 (3): 310–9. doi:10.1503/cmaj.092129. PMC 3042441
 . PMID 21173070.
. PMID 21173070.
- ^ a b Sharma, S; Maycher, B; Eschun, G (May 2007). "Radiological imaging in pneumonia: recent innovations". Current Opinion in Pulmonary Medicine. 13 (3): 159–69. doi:10.1097/MCP.0b013e3280f3bff4. PMID 17414122.
- ^ a b c Anevlavis S (2010). "Community acquired bacterial pneumonia". Expert Opin Pharmacother. 11 (3): 361–74. doi:10.1517/14656560903508770. PMID 20085502.
- ^ a b c d e f Murray and Nadel (2010). Chapter 31.
- ^ Figueiredo LT (September 2009). "Viral pneumonia: epidemiological, clinical, pathophysiological, and therapeutic aspects". J Bras Pneumol. 35 (9): 899–906. doi:10.1590/S1806-37132009000900012. PMID 19820817.
- ^ a b Behera, D. (2010). Textbook of pulmonary medicine (edisi ke-2nd). New Delhi: Jaypee Brothers Medical Pub. hlm. 391–394. ISBN 8184487495.
- ^ a b Maskell, Nick (2009). Oxford desk reference. Oxford: Oxford University Press. hlm. 196. ISBN 9780199239122.
- ^ a b c d e f Murray and Nadel (2010). Chapter 37.
- ^ Vijayan, VK (2009 May). "Parasitic lung infections". Current opinion in pulmonary medicine. 15 (3): 274–82. PMID 19276810.
- ^ Clinical infectious diseases : a practical approach. New York, NY [u.a.]: Oxford Univ. Press. 1999. hlm. 833. ISBN 978-0-19-508103-9.
- ^ Diffuse parenchymal lung disease : ... 47 tables (edisi ke-[Online-Ausg.]). Basel: Karger. 2007. hlm. 4. ISBN 978-3-8055-8153-0.
- ^ a b Ranganathan, SC (February 2009). "Pneumonia and other respiratory infections". Pediatric clinics of North America. 56 (1): 135–56, xi. doi:10.1016/j.pcl.2008.10.005. PMID 19135585.
- ^ Moberley, SA (2008-01-23). Andrews, Ross M, ed. "Vaccines for preventing pneumococcal infection in adults". Cochrane database of systematic reviews (1): CD000422. doi:10.1002/14651858.CD000422.pub2. PMID 18253977.
- ^ a b c "Pneumonia Can Be Prevented — Vaccines Can Help". Centers for Disease Control and Prevention. Diakses tanggal 22 October 2012.
- ^ a b c d e f g Lim, WS (October 2009). "BTS guidelines for the management of community acquired pneumonia in adults: update 2009". Thorax. 64 (Suppl 3): iii1–55. doi:10.1136/thx.2009.121434. PMID 19783532.
- ^ a b Mandell, LA (1 March 2007). "Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults". Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 44 (Suppl 2): S27–72. doi:10.1086/511159. PMID 17278083.
- ^ Gray, DM (May 2010). "Community-acquired pneumonia in HIV-infected children: a global perspective". Current opinion in pulmonary medicine. 16 (3): 208–16. doi:10.1097/MCP.0b013e3283387984. PMID 20375782.
- ^ Huang, L (June 2011). "HIV-associated Pneumocystis pneumonia". Proceedings of the American Thoracic Society. 8 (3): 294–300. doi:10.1513/pats.201009-062WR. PMC 3132788
 . PMID 21653531.
. PMID 21653531.
- ^ Green H, Paul M, Vidal L, Leibovici L (2007). Green, Hefziba, ed. "Prophylaxis for Pneumocystis pneumonia (PCP) in non-HIV immunocompromised patients". Cochrane Database Syst Rev (3): CD005590. doi:10.1002/14651858.CD005590.pub2. PMID 17636808.
- ^ Taminato, M (November–December 2011). "Screening for group B Streptococcus in pregnant women: a systematic review and meta-analysis". Revista latino-americana de enfermagem. 19 (6): 1470–8. PMID 22249684.
- ^ Darville, T (October 2005). "Chlamydia trachomatis infections in neonates and young children". Seminars in pediatric infectious diseases. 16 (4): 235–44. doi:10.1053/j.spid.2005.06.004. PMID 16210104.
- ^ Global Action Plan for Prevention and Control of Pneumonia (GAPP) (PDF). World Health Organization. 2009.
- ^ a b Roggensack, A (April 2009). "Management of meconium at birth". Journal of obstetrics and gynaecology Canada : JOGC = Journal d'obstetrique et gynecologie du Canada : JOGC. 31 (4): 353–4, 355–7. PMID 19497156.
- ^ van der Maarel-Wierink, CD (6 March 2012). "Oral health care and aspiration pneumonia in frail older people: a systematic literature review". Gerodontology: no. doi:10.1111/j.1741-2358.2012.00637.x. PMID 22390255.
- ^ a b Bradley, JS (2011-08-31). "The Management of Community-Acquired Pneumonia in Infants and Children Older Than 3 Months of Age: Clinical Practice Guidelines by the Pediatric Infectious Diseases Society and the Infectious Diseases Society of America". Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 53 (7): e25–76. doi:10.1093/cid/cir531. PMID 21880587.
- ^ Yang, M (2010-02-17). Dong, Bi Rong, ed. "Chest physiotherapy for pneumonia in adults". Cochrane database of systematic reviews (2): CD006338. doi:10.1002/14651858.CD006338.pub2. PMID 20166082.
- ^ Zhang, Y (14 March 2012). Dong, Bi Rong, ed. "Oxygen therapy for pneumonia in adults". Cochrane database of systematic reviews. 3: CD006607. doi:10.1002/14651858.CD006607.pub4. PMID 22419316.
- ^ a b Chang CC, Cheng AC, Chang AB (2012). Chang, Christina C, ed. "Over-the-counter (OTC) medications to reduce cough as an adjunct to antibiotics for acute pneumonia in children and adults". Cochrane Database Syst Rev. 2: CD006088. doi:10.1002/14651858.CD006088.pub3. PMID 22336815.
- ^ Haider, BA (5 October 2011). Bhutta, Zulfiqar A, ed. "Zinc supplementation as an adjunct to antibiotics in the treatment of pneumonia in children 2 to 59 months of age". Cochrane database of systematic reviews (10): CD007368. doi:10.1002/14651858.CD007368.pub2. PMID 21975768.
- ^ a b c Kabra SK (2010). Kabra, Sushil K, ed. "Antibiotics for community-acquired pneumonia in children". Cochrane Database Syst Rev. 3 (3): CD004874. doi:10.1002/14651858.CD004874.pub3. PMID 20238334.
- ^ Lutfiyya MN (2006). "Diagnosis and treatment of community-acquired pneumonia" (PDF). Am Fam Physician. 73 (3): 442–50. PMID 16477891.
- ^ Eliakim-Raz, N (12 September 2012). Eliakim-Raz, Noa, ed. "Empiric antibiotic coverage of atypical pathogens for community-acquired pneumonia in hospitalized adults". Cochrane database of systematic reviews. 9: CD004418. doi:10.1002/14651858.CD004418.pub4. PMID 22972070.
- ^ Scalera NM (2007). "How long should we treat community-acquired pneumonia?". Curr. Opin. Infect. Dis. 20 (2): 177–81. doi:10.1097/QCO.0b013e3280555072. PMID 17496577.
- ^ a b American Thoracic Society; Infectious Diseases Society of America (2005). "Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia". Am J Respir Crit Care Med. 171 (4): 388–416. doi:10.1164/rccm.200405-644ST. PMID 15699079.
- ^ a b Marik, PE (May 2011). "Pulmonary aspiration syndromes". Current Opinion in Pulmonary Medicine. 17 (3): 148–54. doi:10.1097/MCP.0b013e32834397d6. PMID 21311332.
- ^ O'Connor S (2003). "Aspiration pneumonia and pneumonitis". Australian Prescriber. 26 (1): 14–7.
- ^ a b Behera, D. (2010). Textbook of pulmonary medicine (edisi ke-2nd). New Delhi: Jaypee Brothers Medical Pub. hlm. 296–297. ISBN 9788184487497.
- ^ a b c Cunha (2010). Pages6-18.
- ^ Rello, J (2008). "Demographics, guidelines, and clinical experience in severe community-acquired pneumonia". Critical care (London, England). 12 Suppl 6: S2. PMID 19105795.
- ^ a b c d e f g h i Yu, H (2011 Mar). "Management of pleural effusion, empyema, and lung abscess". Seminars in interventional radiology. 28 (1): 75–86. PMID 22379278.
- ^ Cunha (2010). Pages 250-251.
- ^ "WHO Disease and injury country estimates". World Health Organization (WHO). 2004. Diakses tanggal 11 November 2009.
- ^ Rudan, I (May 2008). "Epidemiology and etiology of childhood pneumonia". Bulletin of the World Health Organization. 86 (5): 408–16. doi:10.2471/BLT.07.048769. PMC 2647437
 . PMID 18545744.
. PMID 18545744.
- ^ Garenne M (1992). "The magnitude of mortality from acute respiratory infections in children under 5 years in developing countries". World Health Stat Q. 45 (2–3): 180–91. PMID 1462653.
- ^ WHO (1999). "Pneumococcal vaccines. WHO position paper". Wkly. Epidemiol. Rec. 74 (23): 177–83. PMID 10437429.
- ^ a b al.], Ralph D. Feigin ... [et (2003). Textbook of pediatric infectious diseases (edisi ke-5th). Philadelphia: W. B. Saunders. hlm. 299. ISBN 978-0-7216-9329-3.
- ^ Hippocrates On Acute Diseases wikisource link
- ^ Maimonides, Fusul Musa ("Pirkei Moshe").
- ^ Klebs E (1875-12-10). "Beiträge zur Kenntniss der pathogenen Schistomyceten. VII Die Monadinen". Arch. Exptl. Pathol. Parmakol. 4 (5/6): 40–488.
- ^ Friedländer C (1882-02-04). "Über die Schizomyceten bei der acuten fibrösen Pneumonie". Virchow's Arch pathol. Anat. U. Physiol. 87 (2): 319–324. doi:10.1007/BF01880516.
- ^ Fraenkel A (1884-04-21). "Über die genuine Pneumonie, Verhandlungen des Congress für innere Medicin". Dritter Congress. 3: 17–31.
- ^ Gram C (1884-03-15). "Über die isolierte Färbung der Schizomyceten in Schnitt- und Trocken-präparaten". Fortschr. Med. 2 (6): 185–9.
- ^ al.], edited by J.F. Tomashefski, Jr ... [et (2008). Dail and Hammar's pulmonary pathology (edisi ke-3rd). New York: Springer. hlm. 228. ISBN 978-0-387-98395-0.
- ^ William Osler, Thomas McCrae (1920). The principles and practice of medicine: designed for the use of practitioners and students of medicine (edisi ke-9th). D. Appleton. hlm. 78.
One of the most widespread and fatal of all acute diseases, pneumonia has become the "Captain of the Men of Death," to use the phrase applied by John Bunyan to consumption.
- ^ Adams WG (1993). "Decline of childhood Haemophilus influenzae type B (Hib) disease in the Hib vaccine era". JAMA. 269 (2): 221–6. doi:10.1001/jama.269.2.221. PMID 8417239.
- ^ Whitney CG (2003). "Decline in invasive pneumococcal disease after the introduction of protein-polysaccharide conjugate vaccine". N. Engl. J. Med. 348 (18): 1737–46. doi:10.1056/NEJMoa022823. PMID 12724479.
- ^ "World Pneumonia Day Official Website". World Pneumonia Day Official Website. Fiinex. Diarsipkan dari versi asli tanggal 2011-09-02. Diakses tanggal 13 August 2011.
Daftar Pustaka
- Murray and Nadel's textbook of respiratory medicine (edisi ke-5th). Philadelphia, PA: Saunders/Elsevier. 2010. ISBN 1416047107.
- Cunha, edited by Burke A. (2010). Pneumonia essentials (edisi ke-3rd ed.). Sudbury, MA: Physicians' Press. ISBN 0763772208.
Pranala luar[sunting | sunting sumber]
- Radang paru-paru di Curlie (dari DMOZ)
