Skizofrenia
| Skizofrenia | |
|---|---|
 | |
| Enam lukisan kucing karya Louis Wain yang menderita skizofrenia. | |
| Informasi umum | |
| Spesialisasi | Psikiatri, psikologi klinis |
Skizofrenia adalah gangguan jiwa yang ditandai dengan gangguan proses berpikir dan tanggapan emosi yang lemah.[1] Keadaan ini pada umumnya diejawantahkan dalam bentuk halusinasi pendengaran, paranoia atau waham yang ganjil, atau cara berbicara dan berpikir yang kacau, dan disertai dengan disfungsi sosial dan pekerjaan yang signifikan. Gejala awal biasanya muncul pada saat dewasa muda, dengan prevalensi semasa hidup secara global sekitar 0,3% – 0,7%.[2] Diagnosis didasarkan atas pengamatan perilaku dan pengalaman penderita yang dilaporkan.
Faktor penyumbang penting yaitu genetik, lingkungan awal, neurobiologi, serta kondisi psikologis dan proses sosial; beberapa jenis obat resep dan rekreasional sepertinya dapat menjadi penyebab atau kondisi yang memperburuk gejala. Penelitian saat ini difokuskan pada peranan neurobiologi, walau tidak ada satu pun penyebab organik khusus yang ditemukan. Berbagai kombinasi gejala yang mungkin terjadi telah memicu debat apakah suatu diagnosis mewakili satu kelainan atau beberapa gejala yang berbeda.
Terlepas dari etimologi istilah yang berasal dari akar kata bahasa Yunani skhizein (σχίζειν, "membelah") dan phrēn, phren- (φρήν, φρεν-; "ingatan"), skizofrenia tidak sama sebagai "ingatan terbelah" dan tidak sama dengan gangguan identitas disosiatif yang juga dikenal sebagai "gangguan kepribadian ganda" atau "kepribadian terbelah"—suatu kondisi yang sering tertukar menurut persepsi masyarakat luas.
Pengobatan andalan adalah pengobatan dengan antipsikotik yang pada umumnya menekan aktivitas dopamin (dan kadang-kadang serotonin). Psikoterapi dan rehabilitasi vokasional dan sosial merupakan perawatan yang juga penting. Pada kasus yang lebih serius yang melibatkan risiko untuk dirinya dan orang lain, maka perlu dilakukan perawatan di rumah sakit secara paksa, walaupun lama perawatan di rumah sakit sekarang ini lebih singkat dan tidak sesering waktu sebelumnya.[3]
Gangguan dan keadaan yang kronik dan komorbiditas[sunting | sunting sumber]
Gangguan ini diperkirakan secara umum akan memengaruhi kognisi, tetapi juga biasanya akan berkontribusi pada masalah kronis yang berhubungan dengan tingkah laku dan emosi. Seseorang yang menderita skizofrenia biasanya juga mengalami kondisi (komorbid), termasuk depresi mayor dan gangguan kecemasan; kemunculan penyalahgunaan senyawa tertentu semasa hidup mencapai 50%.[4] Masalah sosial, seperti misalnya pengangguran jangka panjang, kemiskinan dan keadaan tunawisma, merupakan kejadian yang umum. Rata-rata harapan hidup orang yang menderita gangguan ini adalah 12 hingga 15 tahun lebih pendek dari yang bukan penderita, yang merupakan hasil dari meningkatnya masalah kesehatan dan lebih tingginya tingkat bunuh diri (sekitar 5%).[2]
Gejala[sunting | sunting sumber]

Seseorang yang didiagnosis mengidap skizofrenia dapat mengalami halusinasi (kebanyakan melaporkan mendengar suara-suara), waham (biasanya aneh atau secara biasa), dan gangguan daya pikir dan bicara. Yang terakhir ini dapat berupa kehilangan urutan berpikir, hingga kalimat yang artinya kurang berhubungan, sampai dengan ketidakpaduan yang dikenal sebagai kata-kata yang berantakan pada kasus yang lebih parah. Menarik diri dari lingkungan sosial, cara berpakaian yang berantakan dan tidak menjaga kebersihan, dan kehilangan motivasi dan pertimbangan merupakan hal yang umum pada skizofrenia.[5] Biasanya dapat diobservasi adanya pola kesulitan emosi, sebagai contoh tidak adanya sifat responsif.[6] Gangguan dalam kognisi sosial diasosiasikan dengan skizofrenia,[7] demikian juga dengan gejala paranoia ; isolasi sosial pada umumnya muncul.[8] Kesulitan dalam bekerja dan daya ingat jangka panjang, perhatian, peran eksekutif, dan kecepatan untuk mengolah juga sangat umum terjadi.[2] Pada salah satu subtipe yang tidak umum, seseorang menjadi sangat diam, dan berdiam diri pada posisi yang sangat aneh, atau menunjukkan tingkah laku yang tidak jelas, semua ini merupakan gejala katatonia.[9]
Pada masa akhir remaja dan awal masa dewasa merupakan periode puncak untuk timbulnya skizofrenia,[2] yang merupakan tahun kritis perkembangan sosial dan vokasional pada seorang dewasa muda.[10] Pada 40% laki-laki dan 23% perempuan didiagnosis dengan skizofrenia, di mana manifestasi kondisi ini muncul sebelum usia 19 tahun.[11] Untuk menekan gangguan perkembangan yang diasosiasikan dengan skizofrenia, telah banyak dilakukan penelitian untuk mengidentifikasi dan menangani fase prodromal (sebelum-tercetus) dari penyakit ini, yang telah dapat dideteksi hingga 30 bulan sebelum gejala muncul.[10] Mereka yang telah mengalami perkembangan skizofrenia mengalami gejala psikotik sementara atau sembuh dengan sendirinya[12] dan gejala nonspesifik berupa menarik diri dari lingkungan, iritabilitas, disforia,[13] dan kecerobohan[14] selama fase prodromal.[10]
Klasifikasi Schneiderian[sunting | sunting sumber]
Pada awal abad ke-20, seorang psikiatrik yang bernama Kurt Schneider membuat daftar gejala psikotik yang menurutnya dapat membedakan skizofrenia dari gangguan psikotik lainnya. Daftar ini disebut first-rank symptoms (gejala peringkat pertama) atau Schneider's first-rank symptoms. Gejala ini termasuk waham berada dalam kontrol suatu kekuatan eksternal; kepercayaan bahwa pikiran dimasukkan atau keluar dari bawah sadar; kepercayaan bahwa pikiran seseorang dipancarkan kepada orang lain; dan mendengar suara halusinasi yang berkomentar tentang pikiran atau sikap seseorang atau bercakap-cakap dengan suara halusinasi.[15] Walaupun telah menyumbang pada kriteria diagnostik secara signifikan, kespesifikan gejala peringkat pertama masih dipertanyakan. Suatu tinjauan tentang penelitian diagnosis yang dilakukan antara tahun 1970 dan 2005 menemukan bahwa mereka memperbolehkan untuk tidak adanya konfirmasi ataupun menolak klaim Schneider, dan menyarankan bahwa gejala tingkat pertama tidak harus mendapatkan penekanan untuk sistem diagnosis pada masa mendatang.[16]
Gejala positif dan negatif[sunting | sunting sumber]
Skizofrenia pada umumnya dideskripsikan sebagai gejala positif dan negatif (atau defisit).[17] Gejala positif merupakan gejala yang tidak dialami oleh kebanyakan individu secara normal tetapi dialami oleh seorang penderita skizofrenia. Keadaan ini termasuk diantaranya waham, pikiran dan ucapan yang kacau, dan halusinasi taktil, auditori, visual, olfaktori dan gustatori, biasanya dijelaskan sebagai manifestasi psikosis.[18] Halusinasi biasanya berhubungan dengan tema waham.[19] Gejala positif umumnya memberikan respons yang baik dengan pengobatan.[19] Gejala negatif merupakan adanya defisit terhadap respon emosi normal atau proses berpikir lainnya, dan reaksinya kurang baik terhadap pengobatan.[5] Gejala pada umumnya meliputi emosi yang datar atau efek tumpul, pendiam (alogia), ketidakmampuan untuk mengalami kesenangan (anhedonia), tidak ada keinginan untuk membangun hubungan sosial (asosial), dan rendahnya motivasi (avolisi). Penelitian memperlihatkan adanya gejala negatif yang berkontribusi pada kualitas hidup yang buruk, keterbatasan fungsi, dan beban bagi orang lain dibandingkan dengan gejala positif.[20] Pada penderita dengan gejala negatif yang menonjol sering kali memiliki sejarah untuk kurang mampu menyesuaikan diri sebelum penyakit muncul, dan respons terhadap pengobatan biasanya terbatas.[5]
Penyebab[sunting | sunting sumber]
Suatu kombinasi dari faktor genetika dan faktor lingkungan memainkan peranan dalam perkembangan skizofrenia.[2] Seseorang dengan sejarah skizofrenia dalam keluarga yang menderita psikosis transien atau pembatasan diri memiliki kemungkinan 20–40% untuk didiagnosis satu tahun kemudian.[21]
Genetika[sunting | sunting sumber]
Perkiraan dari heritabilitas bervariasi karena kesulitan dalam memisahkan efek yang disebabkan oleh faktor genetika dan lingkungan.[22] Risiko terbesar timbulnya skizofrenia adalah adanya hubungan saudara tingkat pertama dengan penyakit (risikonya 6.5%); lebih dari 40% pada kembar monozigotik dari penderita skizofrenia juga terpengaruh. Tampaknya bahwa banyak gen yang terlibat, setiap bagian kecil memberi efek dan transmisi serta ekspresi yang tidak diketahui. Banyak penyebab yang telah diajukan, termasuk yang spesifik seperti variasi jumlah salinan, NOTCH4, dan lokus protein histon.[23] Sejumlah segala sesuatu yang menyangkut genom seperti misalnya protein jari seng 804A juga telah ditautkan.[24] Terdapat tumpang tindih yang signifikan pada genetika skizofrenia dan kelainan bipolar.[25]
Dengan mengasumsikan adanya dasar keturunan, suatu pertanyaan dari psikologi revolusioner adalah mengapa gen yang meningkatkan kemungkinan psikosis berkembang, dengan asumsi bahwa kondisi ini mungkin disebabkan oleh adanya ketimpangan adaptasi dari pandangan evolusi. Satu teori mengimplikasikan keterlibatan gen dalam evolusi bahasa dan sifat alami manusia, tetapi hingga saat ini ide seperti itu tetap menjadi teori secara alamiah.[26][27]
Lingkungan[sunting | sunting sumber]
Faktor lingkungan berhubungan dengan timbulnya skizofrenia di antaranya adalah lingkungan tempat tinggal, penggunaan obat dan stres masa kehamilan.[2] Gaya pengasuhan tampaknya tidak memberikan pengaruh besar, walaupun penderita yang mendapat dukungan dari orang tua keadaannya lebih baik daripada penderita dengan orang tua yang suka mengkritik dan kasar. Tinggal di lingkungan urban pada waktu masa kanak-kanak atau masa dewasa secara konsisten tampaknya menaikkan risiko skizofrenia dua kali lipat,[2] bahkan setelah memperhitungkan faktor penggunaan obat, kelompok etnis, dan ukuran dari kelompok sosial.[28] Faktor lain yang memainkan peranan penting termasuk isolasi sosial dan imigrasi yang berhubungan dengan kesulitan sosial, diskriminasi rasial, disfungsi keluarga, pengangguran, dan kondisi perumahan yang buruk.[29]
Penyalahgunaan obat[sunting | sunting sumber]
Sejumlah obat dihubungkan dengan timbulnya skizofrenia, termasuk kanabis, kokain, dan amfetamin. Sekitar sebagian dari penderita skizofrenia merupakan pengguna obat-obatan dan/atau alkohol secara berlebihan.[30] Peran kanabis dapat merupakan penyebab,[31] tetapi obat lainnya dapat digunakan hanya sebagai cara untuk mengatasi depresi, kecemasan, kebosanan, dan rasa kesepian.[30][32]
Ketergantungan dalam penggunaan ganja dengan dosis tinggi berisiko berkembangnya gangguan psikotik[33] yang penggunaan yang sering berkorelasi dengan dua kali peningkatan risiko psikosis dan skizofrenia.[32][34] Walaupun penggunaan ganja diterima sebagai sebab yang berkontribusi terhadap skizofrenia oleh banyak pihak,[35] hal itu tetaplah kontroversial.[23][36] Amfetamin, kokain, dan pada derajat tertentu yang lebih rendah, alkohol, dapat menyebabkan psikosis yang bergejala sangat serupa dengan skizofrenia.[37][38] Meskipun tidak secara umum dipercaya sebagai satu sebab penyakit, penderita skizofrenia menggunakan nikotin dengan rerata yang jauh lebih besar dibandingkan populasi pada umumnya.[39]
Faktor perkembangan[sunting | sunting sumber]
Faktor-faktor seperti hipoksia dan infeksi, atau stres dan malagizi pada ibu pada masa perkembangan janin, dapat mengakibatkan sedikit peningkatan risiko skizofrenia di kemudian hari.[2] Orang-orang yang didiagnosis menderita skizofrenia lebih sering dilahirkan pada saat musim dingin atau musim semi (setidaknya di belahan bumi utara) yang mungkin merupakan akibat dari peningkatan rerata paparan virus di dalam kandungan.[37] Perbedaan ini sekitar 5 sampai 8%.[40]
Mekanisme[sunting | sunting sumber]
Sejumlah upaya telah dibuat untuk menjelaskan hubungan antara fungsi otak yang berubah dengan skizofrenia.[2] Satu teori yang paling umum adalah hipotesis dopamin yang menjelaskan bahwa psikosis disebabkan interpretasi pikiran yang salah terhadap pelepasan dari neuron dopaminergis.[2]
Psikologis[sunting | sunting sumber]
Banyak mekanisme psikologis yang terlibat dalam pertumbuhan dan perkembangan skizofrenia. Bias kognitif telah diidentifikasi pada orang-orang yang didiagnosis atau berisiko menderita skizofrenia, terutama ketika dalam keadaan stres atau situasi yang membingungkan.[41] Beberapa fitur kognitif dapat mencerminkan defisit neurokognitif global seperti hilangnya memori, sementara beberapa fitur lain dapat berhubungan dengan masalah atau pengalaman tertentu.[42][43]
Meskipun penampilan yang tampak adalah tumpulnya emosi, studi terbaru menunjukkan bahwa banyak individu yang didiagnosis menderita skizofrenia memiliki emosi yang responsif, khususnya terhadap stimulus stres atau negatif, dan bahwa sensitivitas tersebut dapat menimbulkan kerentanan terhadap gejala maupun gangguan tersebut.[44][45] Beberapa bukti menunjukkan bahwa muatan waham dan pengalaman psikotik dapat mencerminkan penyebab emosional dari gangguan tersebut, dan bagaimana seseorang menafsirkan pengalaman tersebut dapat mempengaruhi simtomatologi.[46][47][48] Penggunaan "perilaku aman" untuk menghindari ancaman imajinatif dapat berkontribusi terhadap kekronisan waham.[49] Bukti lebih lanjut dari peran mekanisme psikologis dating dari efek psikoterapi pada gejala skizofrenia.[50]
Neurologis[sunting | sunting sumber]
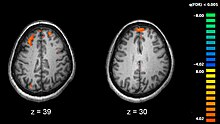
Skizofrenia diasosiasikan dengan perbedaan samar dalam struktur otak, ditemukan dalam 40 sampai 50% kasus, dan dalam kimiawi otak selama keadaan psikotik akut.[2] Studi menggunakan tes neuropsikologi dan teknologi pencitraan otak seperti fMRI dan PET untuk memeriksa perbedaan fungsional aktivitas otak telah menunjukkan bahwa perbedaan sepertinya lebih sering terjadi pada bagian lobus frontal, hipokampus dan lobus temporal.[51] Berkurangnya volume otak, lebih kecil daripada yang ditemukan pada penyakit Alzheimer, telah dilaporkan pada daerah korteks frontal dan lobus temporal. Belum jelas apakah perubahan volumetrik ini adalah progresif atau sudah ada sebelum menderita penyakit.[52] Perbedaan ini dikaitkan dengan defisit neurokognitif yang sering diasosiasikan dengan skizofrenia.[53] Karena sirkuit-sirkuit saraf berubah, sebagai alternatif telah diajukan bahwa skizofrenia seharusnya dianggap sebagai suatu gabungan dari gangguan-gangguan perkembangan saraf.[54]
Perhatian khusus diberikan pada fungsi dopamin di dalam jalur mesolimbik otak. Hal ini berfokus sebagian besar pada penemuan secara tidak sengaja bahwa obat-obatan golongan fenotiazin, yang menghambat fungsi dopamin, dapat mengurangi gejala-gejala psikotik. Hal ini juga dikuatkan dengan fakta bahwa amfetamin, yang memicu pelepasan dopamin, dapat menguatkan gejala-gejala psikotik pada skizofrenia.[55] Hipotesis dopamin yang berpengaruh besar pada skizofrenia diajukan dalam hal aktivasi berlebihan dari Reseptor D2 adalah penyebab (gejala-gejala positif dari) skizofrenia. Meskipun dipostulasikan selama sekitar 20 tahun berdasar pada efek penghambatan D2 yang umum pada semua obat antipsikotik, barulah pada sekitar pertengahan 1990-an studi pencitraan PET dan SPET memberikan bukti pendukung. Hipotesis dopamin sekarang dianggap terlalu menyederhanakan, sebagian karena pengobatan antipsikotik yang lebih baru (pengobatan antipsikotik atipikal ) dapat sama efektifnya dengan pengobatan yang lebih lama (pengobatan antipsikotik tipikal ), tetapi juga mempengaruhi fungsi serotonin dan mungkin memiliki efek penghambatan dopamin yang sedikit lebih kecil.[56]
Perhatian juga difokuskan pada neurotransmiter glutamat dan berkurangnya fungsi reseptor glutamat NMDA dalam skizofrenia, sebagian besar karena tingkat reseptor glutamat yang sangat rendah secara tidak wajar yang ditemukan pada otak pascakematian pada orang-orang yang didiagnosis menderita skizofrenia,[57] dan penemuan obat-obatan penghambat glutamat seperti fensiklidin dan ketamin dapat meniru gejala-gejala dan masalah kognitif yang diasosiasikan dengan kondisi tersebut.[58] Fungsi glutamat yang berkurang terkait dengan buruknya performa pada tes-tes yang membutuhkan fungsi lobus frontal dan hipokampus, dan glutamat dapat mempengaruhi fungsi dopamin, keduanya berakibat dalam skizofrenia, menunjukkan suatu peran penting dalam menghubungkan (dan kemungkinan menyebabkan) jalur glutamat dalam kondisi tersebut.[59] Tetapi gejala-gejala positif gagal merespon pengobatan glutaminergis.[60]
Diagnosis[sunting | sunting sumber]

Skizofrenia didiagnosis berdasarkan kriteria dari panduan Asosiasi Psikiatri Amerika Diagnostic and Statistical Manual of Mental Disorders , versi DSM-IV-TR, atau dari Organisasi Kesehatan Dunia International Statistical Classification of Diseases and Related Health Problems, yaitu ICD-10.[2]
Skizofrenia dalam DSM-5 hanya dapat ditetapkan sebagai hasil diagnosis jika memiliki sedikitnya dua jenis gejala. Jenis gejala pertama adalah gejala yang terjadi setidaknya selama sebulan. Gejala-gejala ini meliputi delusi, halusinasi, bicara tidak teratur, dan katatonia. Sedangkan jenis gejala kedua adalah gejala negatif.[61]
Kriteria ini menggunakan pengalaman swalapor dari penderita dan kejanggalan perilaku yang dilaporkan, yang kemudian diikuti dengan penilaian klinis oleh seorang profesional bidang kesehatan jiwa. Gejala yang dikaitkan dengan skizofrenia berlangsung dalam suatu rangkaian kesatuan dalam populasi dan harus mencapai suatu tingkat keparahan sebelum diagnosis ditegakkan.[37] Sampai dengan 2009 belum ada tes yang objektif.[2]
Kriteria[sunting | sunting sumber]
Kriteria ICD-10 biasanya digunakan di negara-negara Eropa, sementara kriteria DSM-IV-TR digunakan di Amerika Serikat dan seluruh dunia, dan sering digunakan dalam studi-studi riset. Kriteria ICD-10 memberi penekanan pada gejala peringkat pertama Schneiderian. Pada praktiknya, kesepakatan antara kedua sistem adalah tinggi.[62]
Menurut edisi keempat yang direvisi dari Diagnostic and Statistical Manual of Mental Disorders (DSM-IV-TR), agar bisa didiagnosis menderita skizofrenia, tiga kriteria diagnostik harus dipenuhi:[63]
- Gejala karakteristik: Dua atau lebih dari gejala berikut, masing-masing hadir dengan frekuensi sering selama periode satu bulan (atau kurang, jika gejala berkurang karena pengobatan).
- Waham
- Halusinasi
- Bicara tidak teratur, yang merupakan manifestasi gangguan pemikiran formal
- Perilaku yang tidak teratur secara kasar (misalnya berpakaian yang tidak sesuai, sering menangis) atau perilaku katatonik
- Gejala negatif: Tumpulnya emosi (kurang atau menolak memberikan respons emosional), alogia (kurang atau menolak bicara), atau avolisi (kurang atau menolak motivasi)
- Jika waham dinilai aneh, atau halusinasi meliputi mendengar satu suara yang berpartisipasi dalam komentar yang terus menerus terhadap tindakan pasien atau mendengar dua atau lebih suara yang bercakap-cakap satu sama lain, hanya gejala di atas yang diperlukan. Kriteria bicara tidak teratur hanya dipenuhi jika cukup parah untuk mengganggu komunikasi secara substansial.
- Disfungsi sosial atau okupasional: Selama suatu waktu yang signifikan sejak mulainya gangguan, satu atau lebih daerah fungsi seperti kerja, hubungan interpersonal, atau perawatan diri, menjadi sangat rendah dibandingkan level yang dicapai sebelum gangguan.
- Durasi yang signifikan: Tanda-tanda gangguan yang kontinu bertahan selama setidaknya enam bulan. Periode enam bulan ini harus termasuk setidaknya satu bulan gejala (atau kurang, jika gejala berkurang karena pengobatan).
Jika tanda-tanda gangguan terlihat selama lebih dari sebulan tetapi kurang dari enam bulan, diagnosis gangguan skizofreniform diterapkan.[63] Gejala psikotik yang berlangsung selama kurang dari sebulan dapat didiagnosis sebagai gangguan psikotik singkat, dan berbagai kondisi dapat diklasifikasikan sebagai gangguan psikotik lainnya yang tidak diklasifikasikan. Skizofrenia tidak dapat didiagnosis jika gejala gangguan suasana hati hadir secara substansial (meskipun dapat didiagnosis gangguan skizoafektif ), atau jika gejala gangguan perkembangan pervasif hadir kecuali waham atau halusinasi yang menonjol juga hadir, atau jika gejala adalah hasil fisiologis langsung dari suatu kondisi medis atau zat yang umum, seperti penyalahgunaan narkoba atau pengobatan.
Subtipe[sunting | sunting sumber]
DSM-IV-TR mengandung lima subklasifikasi skizofrenia, meskipun para pengembang DSM-5 merekomendasikan agar subklasifikasi ini dihilangkan dari klasifikasi yang baru:[64][65]
- Tipe paranoid: Terdapat waham atau halusinasi auditori, tetapi tidak ada gangguan pemikiran, perilaku yang tidak teratur, atau ketumpulan afektif. Waham yang ada merupakan waham menyiksa dan/atau waham kebesaran, tetapi sebagai tambahan, dapat juga hadir tema-tema lain seperti kecemburuan, religiusitas, atau somatisasi. (Kode DSM 295.3/kode ICD F20.0)
- Tipe tidak teratur: Diberi nama skizofrenia hebefrenik dalam ICD. Gangguan pemikiran dan ketumpulan afektif hadir secara bersamaan. (Kode DSM 295.1/kode ICD F20.1)
- Tipe katatonik: Subjek mungkin hampir tidak bisa bergerak atau menampakkan gerakan gelisah tanpa sebab. Gejala dapat termasuk stupor katatonik dan fleksibilitas lilin. (Kode DSM 295.2/kode ICD F20.2)
- Tipe tidak dibedakan: Gejala psikotik hadir tetapi kriteria untuk tipe paranoid, tidak teratur atau katatonik belum dipenuhi. (Kode DSM 295.9/kode ICD F20.3)
- Tipe residual: Gejala positif hadir hanya dalam intensitas rendah. (Kode DSM 295.6/kode ICD F20.5)
Kriteria ICD-10 memberikan dua subtipe tambahan:[65]
- Depresi pascaskizofrenia: Episode depresi yang terjadi setelah sakit skizofrenia, yakni ketika beberapa gejala skizofrenia ringan mungkin masih dapat ditemukan. (ICD code F20.4)
- Skizofrenia sederhana: Gejala negatif dan dominan berkembang perlahan-lahan dan progresif tanpa riwayat episode psikotik. (kode ICD F20.6)
Diagnosis banding[sunting | sunting sumber]
Gejala psikotik dapat ditemukan pada beberapa gangguan jiwa lainnya, termasuk gangguan bipolar,[66] gangguan kepribadian borderline/perbatasan,[67] intoksikasi obat dan psikosis dipicu obat. Waham ("non-bizarre"/tidak aneh) juga ditemukan pada gangguan waham, dan menarik diri dari lingkungan sosial pada gangguan kecemasan sosial, gangguan kecemasan menghindar dan gangguan kepribadian skizotipik. Skizofrenia sering ditemukan bersamaan dengan gangguan obsesif-kompusif (OCD) dan cukup bermakna dibandingkan dengan yang dapat terjadi secara murni kebetulan, meskipun sulit untuk membedakan antara obsesi yang terjadi pada OCD dengan waham skizofrenia.[68]
Diperlukan pemeriksaan fisik umum dan neurologis lebih lanjut untuk menyingkirkan penyakit yang kadang dapat menyebabkan gejala psikotik mirip skizofrenia,[63] seperti gangguan metabolik, infeksi sistemik, sifilis, infeksi HIV, epilepsi, dan lesi otak. Kemungkinan delirium perlu disingkirkan, yang dapat dibedakan melalui halusinasi penglihatan, onset akut, dan tingkat kesadaran yang naik turun, dan menandakan adanya penyakit medis yang mendasarinya. Penyelidikan biasanya tidak perlu diulang untuk relaps, kecuali apabila terdapat indikasi medis yang spesifik atau kemungkinan efek samping dari obat antipsikotik.
Pencegahan[sunting | sunting sumber]
Saat ini belum disimpulkan adanya bukti efektivitas intervensi dini untuk mencegah skizofrenia.[69] Meski terdapat bukti bahwa intervensi dini pada orang dengan episode psikotik dapat memperbaiki hasil jangka pendek, hanya sedikit manfaat upaya ini setelah lima tahun.[2] Usaha untuk mencegah skizofrenia pada fase prodromal/awal belum jelas manfaatnya dan karena itu sejak tahun 2009 tidak disarankan.[70] Pencegahan sulit dilakukan karena tidak ada petanda yang tepercaya untuk terjadinya penyakit di kemudian hari.[71] Namun, beberapa kasus skizofrenia dapat ditunda atau mungkin dicegah dengan mencegah pemakaian ganja, khususnya pada remaja.[72] Seorang dengan riwayat skizofrenia dalam keluarga mungkin lebih rentan terhadap psikosis yang dipicu ganja.[35] Dan, satu studi menemukan bahwa gangguan psikotik yang dipicu ganja diikuti oleh terjadinya kondisi psikotik persisten pada sekitar setengah kasus.[73]
Penelitian teoritis berlanjut pada strategi yang mungkin dapat menurunkan angka kejadian skizofrenia. Salah satu pendekatan berusaha memahami apa yang terjadi pada tingkat genetik dan neurologis yang dapat menyebabkan penyakit, sehingga dapat dikembangkan intervensi biomedis. Namun, efek genetik yang bermacam-macam dan bervariasi, masing-masing dalam skala kecil, yang berinteraksi dengan lingkungan, membuat hal ini menjadi sulit. Kemungkinan lain, strategi kesehatan masyarakat dapat secara selektif mengatasi faktor sosioekonomi yang dikaitkan dengan angka kejadian skizofrenia yang lebih tinggi pada beberapa kelompok, misalnya terkait imigrasi, etnisitas, atau kemiskinan. Strategi berskala populasi dapat menyediakan layanan untuk memastikan kehamilan yang aman dan pertumbuhan yang sehat, termasuk di area perkembangan psikologis seperti kecerdasan sosial. Namun, belum cukup bukti untuk menerapkan ide yang demikian untuk saat ini, dan sejumlah masalah yang lebih luas memang tidak spesifik pada skizofrenia.[74][75]
Tata laksana[sunting | sunting sumber]
Tata laksana utama skizofrenia adalah obat antipsikotik, sering kali disertai dengan dukungan psikologis dan sosial.[2] Perawatan di rumah sakit mungkin dilakukan untuk beberapa episode baik secara sukarela atau (apabila diperkenankan oleh perundang-undangan kesehatan jiwa) di luar kehendak. Perawatan jangka panjang di rumah sakit jarang terjadi sejak perawatan di luar institusi dimulai pada tahun 1950-an, meskipun masih terjadi.[3] Layanan dukungan komunitas termasuk tempat penitipan harian, kunjungan oleh anggota tim kesehatan jiwa masyarakat, dukungan pekerjaan[76] dan kelompok pendukung banyak ditemukan. Beberapa bukti menunjukkan bahwa olahraga teratur memiliki efek positif pada kesehatan fisik dan jiwa orang dengan skizofrenia.[77]
Pengobatan[sunting | sunting sumber]

Pengobatan psikiatri lini pertama untuk skizofrenia adalah obat antipsikotik,[78] yang dapat mengurangi gejala positif psikosis dalam waktu sekitar 7-14 hari. Namun, obat antipsikotik gagal untuk menghilangkan gejala negatif dan gangguan kognitif secara bermakna.[79][80] Penggunaan jangka panjang menurunkan risiko relaps.[81]
Pilihan obat antipsikotik yang digunakan didasarkan pada manfaat, risiko, dan biaya.[2] Masih diperdebatkan mana yang lebih baik antara golongan obat antipsikotik tipikal atau antipsikotik atipikal.[82] Keduanya memiliki angka putus obat dan kekambuhan gejala apabila obat tipikal digunakan pada dosis rendah hingga sedang.[83] Respon yang baik ditemukan pada 40–50%, respon sebagian pada 30–40%, dan resistensi terhadap pengobatan (gagal menunjukkan respon gejala yang memuaskan setelah enam minggu pengobatan menggunakan dua atau tiga obat antipsikotik yang berbeda) pada 20% orang.[79] Klozapin adalah pengobatan yang efektif bagi mereka yang tidak menunjukkan respon pengobatan yang baik terhadap obat lain, namun memiliki potensi efek samping berat yaitu agranulositosis (jumlah sel darah putih menurun) pada 1–4%.[2][37][84]
Berdasarkan pertimbangan efek samping, obat antipsikotik tipikal memiliki efek ekstrapiramidal yang lebih tinggi, sedangkan obat atipikal menyebabkan kenaikan berat badan yang bermakna, diabetes, dan risiko sindrom metabolik.[83] Obat atipikal memiliki efek samping ekstrapiramidal yang lebih sedikit, namun perbedaannya tidak besar.[85] Beberapa obat atipikal seperti quetiapine dan risperidon terkait dengan risiko kematian yang lebih tinggi dibandingkan dengan obat antipsikotik tipikal perfenazin, sedangkan klozapin terkait dengan risiko kematian yang lebih rendah.[86] Belum jelas apakah obat antipsikotik yang lebih baru menurunkan kemungkinan terjadinya sindrom keganasan neuroleptik, suatu gangguan neurologis yang jarang namun berat.[87]
Untuk orang-orang yang tidak bersedia atau tidak mungkin meminum obat secara teratur, dapat digunakan bentuk sediaan obat antipsikotik kerja panjang depot untuk mengendalikan penyakit.[88] Obat-obat ini menurunkan risiko peningkatan ke derajat yang lebih berat dibandingkan dengan obat minum.[81] Saat digunakan bersama dengan intervensi psikososial, obat ini dapat meningkatkan kepatuhan jangka panjang terhadap pengobatan.[88]
Psikososial[sunting | sunting sumber]
Sejumlah intervensi psikososial dapat bermanfaat untuk skizofrenia, di antaranya: terapi keluarga,[89] pengobatan komunitas asertif, dukungan pekerjaan, remediasi kognitif,[90] pelatihan keterampilan, terapi perilaku kognitif (CBT), intervensi modifikasi perilaku, dan intervensi psikososial untuk penggunaan zat dan pengaturan berat badan.[91] Terapi keluarga atau edukasi, yang menangani seluruh sistem keluarga dari seorang individu, dapat mengurangi kekambuhan dan perawatan di rumah sakit.[89] Belum terdapat banyak bukti mengenai efektivitas CBT baik dalam mengurangi gejala maupun mencegah kekambuhan.[92][93] Terapi seni atau drama belum banyak diteliti dengan baik.[94][95]
Perkembangan penyakit[sunting | sunting sumber]
Skizofrenia memiliki dampak individu dan ekonomi yang sangat besar.[2] Penyakit ini menyebabkan penurunan harapan hidup sebesar 12–15 tahun, terutama karena kaitannya dengan obesitas, gaya hidup kurang gerak (sedentary), dan merokok, dengan peningkatan angka bunuh diri memegang peranan yang semakin kecil.[2] Perbedaan harapan hidup ini meningkat antara tahun 1970-an hingga 1990-an,[96] dan antara tahun 1990-an hingga dekade pertama abad ke-21 tidak berubah secara bermakna dalam sistem kesehatan dengan terbukanya akses ke pelayanan kesehatan (Finlandia).[86]
Skizofrenia adalah penyebab disabilitas yang sering, dengan psikosis aktif menempati ranking ketiga sebagai kondisi paling menyebabkan disabilitas setelah kuadriplegia/lumpuh keempat lengan dan tungkai dan demensia, di atas paraplegia/lumpuh kedua tungkai dan kebutaan.[97] Sekitar tiga perempat orang dengan skizofrenia mengalami disabilitas terus-menerus dengan relaps (kambuh).[79] Sebagian orang pulih sepenuhnya dan yang lain dapat berfungsi dengan baik dalam masyarakat.[98] Sebagian besar orang dengan skizofrenia hidup mandiri dengan dukungan masyarakat.[2] Pada orang dengan episode psikosis pertama, hasil jangka panjang yang baik ditemukan pada 42%, hasil sedang pada 35%, dan hasil buruk pada 27%.[99] Hasil pemulihan untuk skizofrenia tampaknya lebih baik di berkembang dibandingkan di negara maju.[100] Namun, kesimpulan ini dipertanyakan.[101][102]
Tingkat bunuh diri terkait skizofrenia lebih tinggi dari rata-rata. Disebutkan bahwa angka ini sebesar 10%, namun analisis terbaru dari berbagai penelitian dan statistik merevisi perkiraan tersebut menjadi 4, 9%, tersering terjadi selama periode setelah onset atau perawatan pertama di rumah sakit.[103] Beberapa kali lipat (20 hingga 40%) mencoba bunuh diri sedikitnya satu kali.[104][105] Terdapat berbagai faktor risiko, di antaranya jenis kelamin laki-laki, depresi, dan IQ (intelligence quotient)/tingkat kecerdasan yang tinggi.[104]
Hubungan yang kuat antara skizofrenia dan merokok telah ditunjukkan dalam penelitian di seluruh dunia.[106][107] Penggunaan rokok sangat tinggi di kalangan individu yang didiagnosis menderita skizofrenia, diperkirakan sekitar 80% hingga 90% penderita adalah perokok rutin, dibandingkan dengan 20% populasi umum.[107] Mereka yang merokok cenderung merupakan perokok berat, dan ditambah lagi mereka mengkonsumsi rokok dengan kandungan nikotin tinggi.[105] Beberapa bukti menunjukkan bahwa skizofrenia paranoid mungkin memiliki prospek yang lebih baik dibandingkan jenis skizofrenia lain untuk bisa hidup mandiri dan menjalankan fungsi kerja.[108]
Epidemiologi[sunting | sunting sumber]

no data ≤ 185 185–197 197–207 207–218 218–229 229–240 | 240–251 251–262 262–273 273–284 284–295 ≥ 295 |
Skizofrenia mempengaruhi sekitar 0, 3–0, 7% orang pada suatu saat dalam kehidupan mereka,[2] atau 24 juta orang di seluruh dunia terhitung pada tahun 2011.[109] Penyakit ini muncul 1, 4 tkali lebih sering di kalangan pria dibandingkan wanita dan biasanya muncul lebih awal di kalangan pria[37]—usia puncak dari serangan awal adalah 20–28 tahun untuk pria dan 26-32 tahun untuk wanita.[110] Serangan awal pada masa kanak-kanak amat jarang,[111] demikian juga serangan awal di usia pertengahan dan tua.[112] Meskipun sudah diketahui bahwa skizofrenia muncul pada tingkat yang serupa di seluruh dunia, prevalensinya berbeda-beda di seluruh dunia,[113] within countries,[114] dan pada tingkat lokal dan daerah sekitar.[115] Ini menyebabkan kira-kira 1% dari tahun hidup dengan penyesuaian kecacatan di seluruh dunia.[37] Tingkat skizofrenia bervariasi hingga tiga kali lipat bergantung pada bagaimana penyakit ini didefinisikan.[2]
Sejarah[sunting | sunting sumber]
Catatan sejarah mengenai sindrom yang mirip seperti skizofrenia jarang ditemukan sebelum abad 19, walaupun laporan mengenai tingkah laku yang tidak rasional, tidak bisa dimengerti atau tidak terkendali biasa ditemukan. Sebuah laporan kasus mendetail dalam tahun 1797 mengenai James Tilly Matthews, dan catatan oleh Phillipe Pinel yang dipublikasikan tahun 1809, sering dianggap sebagai kasus-kasus terawal dari penyakit ini dalam literatur medis dan psikiatrik.[116] Skizofrenia pertama kali dideskripsikan sebagai sindrom berbeda yang mempengaruhi remaja dan kaum muda dewasa oleh Bénédict Morel pada tahun 1853, yang disebut démence précoce (secara harafiah berarti 'demensia awal'). Istilah demensia praekoks digunakan pada tahun 1891 oleh Arnold Pick dalam sebuah laporan kasus mengenai gangguan psikotik. Pada tahun 1893 Emil Kraepelin memperkenalkan perbedaan baru yang luas dalam klasifikasi gangguan jiwa antara demensia praekoks dan gangguan suasana hati (yang disebut depresi manik dan termasuk juga depresi unipolar dan bipolar). Kraepelin percaya bahwa pada mulanya demensia praekoks adalah penyakit otak,[117] dan sejenis demensia yang khusus, yang dibedakan dari jenis demensia lain seperti penyakit Alzheimer yang biasanya muncul di kemudian hari dalam hidup.[118]

Kata skizofrenia yang diterjemahkan secara kasar menjadi “pembelahan pikiran” dan berasal dari kata dasar Yunani schizein (σχίζειν, "membelah") dan phrēn, phren- (φρήν, φρεν-, "pikiran")[119]—dipopulerkan oleh Eugen Bleuler dalam tahun 1908 dan dimaksudkan untuk mendeskripsikan pemisahan fungsi antara kepribadian, berpikir, ingatan, dan persepsi. Bleuler mendeskripsikan gejala utamanya sebagai 4 A: “Afeksi” yang datar, Autisme, gangguan “Asosiasi Ide” dan Ambivalensi.[120] Bleuler menyadari bahwa penyakit ini bukanlah demensia, karena beberapa dari pasiennya membaik keadaannya, bukannya memburuk, sehingga ia mengajukan istilah skizofrenia untuk penyakit itu. Pengobatan diubah secara radikal pada pertengahan 1950-an dengan adanya perkembangan dan pengenalan klorpromazin.[121]
Pada awal tahun 1970-an, kriteria diagnostik untuk skizofrenia menimbulkan sejumlah kontroversi yang akhirnya menghasilkan kriteria operasional yang digunakan sekarang. Setelah dilakukannya Studi Diagnostik AS-Inggris 1971, menjadi jelas bahwa skizofrenia didiagnosis jauh lebih banyak di Amerika dibandingkan di Eropa.[122] Hal ini sebagian disebabkan karena kriteria diagnostik yang lebih longgar di AS, yang menggunakan manual DSM-II, berbeda dengan Eropa dan ICD-9 -nya. Penelitian 1972 oleh David Rosenhan's, yang dipublikasikan dalam jurnal Science dengan judul " Menjadi waras di tempat tidak waras ", menyimpulkan bahwa diagnosis skizofrenia di AS sering bersifat subyektif dan tidak bisa diandalkan.[123] Hal-hal tersebut merupakan beberapa faktor yang menyebabkan revisi pada tidak hanya diagnosis skizofrenia, tetapi juga revisi keseluruhan buku petunjuk DSM, yang menghasilkan publikasi DSM-III dalam tahun 1980.[124] Istilah skizofrenia biasanya disalahpahami sebagai penderita yang memiliki “kepribadian terbelah”. Walaupun beberapa orang yang didiagnosis dengan skizofrenia mungkin mendengar suara-suara dan mungkin mengalami suara-suara sebagai kepribadian yang berbeda, skizofrenia tidak melibatkan seseorang berubah menjadi kepribadian majemuk yang berbeda. Kebingungan muncul, sebagian karena interpretasi literal dari istilah skizofrenia menurut Bleuler (Bleuler semula mengasosiasikan Skizofrenia dengan disosiasi dan memasukkan kepribadian terbelah dalam kategori Skizofrenia-nya[125][126]). Gangguan identitas disosiatif (memiliki “kepribadian terbelah”) juga sering salah didiagnosis sebagai Skizofrenia berdasarkan kriteria yang longgar dalam DSM-II.[126][127] Penggunaan salah yang diketahui pertama kali dari arti skizofrenia sebagai “kepribadian terbelah” adalah dalam sebuah artikel oleh penyair T. S. Eliot pada tahun 1933.[128]
Masyarakat dan budaya[sunting | sunting sumber]

Pada tahun 2002, istilah skizofrenia di Jepang diubah dari Seishin-Bunretsu-Byō 精神分裂病 (penyakit pikiran yang terbelah) menjadi Tōgō-shitchō-shō 統合失調症 ( gangguan integrasi ) untuk menurunkan stigma.[129] Nama baru ini diilhami oleh model biopsikososial ; persentase pasien yang didiagnosis dengan penyakit ini meningkat dari 37% menjadi 70% dalam waktu 3 tahun.[130]
Di Amerika Serikat, biaya perawatan skizofrenia termasuk biaya langsung (rawat jalan, rawat inap, obat-obatan, dan perawatan jangka panjang) dan biaya perawatan non-kesehatan (penegakan hukum, menurunnya produktivitas tempat kerja, dan pengangguran) diperkirakan $62, 7 miliar dalam tahun 2002.[131] Buku dan film “A Beautiful Mind” menggambarkan riwayat hidup John Forbes Nash, seorang ahli matematika yang memenangkan Hadiah Nobel yang didiagnosis dengan skizofrenia.
Stigma sosial telah diidentifikasikan sebagai kendala utama dalam penyembuhan pasien yang menderita skizofrenia.[132][133]
Kekerasan[sunting | sunting sumber]
Individu yang menderita penyakit jiwa parah termasuk skizofrenia memiliki risiko yang jauh lebih besar untuk menjadi korban kejahatan yang melibatkan kekerasan maupun non-kekerasan.[134] Di lain pihak, skizofrenia kadang-kadang dikaitkan dengan tindakan kekerasan yang lebih tinggi, walaupun ini terutama dikarenakan penggunaan obat-obatan yang tingkatnya lebih tinggi.[135] Tingkat pembunuhan yang dikaitkan dengan psikosis sama dengan yang dikaitkan dengan penyalahgunaan narkoba, dan paralel dengan tingkat keseluruhan di wilayah itu.[136] Peran yang dipegang skizofrenia dalam kekerasan tanpa penyalahgunaan narkoba adalah kontroversial, tetapi aspek-aspek khusus dalam riwayat individu atau keadaan jiwa bisa menjadi faktor pemicunya.[137]
Liputan media yang berkaitan dengan skizofrenia cenderung berkisar tentang tindakan kekerasan yang jarang tapi tidak biasa. Terlebih lagi, dalam sampel perwakilan yang besar dari penilitian tahun 1999, 12, 8% orang Amerika percaya bahwa individu yang menderita skizofrenia memiliki “kecenderungan sangat tinggi” untuk melakukan kekerasan terhadap orang lain, dan 48, 1% mengatakan bahwa penderita skizofrenia “cenderung” untuk melakukan itu. Lebih dari 74% berpendapat bahwa penderita skizofrenia “tidak begitu bisa” atau “tidak bisa sama sekali” mengambil keputusan yang berkaitan dengan pengobatan mereka, dan 70.2% berpendapat yang sama dalam kaitannya dengan keputusan pengelolaan keuangan.[138] Persepsi terhadap individu dengan psikosis sebagai kasar/brutal telah berlipat ganda prevelansinya sejak tahun 1950-an, menurut hasil satu meta-analisis.[139]
Referensi[sunting | sunting sumber]
- ^ "Schizophrenia" Concise Medical Dictionary. Oxford University Press, 2010. Oxford Reference Online.Maastricht University Library Diarsipkan 2012-06-14 di Wayback Machine.. 29 Juni 2010 prepaid subscription only
- ^ a b c d e f g h i j k l m n o p q r s t u v van Os J, Kapur S. Schizophrenia. Lancet. 2009 [archived 2013-06-23; Diambil 2012-07-13];374(9690):635–45. doi:10.1016/S0140-6736(09)60995-8. PMID 19700006.
- ^ a b Becker T, Kilian R. Psychiatric services for people with severe mental illness across western Europe: what can be generalized from current knowledge about differences in provision, costs and outcomes of mental health care?. Acta Psychiatrica Scandinavica Supplement. 2006;429(429):9–16. doi:10.1111/j.1600-0447.2005.00711.x. PMID 16445476.
- ^ Buckley PF, Miller BJ, Lehrer DS, Castle DJ. Psychiatric comorbidities and schizophrenia. Schizophr Bull. 2009;35(2):383–402. doi:10.1093/schbul/sbn135. PMID 19011234.
- ^ a b c Carson VB (2000). Mental health nursing: the nurse-patient journey W.B. Saunders.ISBN 978-0-7216-8053-8. p. 638.
- ^ Schizophrenia. Wiley-Blackwell; 2003. ISBN 9780632063888. p. 21.
- ^ Brunet-Gouet E, Decety J. Social brain dysfunctions in schizophrenia: a review of neuroimaging studies. Psychiatry Res. 2006;148(2–3):75–92. doi:10.1016/j.pscychresns.2006.05.001. PMID 17088049.
- ^ Schizophrenia. Wiley-Blackwell; 2003. ISBN 9780632063888. p. 481.
- ^ Ungvari GS, Caroff SN, Gerevich J. The catatonia conundrum: evidence of psychomotor phenomena as a symptom dimension in psychotic disorders. Schizophr Bull. 2010;36(2):231–8. doi:10.1093/schbul/sbp105. PMID 19776208.
- ^ a b c Addington J, Cadenhead KS, Cannon TD, et al.. North American prodrome longitudinal study: a collaborative multisite approach to prodromal schizophrenia research. Schizophrenia Bulletin. 2007;33(3):665–72. doi:10.1093/schbul/sbl075. PMID 17255119.
- ^ Cullen KR, Kumra S, Regan J et al.. Atypical Antipsychotics for Treatment of Schizophrenia Spectrum Disorders. Psychiatric Times. 2008 [archived 2008-12-28; Diambil 2014-02-15];25(3).
- ^ Amminger GP, Leicester S, Yung AR, et al.. Early onset of symptoms predicts conversion to non-affective psychosis in ultra-high risk individuals. Schizophrenia Research. 2006;84(1):67–76. doi:10.1016/j.schres.2006.02.018. PMID 16677803.
- ^ Parnas J, Jorgensen A. Pre-morbid psychopathology in schizophrenia spectrum. British Journal of Psychiatry. 1989;115:623–7. PMID 2611591.
- ^ Coyle, Joseph (2006). "Chapter 54: The Neurochemistry of Schizophrenia". Dalam Siegal, George J; Albers, R. Wayne; Brady, Scott T; Price, Donald. Basic Neurochemistry: Molecular, Cellular and Medical Aspects (Textbook) (edisi ke-7th). Burlington, MA: Elsevier Academic Press. hlm. 876. ISBN 0-12-088397-X.
- ^ Clinical Psychopathology. 5 ed. New York: Grune & Stratton; 1959.
- ^ Nordgaard J, Arnfred SM, Handest P, Parnas J. The diagnostic status of first-rank symptoms. Schizophrenia Bulletin. 2008;34(1):137–54. doi:10.1093/schbul/sbm044. PMID 17562695.
- ^ Sims A. Symptoms in the mind: an introduction to descriptive psychopathology. Philadelphia: W. B. Saunders; 2002. ISBN 0-7020-2627-1.
- ^ Kneisl C. and Trigoboff E.(2009). Contemporary Psychiatric- Mental Health Nursing. 2nd edition. London: Pearson Prentice Ltd. p. 371
- ^ a b American Psychiatric Association. Task Force on DSM-IV. (2000). Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. ISBN 978-0-89042-025-6. p. 299
- ^ Velligan DI and Alphs LD. Negative Symptoms in Schizophrenia: The Importance of Identification and Treatment. Psychiatric Times. March 1, 2008 [archived 2009-10-06; Diambil 2014-02-15];25(3).
- ^ Drake RJ, Lewis SW. Early detection of schizophrenia. Current Opinion in Psychiatry. 2005;18(2):147–50. doi:10.1097/00001504-200503000-00007. PMID 16639167.
- ^ O'Donovan MC, Williams NM, Owen MJ. Recent advances in the genetics of schizophrenia. Hum. Mol. Genet.. 2003;12 Spec No 2:R125–33. doi:10.1093/hmg/ddg302. PMID 12952866.
- ^ a b McLaren JA, Silins E, Hutchinson D, Mattick RP, Hall W. Assessing evidence for a causal link between cannabis and psychosis: a review of cohort studies. Int. J. Drug Policy. 2010;21(1):10–9. doi:10.1016/j.drugpo.2009.09.001. PMID 19783132.
- ^ O'Donovan MC, Craddock NJ, Owen MJ. Genetics of psychosis; insights from views across the genome. Hum. Genet.. 2009;126(1):3–12. doi:10.1007/s00439-009-0703-0. PMID 19521722.
- ^ Craddock N, Owen MJ. The Kraepelinian dichotomy - going, going... But still not gone. The British Journal of Psychiatry. 2010;196:92–95. doi:10.1192/bjp.bp.109.073429. PMID 20118450.
- ^ Crow TJ. The 'big bang' theory of the origin of psychosis and the faculty of language. Schizophrenia Research. 2008;102(1–3):31–52. doi:10.1016/j.schres.2008.03.010. PMID 18502103.
- ^ Mueser KT, Jeste DV. Clinical Handbook of Schizophrenia. New York: Guilford Press; 2008. ISBN 1593856520. p. 22–23.
- ^ Van Os J. Does the urban environment cause psychosis?. British Journal of Psychiatry. 2004;184(4):287–288. doi:10.1192/bjp.184.4.287. PMID 15056569.
- ^ Selten JP, Cantor-Graae E, Kahn RS. Migration and schizophrenia. Current Opinion in Psychiatry. 2007;20(2):111–115. doi:10.1097/YCO.0b013e328017f68e. PMID 17278906.
- ^ a b Gregg L, Barrowclough C, Haddock G. Reasons for increased substance use in psychosis. Clin Psychol Rev. 2007;27(4):494–510. doi:10.1016/j.cpr.2006.09.004. PMID 17240501.
- ^ Cannabis Use and Earlier Onset of Psychosis: A Systematic Meta-analysis.. Archives of general psychiatry. 2011 Feb 7. PMID 21300939.
- ^ a b Leweke FM, Koethe D. Cannabis and psychiatric disorders: it is not only addiction. Addict Biol. 2008;13(2):264–75. doi:10.1111/j.1369-1600.2008.00106.x. PMID 18482435.
- ^ Moore THM, Zammit S, Lingford-Hughes A et al.. Cannabis use and risk of psychotic or affective mental health outcomes: a systematic review. Lancet. 2007;370(9584):319–328. doi:10.1016/S0140-6736(07)61162-3. PMID 17662880.
- ^ Sewell, RA (2009 Apr). "Cannabinoids and psychosis". International review of psychiatry (Abingdon, England). 21 (2): 152–62. doi:10.1080/09540260902782802. PMID 19367509.
- ^ a b Henquet, C (2008 Nov). "Gene-Environment Interplay Between Cannabis and Psychosis". Schizophrenia bulletin. 34 (6): 1111–21. doi:10.1093/schbul/sbn108. PMC 2632498
 . PMID 18723841.
. PMID 18723841.
- ^ Ben Amar M, Potvin S (2007 Jun). "Cannabis and psychosis: what is the link?". Journal of psychoactive drugs. 39 (2): 131–42. doi:10.1080/02791072.2007.10399871. PMID 17703707.
- ^ a b c d e f Picchioni MM, Murray RM. Schizophrenia. BMJ. 2007;335(7610):91–5. doi:10.1136/bmj.39227.616447.BE. PMID 17626963.
- ^ Larson, Michael. WebMD. Alcohol-Related Psychosis; 2006-03-30 [cited September 27, 2006].
- ^ Sagud, M (2009 Sep). "Smoking and schizophrenia". Psychiatria Danubina. 21 (3): 371–5. PMID 19794359.
- ^ Yolken R.. Viruses and schizophrenia: a focus on herpes simplex virus.. Herpes. 2004;11(Suppl 2):83A–88A. PMID 15319094.
- ^ Broome MR, Woolley JB, Tabraham P, et al.. What causes the onset of psychosis?. Schizophr. Res.. 2005;79(1):23–34. doi:10.1016/j.schres.2005.02.007. PMID 16198238.
- ^ Bentall RP, Fernyhough C, Morrison AP, Lewis S, Corcoran R. Prospects for a cognitive-developmental account of psychotic experiences. Br J Clin Psychol. 2007;46(Pt 2):155–73. doi:10.1348/014466506X123011. PMID 17524210.
- ^ Kurtz MM. Neurocognitive impairment across the lifespan in schizophrenia: an update. Schizophrenia Research. 2005;74(1):15–26. doi:10.1016/j.schres.2004.07.005. PMID 15694750.
- ^ Cohen AS, Docherty NM. Affective reactivity of speech and emotional experience in patients with schizophrenia. Schizophrenia Research. 2004;69(1):7–14. doi:10.1016/S0920-9964(03)00069-0. PMID 15145465.
- ^ Horan WP, Blanchard JJ. Emotional responses to psychosocial stress in schizophrenia: the role of individual differences in affective traits and coping. Schizophrenia Research. 2003;60(2–3):271–83. doi:10.1016/S0920-9964(02)00227-X. PMID 12591589.
- ^ Smith B, Fowler DG, Freeman D, et al.. Emotion and psychosis: links between depression, self-esteem, negative schematic beliefs and delusions and hallucinations. Schizophr. Res.. 2006;86(1–3):181–8. doi:10.1016/j.schres.2006.06.018. PMID 16857346.
- ^ Beck, AT. A Cognitive Model of Schizophrenia. Journal of Cognitive Psychotherapy. 2004;18(3):281–88. doi:10.1891/jcop.18.3.281.65649.
- ^ Bell V, Halligan PW, Ellis HD. Explaining delusions: a cognitive perspective. Trends in Cognitive Science. 2006;10(5):219–26. doi:10.1016/j.tics.2006.03.004. PMID 16600666.
- ^ Freeman D, Garety PA, Kuipers E, Fowler D, Bebbington PE, Dunn G. Acting on persecutory delusions: the importance of safety seeking. Behav Res Ther. 2007;45(1):89–99. doi:10.1016/j.brat.2006.01.014. PMID 16530161.
- ^ Kuipers E, Garety P, Fowler D, Freeman D, Dunn G, Bebbington P. Cognitive, emotional, and social processes in psychosis: refining cognitive behavioral therapy for persistent positive symptoms. Schizophr Bull. 2006;32 Suppl 1:S24–31. doi:10.1093/schbul/sbl014. PMID 16885206.
- ^ Kircher, Tilo and Renate Thienel. The Boundaries of Consciousness. Amsterdam: Elsevier; 2006. ISBN 0444528768. Functional brain imaging of symptoms and cognition in schizophrenia. p. 302.
- ^ Coyle 2006, hlm. 878
- ^ Green MF. Cognitive impairment and functional outcome in schizophrenia and bipolar disorder. Journal of Clinical Psychiatry. 2006;67(Suppl 9):3–8. PMID 16965182.
- ^ Insel TR. Rethinking schizophrenia. Nature. 2010;468(7321):187–93. doi:10.1038/nature09552. PMID 21068826.
- ^ Laruelle M, Abi-Dargham A, van Dyck CH, et al.. Single photon emission computerized tomography imaging of amphetamine-induced dopamine release in drug-free schizophrenic subjects. Proc. Natl. Acad. Sci. U.S.A.. 1996;93(17):9235–40. doi:10.1073/pnas.93.17.9235. PMID 8799184.
- ^ Jones HM, Pilowsky LS. Dopamine and antipsychotic drug action revisited. British Journal of Psychiatry. 2002;181:271–275. doi:10.1192/bjp.181.4.271. PMID 12356650.
- ^ Konradi C, Heckers S. Molecular aspects of glutamate dysregulation: implications for schizophrenia and its treatment. Pharmacology and Therapeutics. 2003;97(2):153–79. doi:10.1016/S0163-7258(02)00328-5. PMID 12559388.
- ^ Lahti AC, Weiler MA, Tamara Michaelidis BA, Parwani A, Tamminga CA. Effects of ketamine in normal and schizophrenic volunteers. Neuropsychopharmacology. 2001;25(4):455–67. doi:10.1016/S0893-133X(01)00243-3. PMID 11557159.
- ^ Coyle JT, Tsai G, Goff D. Converging evidence of NMDA receptor hypofunction in the pathophysiology of schizophrenia. Annals of the New York Academy of Sciences. 2003;1003:318–27. doi:10.1196/annals.1300.020. PMID 14684455.
- ^ Tuominen HJ, Tiihonen J, Wahlbeck K. Glutamatergic drugs for schizophrenia: a systematic review and meta-analysis. Schizophrenia Research. 2005;72(2–3):225–34. doi:10.1016/j.schres.2004.05.005. PMID 15560967.
- ^ Jaya, Edo Sebastian (2017). "Confirmatory Factor Analysis of the Indonesian Version of Community Assessment of Psychic Experiences" (PDF). Makara Hubs-Asia. 21 (1): 1. doi:10.7454/mssh.v21i1.3495.
- ^ Jakobsen KD, Frederiksen JN, Hansen T, et al.. Reliability of clinical ICD-10 schizophrenia diagnoses. Nordic Journal of Psychiatry. 2005;59(3):209–12. doi:10.1080/08039480510027698. PMID 16195122.
- ^ a b c American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV. Washington, DC: American Psychiatric Publishing, Inc.; 2000 [cited 2008-07-04]. ISBN 0-89042-024-6. Schizophrenia. "Salinan arsip". Archived from the original on 2008-06-11. Diakses tanggal 2005-01-31.
- ^ American Psychiatric Association DSM-5 Work Groups (2010)Proposed Revisions –Schizophrenia and Other Psychotic Disorders. Retrieved 17 February 2010.
- ^ a b The ICD-10 Classification of Mental and Behavioural Disorders [pdf]; p. 26.
- ^ Pope HG. Distinguishing bipolar disorder from schizophrenia in clinical practice: guidelines and case reports. Hospital and Community Psychiatry. 1983 [Diambil 2008-02-24];34:322–28.
- ^ McGlashan TH. Testing DSM-III symptom criteria for schizotypal and borderline personality disorders. Archives of General Psychiatry. 1987;44(2):143–8. PMID 3813809.
- ^ Bottas A. Comorbidity: Schizophrenia With Obsessive-Compulsive Disorder. Psychiatric Times. April 15, 2009;26(4).
- ^ Marshall M, Rathbone J. Early intervention for psychosis. Cochrane Database Syst Rev. 2006;(4):CD004718. doi:10.1002/14651858.CD004718.pub2. PMID 17054213.
- ^ de Koning MB, Bloemen OJ, van Amelsvoort TA, et al.. Early intervention in patients at ultra high risk of psychosis: benefits and risks. Acta Psychiatr Scand. 2009;119(6):426–42. doi:10.1111/j.1600-0447.2009.01372.x. PMID 19392813.
- ^ Cannon TD, Cornblatt B, McGorry P. The empirical status of the ultra high-risk (prodromal) research paradigm. Schizophrenia Bulletin. 2007;33(3):661–4. doi:10.1093/schbul/sbm031. PMID 17470445.
- ^ Arseneault L, Cannon M, Witton J, Murray RM (2004). "Causal association between cannabis and psychosis: examination of the evidence". Br J Psychiatry. 184 (2): 110–7. doi:10.1192/bjp.184.2.110. PMID 14754822.
- ^ Arendt, M (2005 Dec). "Cannabis-induced psychosis and subsequent schizophrenia-spectrum disorders: follow-up study of 535 incident cases". The British journal of psychiatry : the journal of mental science. 187 (6): 510–5. doi:10.1192/bjp.187.6.510. PMID 16319402.
- ^ Kirkbride, JB (2011 Mar). "The Prevention of Schizophrenia—What Can We Learn From Eco-Epidemiology?". Schizophrenia bulletin. 37 (2): 262–71. doi:10.1093/schbul/sbq120. PMC 3044619
 . PMID 20974748. Diarsipkan dari versi asli tanggal 2012-04-24. Diakses tanggal 2014-02-15.
. PMID 20974748. Diarsipkan dari versi asli tanggal 2012-04-24. Diakses tanggal 2014-02-15.
- ^ McGrath, JJ (2011 Dec 1). "The search for modifiable risk factors for schizophrenia". The American Journal of Psychiatry. 168 (12): 1235–8. doi:10.1176/appi.ajp.2011.11081300. PMID 22193665.
- ^ McGurk SR, Mueser KT, Feldman K, Wolfe R, Pascaris A. Cognitive training for supported employment: 2–3 year outcomes of a randomized controlled trial.. American Journal of Psychiatry. 2007;164(3):437–41. doi:10.1176/appi.ajp.164.3.437. PMID 17329468.
- ^ Gorczynski P, Faulkner G. Exercise therapy for schizophrenia. Cochrane Database Syst Rev. 2010;(5):CD004412. doi:10.1002/14651858.CD004412.pub2. PMID 20464730.
- ^ National Collaborating Centre for Mental Health. Gaskell and the British Psychological Society. Schizophrenia: Full national clinical guideline on core interventions in primary and secondary care [PDF]; 2009-03-25 [cited 2009-11-25].
- ^ a b c Smith T, Weston C, Lieberman J. Schizophrenia (maintenance treatment). Am Fam Physician. 2010;82(4):338–9. PMID 20704164.
- ^ Tandon R, Keshavan MS, Nasrallah HA. Schizophrenia, "Just the Facts": what we know in 2008 part 1: overview. Schizophrenia Research. 2008;100(1–3):4–19. doi:10.1016/j.schres.2008.01.022. PMID 18291627.
- ^ a b Leucht, Stefan (1 May 2012). "Antipsychotic drugs versus placebo for relapse prevention in schizophrenia: a systematic review and meta-analysis". The Lancet. doi:10.1016/S0140-6736(12)60239-6.
- ^ Kane JM, Correll CU. Pharmacologic treatment of schizophrenia. Dialogues Clin Neurosci. 2010;12(3):345–57. PMID 20954430.
- ^ a b Schultz SH, North SW, Shields CG. Schizophrenia: a review. Am Fam Physician. 2007;75(12):1821–9. PMID 17619525.
- ^ Wahlbeck K, Cheine MV, Essali A. Clozapine versus typical neuroleptic medication for schizophrenia. The Cochrane Database of Systematic Reviews. 2007;(2):CD000059. doi:10.1002/14651858.CD000059. PMID 10796289.
- ^ Tandon R, Belmaker RH, Gattaz WF, et al.. World Psychiatric Association Pharmacopsychiatry Section statement on comparative effectiveness of antipsychotics in the treatment of schizophrenia. Schizophr. Res.. 2008;100(1–3):20–38. doi:10.1016/j.schres.2007.11.033. PMID 18243663.
- ^ a b Chwastiak LA, Tek C. The unchanging mortality gap for people with schizophrenia. Lancet. 2009;374(9690):590–2. doi:10.1016/S0140-6736(09)61072-2. PMID 19595448.
- ^ Ananth J, Parameswaran S, Gunatilake S, Burgoyne K, Sidhom T. Neuroleptic malignant syndrome and atypical antipsychotic drugs. Journal of Clinical Psychiatry. 2004;65(4):464–70. doi:10.4088/JCP.v65n0403. PMID 15119907.
- ^ a b McEvoy JP. Risks versus benefits of different types of long-acting injectable antipsychotics. J Clin Psychiatry. 2006;67 Suppl 5:15–8. PMID 16822092.
- ^ a b Pharoah F, Mari J, Rathbone J, Wong W. Family intervention for schizophrenia. Cochrane Database Syst Rev. 2010;12:CD000088. doi:10.1002/14651858.CD000088.pub3. PMID 21154340.
- ^ Medalia A, Choi J. Cognitive remediation in schizophrenia.. Neuropsychology Rev. 2009;19(3):353–364. doi:10.1007/s11065-009-9097-y. PMID 19444614.
- ^ Dixon LB, Dickerson F, Bellack AS, et al.. The 2009 schizophrenia PORT psychosocial treatment recommendations and summary statements. Schizophr Bull. 2010;36(1):48–70. doi:10.1093/schbul/sbp115. PMID 19955389.
- ^ Lynch D, Laws KR, McKenna PJ. Cognitive behavioural therapy for major psychiatric disorder: does it really work? A meta-analytical review of well-controlled trials. Psychol Med. 2010;40(1):9–24. doi:10.1017/S003329170900590X. PMID 19476688.
- ^ Jones C, Cormac I, Silveira da Mota Neto JI, Campbell C. Cognitive behaviour therapy for schizophrenia. Cochrane Database Syst Rev. 2004;(4):CD000524. doi:10.1002/14651858.CD000524.pub2. PMID 15495000.
- ^ Ruddy R, Milnes D. Art therapy for schizophrenia or schizophrenia-like illnesses.. Cochrane Database Syst Rev. 2005;(4):CD003728. doi:10.1002/14651858.CD003728.pub2. PMID 16235338.
- ^ Ruddy RA, Dent-Brown K. Drama therapy for schizophrenia or schizophrenia-like illnesses.. Cochrane Database Syst Rev. 2007;(1):CD005378. doi:10.1002/14651858.CD005378.pub2. PMID 17253555.
- ^ Saha S, Chant D, McGrath J. A systematic review of mortality in schizophrenia: is the differential mortality gap worsening over time?. Arch. Gen. Psychiatry. 2007;64(10):1123–31. doi:10.1001/archpsyc.64.10.1123. PMID 17909124.
- ^ Ustun TB. Multiple-informant ranking of the disabling effects of different health conditions in 14 countries. The Lancet. 1999;354(9173):111–15. doi:10.1016/S0140-6736(98)07507-2. PMID 10408486.
- ^ Warner R. Recovery from schizophrenia and the recovery model. Curr Opin Psychiatry. 2009;22(4):374–80. doi:10.1097/YCO.0b013e32832c920b. PMID 19417668.
- ^ Menezes NM, Arenovich T, Zipursky RB. A systematic review of longitudinal outcome studies of first-episode psychosis. Psychol Med. 2006;36(10):1349–62. doi:10.1017/S0033291706007951. PMID 16756689.
- ^ Isaac M, Chand P, Murthy P. Schizophrenia outcome measures in the wider international community. Br J Psychiatry Suppl. 2007;50:s71–7. PMID 18019048.
- ^ Cohen A, Patel V, Thara R, Gureje O. Questioning an axiom: better prognosis for schizophrenia in the developing world?. Schizophr Bull. 2008;34(2):229–44. doi:10.1093/schbul/sbm105. PMID 17905787.
- ^ Burns J. Dispelling a myth: developing world poverty, inequality, violence and social fragmentation are not good for outcome in schizophrenia. Afr J Psychiatry (Johannesbg). 2009;12(3):200–5. PMID 19894340.
- ^ Palmer BA, Pankratz VS, Bostwick JM. The lifetime risk of suicide in schizophrenia: a reexamination. Archives of General Psychiatry. 2005;62(3):247–53. doi:10.1001/archpsyc.62.3.247. PMID 15753237.
- ^ a b Carlborg A, Winnerbäck K, Jönsson EG, Jokinen J, Nordström P. Suicide in schizophrenia. Expert Rev Neurother. 2010;10(7):1153–64. doi:10.1586/ern.10.82. PMID 20586695.
- ^ a b American Psychiatric Association. Task Force on DSM-IV. (2000). Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. ISBN 978-0-89042-025-6. p. 304
- ^ De Leon J, Diaz FJ. A meta-analysis of worldwide studies demonstrates an association between schizophrenia and tobacco smoking behaviors. Schizophrenia research. 2005;76(2-3):135–57. doi:10.1016/j.schres.2005.02.010. PMID 15949648.
- ^ a b Keltner NL, Grant JS. Smoke, Smoke, Smoke That Cigarette. Perspectives in Psychiatric Care. 2006;42(4):256. doi:10.1111/j.1744-6163.2006.00085.x. PMID 17107571.
- ^ American Psychiatric Association. Task Force on DSM-IV. (2000). Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. ISBN 978-0-89042-025-6. p. 314
- ^ World Health Organization. Schizophrenia; 2011 [cited February 27, 2011].
- ^ Castle D, Wessely S, Der G, Murray RM. The incidence of operationally defined schizophrenia in Camberwell, 1965–84. The British Journal of Psychiatry. 1991;159:790–4. doi:10.1192/bjp.159.6.790. PMID 1790446.
- ^ Kumra S, Shaw M, Merka P, Nakayama E, Augustin R. Childhood-onset schizophrenia: research update. Canadian Journal of Psychiatry. 2001;46(10):923–30. PMID 11816313.
- ^ Hassett Anne, et al. (eds). Psychosis in the Elderly. London: Taylor and Francis.; 2005. ISBN 1841843946. p. 6.
- ^ Jablensky A, Sartorius N, Ernberg G, et al.. Schizophrenia: manifestations, incidence and course in different cultures. A World Health Organization ten-country study. Psychological Medicine Monograph Supplement. 1992;20:1–97. doi:10.1017/S0264180100000904. PMID 1565705.
- ^ Kirkbride JB, Fearon P, Morgan C, et al.. Heterogeneity in incidence rates of schizophrenia and other psychotic syndromes: findings from the 3-center AeSOP study. Archives of General Psychiatry. 2006;63(3):250–8. doi:10.1001/archpsyc.63.3.250. PMID 16520429.
- ^ Kirkbride JB, Fearon P, Morgan C, et al.. Neighbourhood variation in the incidence of psychotic disorders in Southeast London. Social Psychiatry and Psychiatric Epidemiology. 2007;42(6):438–45. doi:10.1007/s00127-007-0193-0. PMID 17473901.
- ^ Heinrichs RW. Historical origins of schizophrenia: two early madmen and their illness. Journal of the History of the Behavioral Sciences. 2003;39(4):349–63. doi:10.1002/jhbs.10152. PMID 14601041.
- ^ Kraepelin E, Diefendorf AR. Text book of psychiatry. 7 ed. London: Macmillan; 1907.
- ^ Hansen RA, Atchison B. Conditions in occupational therapy: effect on occupational performance. Hagerstown, MD: Lippincott Williams & Wilkins; 2000. ISBN 0-683-30417-8.
- ^ Kuhn R. Eugen Bleuler's concepts of psychopathology. History of Psychiatry. 2004;15(3):361–6. doi:10.1177/0957154X04044603. PMID 15386868.
- ^ Stotz-Ingenlath G. Epistemological aspects of Eugen Bleuler's conception of schizophrenia in 1911 [PDF]. Medicine, Health Care and Philosophy. 2000;3(2):153–9. doi:10.1023/A:1009919309015. PMID 11079343.
- ^ Turner T. Unlocking psychosis. British Medical Journal. 2007;334(suppl):s7. doi:10.1136/bmj.39034.609074.94. PMID 17204765.
- ^ Wing JK. International comparisons in the study of the functional psychoses. British Medical Bulletin. 1971;27(1):77–81. PMID 4926366.
- ^ Rosenhan D. On being sane in insane places. Science. 1973;179(4070):250–8. doi:10.1126/science.179.4070.250. PMID 4683124.
- ^ Wilson M. DSM-III and the transformation of American psychiatry: a history. American Journal of Psychiatry. 1993;150(3):399–410. PMID 8434655.
- ^ Stotz-Ingenlath G: Epistemological aspects of Eugen Bleuler’s conception of schizophrenia in 1911. Med Health Care Philos 2000; 3:153—159
- ^ a b Hayes, J. A., & Mitchell, J. C. (1994). Mental health professionals' skepticism about multiple personality disorder. Professional Psychology: Research and Practice, 25, 410-415
- ^ Putnam, Frank W. (1989). Diagnosis and Treatment of Multiple Personality Disorder. New York: The Guilford Press. pp. 351. ISBN 0-89862-177-1
- ^ Berrios, G. E.; Porter, Roy. A history of clinical psychiatry: the origin and history of psychiatric disorders. London: Athlone Press; 1995. ISBN 0-485-24211-7.
- ^ Kim Y, Berrios GE. Impact of the term schizophrenia on the culture of ideograph: the Japanese experience. Schizophr Bull. 2001;27(2):181–5. PMID 11354585.
- ^ Sato M. Renaming schizophrenia: a Japanese perspective. World Psychiatry. 2004;5(1):53–55. PMID 16757998.
- ^ Wu EQ. The economic burden of schizophrenia in the United States in 2002. J Clin Psychiatry. 2005;66(9):1122–9. PMID 16187769.
- ^ Maj, Mario and Sartorius N.. Schizophrenia. Chichester: Wiley; 15 September 1999. ISBN 978-0-471-99906-5. p. 292.
- ^ Asmus Finzen ( de ). Psychose und Stigma: Stigmabewältigung- zum Umgang mit Vorurteilen und Schuldzuweisung. Bonn: Psychiatrie Verlag; 2000.
- ^ Maniglio, R (2009 Mar). "Severe mental illness and criminal victimization: a systematic review". Acta Psychiatrica Scandinavica. 119 (3): 180–91. doi:10.1111/j.1600-0447.2008.01300.x. PMID 19016668.
- ^ Fazel, S (August 2009). McGrath, John, ed. "Schizophrenia and Violence: Systematic Review and Meta-Analysis". PLoS medicine. 6 (8): e1000120. doi:10.1371/journal.pmed.1000120. PMC 2718581
 . PMID 19668362.
. PMID 19668362.
- ^ Large, M (July 2009). "The relationship between the rate of homicide by those with schizophrenia and the overall homicide rate: a systematic review and meta-analysis". Schizophrenia research. 112 (1–3): 123–9. doi:10.1016/j.schres.2009.04.004. PMID 19457644.
- ^ Bo, S (2011 Jul). "Risk factors for violence among patients with schizophrenia". Clinical Psychology Review. 31 (5): 711–26. doi:10.1016/j.cpr.2011.03.002. PMID 21497585.
- ^ Pescosolido BA, Monahan J, Link BG, Stueve A, Kikuzawa S. The public's view of the competence, dangerousness, and need for legal coercion of persons with mental health problems. American Journal of Public Health. 1999;89(9):1339–45. doi:10.2105/AJPH.89.9.1339. PMID 10474550.
- ^ Phelan JC, Link BG, Stueve A, Pescosolido BA. Public Conceptions of Mental Illness in 1950 and 1996: What Is Mental Illness and Is It to be Feared?. Journal of Health and Social Behavior. 2000;41(2):188–207. doi:10.2307/2676305.
Pranala luar[sunting | sunting sumber]
| Cari tahu mengenai Skizofrenia pada proyek-proyek Wikimedia lainnya: | |
| Definisi dan terjemahan dari Wiktionary | |
| Gambar dan media dari Commons | |
| Berita dari Wikinews | |
| Entri basisdata #Q41112 di Wikidata | |
- Skizofrenia di Curlie (dari DMOZ)
