Bruselosis: Perbedaan antara revisi
Hasil terjemahan dari en.wp |
Hasil terjemahan dari en.wp |
||
| Baris 89: | Baris 89: | ||
== Prognosis == |
== Prognosis == |
||
Kematian akibat bruselosis pada tahun 1909, sebagaimana yang dicatat oleh Angkatan Darat dan Angkatan Laut Inggris yang ditempatkan di [[Malta]], adalah 2%. Penyebab kematian yang paling sering adalah [[endokarditis]] . Penemuan antibiotik dan pembedahan berhasil mencegah kematian akibat endokarditis. Pencegahan bruselosis manusia dapat dicapai dengan memberantas penyakit pada hewan melalui vaksinasi dan metode pengendalian lainnya, seperti menguji kawanan hewan dan menyembelih hewan terinfeksi. Saat ini, tidak ada vaksin yang efektif untuk manusia. Mendidihkan susu sebelum dikonsumsi atau sebelum mengolahnya untuk menghasilkan produk turunan, dapat mencegah penularan melalui konsumsi. Pencegahan juga dilakukan dengan tidak mengonsumsi daging, hati, atau sumsum tulang yang mentah. Penderita bruselosis tidak diperbolehkan menyumbangkan darah atau organnya. Personel laboratorium diagnostik bisa terpapar ''Brucella'' apabila mereka tidak berhati-hati dan tidak menyadari risiko penularan dari sampel yang sedang diuji.<ref>{{Cite journal|last=Yagupsky|first=Pablo|last2=Baron|first2=Ellen Jo|date=August 2005|title=Laboratory Exposures to Brucellae and Implications for Bioterrorism|journal=Emerging Infectious Diseases|volume=11|issue=8|pages=1180–1185|doi=10.3201/eid1108.041197|pmc=3320509|pmid=16102304}}</ref> Melalui penilaian risiko yang tepat, personel dengan paparan yang signifikan perlu diberikan [[profilaksis pascapajanan]] dan diuji secara serologis selama 6 bulan.<ref>{{Cite journal|last=Centers for Disease Control and Prevention|first=(CDC)|date=18 January 2008|title=Laboratory-acquired brucellosis—Indiana and Minnesota, 2006.|journal=MMWR. Morbidity and Mortality Weekly Report|volume=57|issue=2|pages=39–42|pmid=18199967}}</ref> Efek samping akibat pemberian rifampisin dan doksisiklin yang direkomendasikan selama 3 minggu juga membuat seseorang tidak mematuhi dosis pengobatan. Karena tidak ada bukti yang menunjukkan bahwa pengobatan dengan dua obat lebih baik daripada satu obat, pedoman di Inggris lalu hanya merekomendasikan doksisiklin selama 3 minggu dan protokol tindak lanjut yang kurang memberatkan.<ref>{{Cite journal|last=Lowe|first=Christopher F.|last2=Showler|first2=Adrienne J.|last3=Perera|first3=Suzette|last4=McIntyre|first4=Susan|last5=Qureshi|first5=Roohi|last6=Patel|first6=Samir N.|last7=Allen|first7=Vanessa|last8=Devlin|first8=H. Roslyn|last9=Muller|first9=Matthew P.|date=January 2015|title=Hospital-Associated Transmission of outside the Laboratory1|journal=Emerging Infectious Diseases|volume=21|issue=1|pages=150–152|doi=10.3201/eid2101.141247|pmc=4285263|pmid=25531198}}</ref> |
Kematian akibat bruselosis pada tahun 1909, sebagaimana yang dicatat oleh Angkatan Darat dan Angkatan Laut Inggris yang ditempatkan di [[Malta]], adalah 2%. Penyebab kematian yang paling sering adalah [[endokarditis]] . Penemuan antibiotik dan pembedahan berhasil mencegah kematian akibat endokarditis. Pencegahan bruselosis manusia dapat dicapai dengan memberantas penyakit pada hewan melalui vaksinasi dan metode pengendalian lainnya, seperti menguji kawanan hewan dan menyembelih hewan terinfeksi. Saat ini, tidak ada vaksin yang efektif untuk manusia. Mendidihkan susu sebelum dikonsumsi atau sebelum mengolahnya untuk menghasilkan produk turunan, dapat mencegah penularan melalui konsumsi. Pencegahan juga dilakukan dengan tidak mengonsumsi daging, hati, atau sumsum tulang yang mentah. Penderita bruselosis tidak diperbolehkan menyumbangkan darah atau organnya. Personel laboratorium diagnostik bisa terpapar ''Brucella'' apabila mereka tidak berhati-hati dan tidak menyadari risiko penularan dari sampel yang sedang diuji.<ref>{{Cite journal|last=Yagupsky|first=Pablo|last2=Baron|first2=Ellen Jo|date=August 2005|title=Laboratory Exposures to Brucellae and Implications for Bioterrorism|journal=Emerging Infectious Diseases|volume=11|issue=8|pages=1180–1185|doi=10.3201/eid1108.041197|pmc=3320509|pmid=16102304}}</ref> Melalui penilaian risiko yang tepat, personel dengan paparan yang signifikan perlu diberikan [[profilaksis pascapajanan]] dan diuji secara serologis selama 6 bulan.<ref>{{Cite journal|last=Centers for Disease Control and Prevention|first=(CDC)|date=18 January 2008|title=Laboratory-acquired brucellosis—Indiana and Minnesota, 2006.|journal=MMWR. Morbidity and Mortality Weekly Report|volume=57|issue=2|pages=39–42|pmid=18199967}}</ref> Efek samping akibat pemberian rifampisin dan doksisiklin yang direkomendasikan selama 3 minggu juga membuat seseorang tidak mematuhi dosis pengobatan. Karena tidak ada bukti yang menunjukkan bahwa pengobatan dengan dua obat lebih baik daripada satu obat, pedoman di Inggris lalu hanya merekomendasikan doksisiklin selama 3 minggu dan protokol tindak lanjut yang kurang memberatkan.<ref>{{Cite journal|last=Lowe|first=Christopher F.|last2=Showler|first2=Adrienne J.|last3=Perera|first3=Suzette|last4=McIntyre|first4=Susan|last5=Qureshi|first5=Roohi|last6=Patel|first6=Samir N.|last7=Allen|first7=Vanessa|last8=Devlin|first8=H. Roslyn|last9=Muller|first9=Matthew P.|date=January 2015|title=Hospital-Associated Transmission of outside the Laboratory1|journal=Emerging Infectious Diseases|volume=21|issue=1|pages=150–152|doi=10.3201/eid2101.141247|pmc=4285263|pmid=25531198}}</ref> |
||
== Epidemiologi == |
|||
=== Eropa === |
|||
[[Berkas:B.melitensis_in_Europe.svg|pra=https://id.wikipedia.org/wiki/Berkas:B.melitensis_in_Europe.svg|jmpl|302x302px|Peta kejadian infeksi ''B. melitensis'' pada hewan di Eropa selama paruh pertama 2006 |
|||
{{legend|#AADE00|tidak pernah dilaporkan}} |
|||
{{legend|#EFED00|tidak dilaporkan pada periode ini}} |
|||
{{legend|#FF8800|konfirmasi kasus klinis}} |
|||
{{legend|#FF1100|konfirmasi infeksi}} |
|||
{{legend|#C0C0C0|tidak ada informasi}}]] |
|||
==== Malta ==== |
|||
Hingga awal abad ke-20, penyakit ini bersifat endemik di [[Malta]] sampai-sampai disebut sebagai "demam Maltese". Sejak 2005, berkat sertifikasi hewan penghasil susu yang ketat dan meluasnya penerapan pasteurisasi, penyakit ini telah diberantas dari Malta.<ref>{{Cite book|title=Brucellosis, The Malta Experience|last=Rizzo Naudi|first=John|publisher=Publishers Enterprises group (PEG) Ltd.|year=2005|isbn=978-99909-0-425-3|location=Malta}}</ref> |
|||
==== Republik Irlandia ==== |
|||
[[Republik Irlandia]] dinyatakan bebas bruselosis pada 1 Juli 2009. Penyakit ini telah mengganggu para petani dan dokter hewan di negara itu selama beberapa dekade.<ref name="Ireland free of brucellosis">{{Cite web|url=http://www.rte.ie/news/2009/0701/farming.html|title=Ireland free of brucellosis|date=2009-07-01|publisher=[[Raidió Teilifís Éireann|RTÉ]]|access-date=2009-07-01}}</ref><ref name="Ireland declared free of brucellosis">{{Cite news|url=http://www.irishtimes.com/newspaper/breaking/2009/0701/breaking61.htm|title=Ireland declared free of brucellosis|date=2009-07-01|access-date=2009-07-01|work=[[The Irish Times]]|quote=Michael F Sexton, president of Veterinary Ireland, which represents vets in practice, said: "Many vets and farmers in particular suffered significantly with brucellosis in past decades and it is greatly welcomed by the veterinary profession that this debilitating disease is no longer the hazard that it once was."}}</ref> Pemerintah Irlandia mengajukan permohonan kepada [[Komisi Eropa]], yang memverifikasi bahwa Irlandia telah bebas dari bruselosis. <ref name="Ireland declared free of brucellosis" /> Brendan Smith, Menteri Pertanian, Pangan, dan Kelautan Irlandia saat itu, mengatakan penghapusan bruselosis merupakan "tonggak dalam sejarah pemberantasan penyakit di Irlandia".<ref name="Ireland free of brucellosis" /><ref name="Ireland declared free of brucellosis" /> |
|||
=== Amerika Utara, Tengah, dan Selatan === |
|||
==== Amerika Serikat ==== |
|||
Kawanan sapi perah di AS diuji setidaknya setahun sekali untuk sertifikasi bebas bruselosis,<ref>{{Cite book|title=Brucellosis Eradication APHIS 91–45–013|date=October 2003|publisher=United States Department of Agriculture|page=14}}</ref> dengan uji cincin susu.<ref name="pmid15405523">{{Cite journal|date=March 1950|title=The brucella ring test; its potential value in the control of brucellosis|url=http://www.ajph.org/cgi/reprint/40/3/321.pdf|journal=Am J Public Health Nations Health|volume=40|issue=3|pages=321–323|doi=10.2105/AJPH.40.3.321|pmc=1528431|pmid=15405523|vauthors=Hamilton AV, Hardy AV}}</ref> Sapi yang dipastikan terinfeksi sering kali disembelih. Di Amerika Serikat, semua sapi muda divaksinasi untuk lebih mengurangi kemungkinan penularan [[zoonosis]] . Vaksinasi ini biasanya disebut sebagai vaksinasi "''calfhood''". Sebagian besar ternak menerima tato di salah satu telinga mereka, yang berfungsi sebagai bukti status vaksinasi mereka. Pada tato ini juga dituliskan digit terakhir tahun kelahiran mereka.<ref name="vermont">{{Cite journal|last=Vermont Beef Producers|title=How important is calfhood vaccination?|url=http://www.vermontbeefproducers.org/NewFiles/AsktheVet/Fall%2002.pdf|archive-url=https://web.archive.org/web/20080509134048/http://www.vermontbeefproducers.org/NewFiles/AsktheVet/Fall%2002.pdf|archive-date=2008-05-09|url-status=dead}}</ref> |
|||
Upaya kerja sama di antara negara bagian untuk memberantas brucellosis yang disebabkan oleh ''B. abortus'' di AS dimulai pada tahun 1934. |
|||
Bruselosis awalnya masuk ke Amerika Utara melalui sapi domestik yang bukan merupakan spesies asli di sana (''Bos taurus''), yang kemudian menularkan penyakit ini ke [[bison]] liar (''Bison bison''), dan [[Elk|rusa]] ( ''Cervus canadensis'' ). Tidak ada catatan bruselosis pada ungulata asli Amerika hingga awal abad ke-19. <ref>{{Cite journal|last=Mary Meagher, Margaret E. Meyer|date=September 1994|title=On the Origin of Brucellosis in Bison of Yellowstone National Park: A Review|url=http://www.buffalofieldcampaign.org/habitat/documents2/Meagher_and_Meyer_Origin_of_Brucellosis.pdf|journal=Conservation Biology|volume=8|issue=3|pages=645–653|doi=10.1046/j.1523-1739.1994.08030645.x|jstor=2386505|archive-url=https://web.archive.org/web/20170108002515/http://www.buffalofieldcampaign.org/habitat/documents2/Meagher_and_Meyer_Origin_of_Brucellosis.pdf#|archive-date=2017-01-08|access-date=2017-01-07|url-status=dead}}</ref> |
|||
==== Argentina ==== |
|||
Menurut sebuah penelitian yang diterbitkan pada tahun 2002, diperkirakan 10–13% hewan ternak di [[Argentina]] terinfeksi ''Brucella''. <ref>{{Cite journal|last=Samartino|first=Luis E.|date=2002-12-20|title=Brucellosis in Argentina|journal=Veterinary Microbiology|volume=90|issue=1–4|pages=71–80|doi=10.1016/s0378-1135(02)00247-x|issn=0378-1135|pmid=12414136}}</ref> Kerugian tahunan akibat penyakit tersebut sekitar $60 juta. Sejak 1932, lembaga pemerintah telah berupaya menanggulangi penyakit ini. Saat ini, semua sapi berusia 3–8 bulan harus menerima vaksin ''Brucella abortus'' galur 19.<ref>{{Cite web|url=https://viejaweb.senasa.gov.ar/contenido.php?to=n&in=857&io=20833|title=SENASA – Direcci n Nacional de Sanidad Animal|website=viejaweb.senasa.gov.ar|archive-url=https://web.archive.org/web/20160216183342/https://viejaweb.senasa.gov.ar/contenido.php?to=n&in=857&io=20833|archive-date=2016-02-16|access-date=2016-02-10|url-status=dead}}</ref> |
|||
==== Kanada ==== |
|||
Pada 19 September 1985, pemerintah [[Kanada]] menyatakan populasi sapinya bebas dari brusellosis. Pengujian cincin pada susu dan krim, serta pengujian pada sapi yang akan disembelih berakhir pada 1 April 1999. Pemantauan berlanjut melalui pengujian di pasar pelelangan dengan prosedur pelaporan penyakit standar. Pengujian juga dilakukan bagi ternak yang memenuhi syarat untuk diekspor ke negara-negara selain Amerika Serikat.<ref>{{Cite web|url=http://www.inspection.gc.ca/english/anima/heasan/man/avmmva/avmmva_mod8e.shtml|title=Reportable Diseases|website=Accredited Veterinarian’s Manual|publisher=Canadian Food Inspection Agency|access-date=2007-03-18}}</ref> |
|||
=== Asia, Australia, dan Oseania === |
|||
==== Indonesia ==== |
|||
[[Berkas:Peta bebas bruselosis sapi Indonesia.svg|ka|jmpl|300px|Peta provinsi dengan status bebas bruselosis pada sapi Indonesia.]] |
|||
Bruselosis masih menjadi penyakit penting bagi hewan-hewan di Indonesia. [[Pemerintah Indonesia]] memasukkan bruselosis dalam [[penyakit hewan menular strategis]], yaitu daftar penyakit hewan yang diprioritaskan untuk dikendalikan dan ditanggulangi. |
|||
==== Australia ==== |
|||
[[Australia]] bebas dari bruselosis sapi, meskipun kasusnya pernah terjadi di masa lalu. Bruselosis domba atau kambing belum pernah dilaporkan. Bruselosis babi ditemukan, dengan babi liar sebagai sumber infeksi bagi manusia.<ref>{{Cite web|url=http://access.health.qld.gov.au/hid/InfectionsandParasites/BacterialInfections/brucellosis_fs.asp|title=Queensland Health: Brucellosis|date=2010-11-24|publisher=State of Queensland (Queensland Health)|archive-url=https://web.archive.org/web/20110422145254/http://access.health.qld.gov.au/hid/InfectionsandParasites/BacterialInfections/brucellosis_fs.asp|archive-date=2011-04-22|access-date=2011-06-06|url-status=dead}}</ref><ref>Lehane, Robert (1996) ''Beating the Odds in a Big Country: The eradication of bovine brucellosis and tuberculosis in Australia'', CSIRO Publishing, {{ISBN|0-643-05814-1}}</ref> |
|||
==== Selandia Baru ==== |
|||
Bruselosis di [[Selandia Baru]] terbatas pada domba (''B. ovis''). Negara ini bebas dari semua spesies ''Brucella'' lainnya.<ref>{{Cite web|url=http://www.biosecurity.govt.nz/pests/brucellosis|title=MAF Biosecurity New Zealand: Brucellosis|publisher=Ministry of Agriculture and Forestry of New Zealand|archive-url=https://web.archive.org/web/20120320111250/http://www.biosecurity.govt.nz/pests/brucellosis|archive-date=2012-03-20|access-date=2011-06-06|url-status=dead}}</ref> |
|||
== Referensi == |
== Referensi == |
||
Revisi per 28 April 2020 07.10
Artikel ini memberikan informasi dasar tentang topik kesehatan. |
| Bruselosis | |
|---|---|
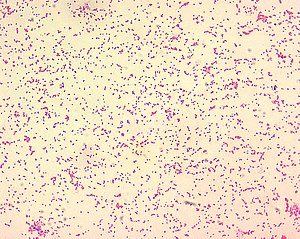 | |
| Bakteri Brucella pada pewarnaan Gram. | |
| Informasi umum | |
| Nama lain | Demam Malta, demam Mediterania, demam undulan, penyakit Bang |
| Spesialisasi | Penyakit infeksi |
| Penyebab | Brucella spp. |
| Diagnosis | RBT, ELISA |
Bruselosis adalah penyakit yang disebabkan oleh infeksi bakteri dalam genus Brucella. Penyakit ini dapat diderita oleh manusia dan hewan, serta bersifat zoonotik. Bakteri menular dari hewan ke manusia melalui konsumsi susu yang belum dipasteurisasi atau daging hewan yang terinfeksi yang belum matang, serta melalui kontak dengan sekresi hewan.[1] Bruselosis ditandai dengan demam yang naik turun. Orang-orang yang paling berisiko tinggi mendapat penyakit ini ialah pekerja di perusahaan susu, tukang potong (jagal), penggunting bulu domba dan penyamak kulit.
Brucella merupakan bakteri kelompok Gram-negatif, bersifat nonmotil, tidak membentuk spora, dan berbentuk batang dengan sudut bulat (kokobasil). Mereka hidup sebagai parasit intraselular fakultatif dan menyebabkan penyakit kronis yang biasanya bertahan seumur hidup. Empat spesies Brucella diketahui menginfeksi manusia, yaitu B. abortus, B. melitensis, B. canis, dan B. suis. Brucella abortus umumnya menyebabkan penyakit pada sapi. Brucella melitensis merupakan spesies yang paling ganas dan invasif, biasanya menginfeksi kambing dan kadang-kadang domba. Brucella canis menyerang anjing. Brucella suis memiliki virulensi menengah dan terutama menginfeksi babi. Gejala klinis yang ditimbulkan meliputi keringat yang banyak serta nyeri sendi dan nyeri otot. Bruselosis telah dikenal pada hewan dan manusia sejak abad ke-20.
Tanda dan gejala

Gejala klinis bruselosis berupa demam yang dapat disertai nyeri otot dan berkeringat pada malam hari. Durasi penyakit dapat bervariasi dari beberapa minggu hingga beberapa bulan atau bahkan bertahun-tahun.
Pada tahap pertama penyakit, terjadi bakteremia yang mengarah pada demam undulan (berkala), berkeringat (sering kali berbau busuk atau berjamur, kadang-kadang disamakan dengan jerami basah), serta artralgia (nyeri sendi) dan mialgia (nyeri otot) yang berpindah. Pemeriksaan darah menunjukkan penurunan jumlah sel darah putih dan sel darah merah, serta peningkatan enzim hati seperti SGOT dan ALT. Selain itu, darah penderitanya juga menunjukkan reaksi positif terhadap uji RBT dan Huddleston. Gejala gastrointestinal terjadi pada 70% kasus, termasuk mual, muntah, penurunan nafsu makan, penurunan berat badan, sakit perut, sembelit, diare, pembesaran hati, peradangan hati, abses hati, dan pembesaran limpa.
Penyakit ini, setidaknya di Portugal, Israel, Suriah, dan Yordania, dikenal sebagai demam Malta. Selama demam, melitokoksemia (adanya bakteri brusela dalam darah) biasanya dibuktikan dengan kultur darah dalam medium triptosa atau medium Albini. Jika tidak diobati, penyakit ini dapat menjadi sumber fokalisasi atau menjadi kronis. Fokalisasi bruselosis biasanya terjadi pada tulang dan persendian, juga terjadi osteomielitis atau spondilodiskitis pada tulang belakang lumbal disertai dengan sakroiliitis yang merupakan karakter khas penyakit ini. Orkitis juga sering terjadi pada penderita laki-laki.
Konsekuensi dari infeksi Brucella sangat bervariasi, di antaranya radang sendi, spondilitis, trombositopenia, meningitis, uveitis, neuritis optik, endokarditis, dan berbagai gangguan saraf yang secara kolektif dikenal sebagai neurobruselosis.
Penyebab

Bruselosis disebabkan oleh bakteri dalam genus Brucella. Sejumlah spesies Brucella telah diidentifikasi dan masing-masing memiliki kecenderungan untuk menginfeksi jenis hewan tertentu.
- B. abortus – sapi
- B. canis – anjing
- B. ceti – lumba-lumba, porpois, paus
- B. inopinata – tidak diketahui
- B. melitensis – kambing, domba
- B. microti – vole biasa
- B. neotomae – tikus kayu gurun
- B. ovis – domba
- B. papionis – babun
- B. pinnipedialis – anjing laut
- B. suis – babi
- B. vulpis – rubah merah
Bruselosis pada manusia biasanya dikaitkan dengan konsumsi susu yang tidak dipasteurisasi dan keju lunak yang terbuat dari susu hewan yang terinfeksi, terutama kambing yang terinfeksi B. melitensis, serta akibat paparan kuman yang sering dialami pekerja laboratorium, dokter hewan, dan pekerja rumah potong hewan.[3] Beberapa vaksin yang digunakan pada ternak, terutama B. abortus galur 19, juga menyebabkan penyakit pada manusia jika disuntikkan secara tidak sengaja. Bruselosis menginduksi demam yang tidak konstan, keguguran, berkeringat, lemah, anemia, sakit kepala, depresi, serta nyeri otot dan tubuh. Jenis lainnya, B. suis dan B. canis, masing-masing menyebabkan infeksi pada babi dan anjing.
Secara umum, bruselosis menimbulkan risiko kerja bagi peternak kambing, terutama bagi mereka tidak menyadari risiko penularan penyakit dari hewan ke manusia dan kurangnya pengetahuan tentang praktik pemeliharaan hewan yang aman, seperti penerapan karantina.[4]
Diagnosis
Diagnosis bruselosis bergantung pada:
- Penemuan bakteri melalui kultur darah dalam kaldu triptosa, kultur sumsum tulang. Pertumbuhan Brucella sangat lambat (dapat memakan waktu hingga dua bulan untuk tumbuh) dan kultur tersebut berisiko bagi pegawai laboratorium karena tingginya infektivitas bakteri.
- Deteksi antibodi terhadap agen, baik dengan reaksi Huddleson, Wright, dan/atau Rose Bengal. Pengujian dengan ELISA atau 2-merkaptoetanol digunakan untuk mendeteksi antibodi IgM dikaitkan dengan penyakit kronis.
- Temuan histologis berupa hepatitis granulomatosa pada biopsi hati.
- Perubahan radiologis pada tulang belakang yang terinfeksi: tanda Pedro Pons (erosi preferensial dari sudut anterosuperior vertebra lumbal) dan osteofitosis yang ditandai mencurigakan adanya spondilitis bruselik.
Diagnosis pasti bruselosis dilakukan dengan isolasi bakteri dari darah, cairan tubuh, atau jaringan, tetapi metode serologis mungkin merupakan satu-satunya pengujian yang dapat digunakan secara luas. Kultur darah yang positif ditemukan pada 40 hingga 70% kasus, dan B. abortus cenderung tidak menunjukkan hasil positif dibandingkan B. melitensis atau B. suis . Deteksi antibodi spesifik terhadap lipopolisakarida bakteri dan antigen lain dapat dideteksi dengan tes aglutinasi standar (SAT), uji Rose Bengal, 2-merkaptoetanol (2-ME), globulin antimanusia (Coombs), dan uji imunosorben terkait-enzim (ELISA) tidak langsung. Uji SAT merupakan metode serologis yang paling umum digunakan di daerah endemis.[5][6] Titer aglutinasi yang lebih besar dari 1:160 dianggap signifikan di daerah nonendemik dan lebih besar dari 1:320 di daerah endemik.
Akibat persamaan polisakarida O Brucella dengan berbagai bakteri Gram-negatif lainnya (misalnya Francisella tularensis, Escherichia coli, Salmonella urbana, Yersinia enterocolitica, Vibrio cholerae, dan Stenotrophomonas maltophilia ), dapat terjadi reaksi silang oleh IgM. Ketidakmampuan SAT untuk mendiagnosis B. canis karena kurangnya reaksi silang merupakan kelemahan lainnya. Hasil SAT negatif palsu dapat disebabkan oleh adanya antibodi pemblokir (disebut fenomena prozon) dalam α2-globulin (IgA) dan pada fraksi α-globulin (IgG).
Tes dipstik merupakan pengujian yang baru dan menjanjikan, yang didasarkan pada pengikatan antibodi IgM. Uji ini bersifat sederhana, akurat, dan cepat. ELISA biasanya menggunakan protein sitoplasma sebagai antigen. Uji ini bertujuan mengukur IgM, IgG, dan IgA dengan sensitivitas dan spesifisitas yang lebih baik dibandingkan SAT.[7] Uji komersial Brucellacapt, yaitu uji penangkapan imonologis satu langkah untuk mendeteksi total antibodi anti-Brucella, merupakan uji tambahan yang semakin sering dilakukan. Uji berbasis PCR dapat digunakan dengan cepat dan spesifik. Berbagai variasi PCR telah dikembangkan (misalnya PCR bersarang, PCR waktu-nyata, dan PCR-ELISA) dan dilaporkan memiliki spesifisitas dan sensitivitas yang unggul untuk mendeteksi infeksi primer dan infeksi yang kambuh setelah pengobatan.[8] Sayangnya, uji ini tidak terstandarkan untuk digunakan secara rutin, dan beberapa laboratorium telah melaporkan hasil positif PCR yang persisten meskipun pengobatan telah berhasil secara klinis. Hal ini memicu kontroversi tentang adanya bruselosis kronis yang berkepanjangan.
Temuan laboratoris lainnya termasuk jumlah sel darah putih perifer yang normal, dan sesekali leukopenia dengan limfositosis relatif. Profil biokimia serum biasanya normal.[9]
Pengobatan
Antibiotik seperti tetrasiklin, rifampisin, serta aminoglikosida streptomisin dan gentamisin efektif melawan bakteri Brucella. Namun, pengobatan memerlukan lebih dari satu antibiotik selama beberapa minggu karena bakteri berinkubasi dalam sel .
Surveilans menggunakan uji serologis, termasuk pada sampel susu menggunakan tes cincin susu, dapat digunakan untuk uji tapis (skrining) yang berperan penting dalam program pemberantasan penyakit. Pengujian juga dilakukan terhadap hewan secara individual, baik untuk perdagangan maupun untuk pengendalian penyakit. Di daerah endemik, vaksinasi sering diterapkan untuk mengurangi kejadian infeksi. Bakteri hidup yang dimodifikasi digunakan sebagai vaksin untuk hewan. Organisasi Kesehatan Hewan Dunia (OIE) memberikan panduan terperinci tentang produksi vaksin.
Pengobatan standar untuk orang dewasa adalah 1 gram streptomisin yang disuntikkan secara intramuskular setiap hari selama 14 hari dan 100 mg doksisiklin oral dua kali sehari selama 45 hari (secara bersamaan). Gentamisin sebanyak 5 mg/kg dengan injeksi intramuskuler sekali sehari selama 7 hari merupakan alternatif pengganti jika streptomisin tidak tersedia atau dikontraindikasikan.[10] Regimen lain yang banyak digunakan adalah doksisiklin disertai rifampisin secara oral sebanyak dua kali sehari selama setidaknya 6 minggu. Terapi gabungan dengan doksisiklin, rifampin, dan kotrimoksazol, telah berhasil digunakan untuk mengobati neurobruselosis.[11]
Doksisiklin mampu melintasi sawar darah–otak, tetapi membutuhkan tambahan dua obat lain untuk mencegah agar penyakit tidak kambuh. Terapi siprofloksasin dan kotrimoksazol dikaitkan dengan kekambuhan yang sangat tinggi. Pada endokarditis brusellik, pembedahan diperlukan untuk hasil yang optimal. Bahkan dengan terapi antibruselik yang optimal, kekambuhan masih terjadi pada 5 sampai 10% penderita bruselosis.
Cara utama mencegah bruselosis adalah dengan menerapkan higiene yang ketat dalam memproduksi produk-produk susu mentah, atau dengan pasteurisasi pada semua produk susu yang akan dikonsumsi manusia, baik dalam bentuk susu murni atau turunannya, seperti keju .
Prognosis
Kematian akibat bruselosis pada tahun 1909, sebagaimana yang dicatat oleh Angkatan Darat dan Angkatan Laut Inggris yang ditempatkan di Malta, adalah 2%. Penyebab kematian yang paling sering adalah endokarditis . Penemuan antibiotik dan pembedahan berhasil mencegah kematian akibat endokarditis. Pencegahan bruselosis manusia dapat dicapai dengan memberantas penyakit pada hewan melalui vaksinasi dan metode pengendalian lainnya, seperti menguji kawanan hewan dan menyembelih hewan terinfeksi. Saat ini, tidak ada vaksin yang efektif untuk manusia. Mendidihkan susu sebelum dikonsumsi atau sebelum mengolahnya untuk menghasilkan produk turunan, dapat mencegah penularan melalui konsumsi. Pencegahan juga dilakukan dengan tidak mengonsumsi daging, hati, atau sumsum tulang yang mentah. Penderita bruselosis tidak diperbolehkan menyumbangkan darah atau organnya. Personel laboratorium diagnostik bisa terpapar Brucella apabila mereka tidak berhati-hati dan tidak menyadari risiko penularan dari sampel yang sedang diuji.[12] Melalui penilaian risiko yang tepat, personel dengan paparan yang signifikan perlu diberikan profilaksis pascapajanan dan diuji secara serologis selama 6 bulan.[13] Efek samping akibat pemberian rifampisin dan doksisiklin yang direkomendasikan selama 3 minggu juga membuat seseorang tidak mematuhi dosis pengobatan. Karena tidak ada bukti yang menunjukkan bahwa pengobatan dengan dua obat lebih baik daripada satu obat, pedoman di Inggris lalu hanya merekomendasikan doksisiklin selama 3 minggu dan protokol tindak lanjut yang kurang memberatkan.[14]
Epidemiologi
Eropa

Malta
Hingga awal abad ke-20, penyakit ini bersifat endemik di Malta sampai-sampai disebut sebagai "demam Maltese". Sejak 2005, berkat sertifikasi hewan penghasil susu yang ketat dan meluasnya penerapan pasteurisasi, penyakit ini telah diberantas dari Malta.[15]
Republik Irlandia
Republik Irlandia dinyatakan bebas bruselosis pada 1 Juli 2009. Penyakit ini telah mengganggu para petani dan dokter hewan di negara itu selama beberapa dekade.[16][17] Pemerintah Irlandia mengajukan permohonan kepada Komisi Eropa, yang memverifikasi bahwa Irlandia telah bebas dari bruselosis. [17] Brendan Smith, Menteri Pertanian, Pangan, dan Kelautan Irlandia saat itu, mengatakan penghapusan bruselosis merupakan "tonggak dalam sejarah pemberantasan penyakit di Irlandia".[16][17]
Amerika Utara, Tengah, dan Selatan
Amerika Serikat
Kawanan sapi perah di AS diuji setidaknya setahun sekali untuk sertifikasi bebas bruselosis,[18] dengan uji cincin susu.[19] Sapi yang dipastikan terinfeksi sering kali disembelih. Di Amerika Serikat, semua sapi muda divaksinasi untuk lebih mengurangi kemungkinan penularan zoonosis . Vaksinasi ini biasanya disebut sebagai vaksinasi "calfhood". Sebagian besar ternak menerima tato di salah satu telinga mereka, yang berfungsi sebagai bukti status vaksinasi mereka. Pada tato ini juga dituliskan digit terakhir tahun kelahiran mereka.[20]
Upaya kerja sama di antara negara bagian untuk memberantas brucellosis yang disebabkan oleh B. abortus di AS dimulai pada tahun 1934.
Bruselosis awalnya masuk ke Amerika Utara melalui sapi domestik yang bukan merupakan spesies asli di sana (Bos taurus), yang kemudian menularkan penyakit ini ke bison liar (Bison bison), dan rusa ( Cervus canadensis ). Tidak ada catatan bruselosis pada ungulata asli Amerika hingga awal abad ke-19. [21]
Argentina
Menurut sebuah penelitian yang diterbitkan pada tahun 2002, diperkirakan 10–13% hewan ternak di Argentina terinfeksi Brucella. [22] Kerugian tahunan akibat penyakit tersebut sekitar $60 juta. Sejak 1932, lembaga pemerintah telah berupaya menanggulangi penyakit ini. Saat ini, semua sapi berusia 3–8 bulan harus menerima vaksin Brucella abortus galur 19.[23]
Kanada
Pada 19 September 1985, pemerintah Kanada menyatakan populasi sapinya bebas dari brusellosis. Pengujian cincin pada susu dan krim, serta pengujian pada sapi yang akan disembelih berakhir pada 1 April 1999. Pemantauan berlanjut melalui pengujian di pasar pelelangan dengan prosedur pelaporan penyakit standar. Pengujian juga dilakukan bagi ternak yang memenuhi syarat untuk diekspor ke negara-negara selain Amerika Serikat.[24]
Asia, Australia, dan Oseania
Indonesia
Bruselosis masih menjadi penyakit penting bagi hewan-hewan di Indonesia. Pemerintah Indonesia memasukkan bruselosis dalam penyakit hewan menular strategis, yaitu daftar penyakit hewan yang diprioritaskan untuk dikendalikan dan ditanggulangi.
Australia
Australia bebas dari bruselosis sapi, meskipun kasusnya pernah terjadi di masa lalu. Bruselosis domba atau kambing belum pernah dilaporkan. Bruselosis babi ditemukan, dengan babi liar sebagai sumber infeksi bagi manusia.[25][26]
Selandia Baru
Bruselosis di Selandia Baru terbatas pada domba (B. ovis). Negara ini bebas dari semua spesies Brucella lainnya.[27]
Referensi
- ^ "Diagnosis and Management of Acute Brucellosis in Primary Care" (PDF). Brucella Subgroup of the Northern Ireland Regional Zoonoses Group. Agustus 2004. Diarsipkan dari versi asli (PDF) tanggal 13 Oktober 2007.
- ^ "Brucellosis: Resources: Surveillance". CDC. 2018-10-09.
- ^ Wyatt, Harold Vivian (October 2005). "How Themistocles Zammit found Malta Fever (brucellosis) to be transmitted by the milk of goats". Journal of the Royal Society of Medicine. University of Leeds, London: The Royal Society of Medicine Press. 98 (10): 451–454. doi:10.1258/jrsm.98.10.451. ISSN 0141-0768. OCLC 680110952. PMC 1240100
 . PMID 16199812.
. PMID 16199812.
- ^ Peck, Megan E.; Jenpanich, Chayanee; Amonsin, Alongkorn; Bunpapong, Napawan; Chanachai, Karoon; Somrongthong, Ratana; Alexander, Bruce H.; Bender, Jeff B. (2019-01-02). "Knowledge, Attitudes and Practices Associated with Brucellosis among Small-Scale Goat Farmers in Thailand". Journal of Agromedicine. 24 (1): 56–63. doi:10.1080/1059924X.2018.1538916. ISSN 1059-924X. PMID 30350754.
- ^ Franco, María Pía; Mulder, Maximilian; Gilman, Robert H; Smits, Henk L (December 2007). "Human brucellosis". The Lancet Infectious Diseases. 7 (12): 775–786. doi:10.1016/S1473-3099(07)70286-4. PMID 18045560.
- ^ Al Dahouk, Sascha; Nöckler, Karsten (July 2011). "Implications of laboratory diagnosis on brucellosis therapy". Expert Review of Anti-infective Therapy. 9 (7): 833–845. doi:10.1586/eri.11.55. PMID 21810055.
- ^ Mantur, B.; Parande, A.; Amarnath, S.; Patil, G.; Walvekar, R.; Desai, A.; Parande, M.; Shinde, R.; Chandrashekar, M. (3 August 2010). "ELISA versus Conventional Methods of Diagnosing Endemic Brucellosis". American Journal of Tropical Medicine and Hygiene. 83 (2): 314–318. doi:10.4269/ajtmh.2010.09-0790. PMC 2911177
 . PMID 20682874.
. PMID 20682874.
- ^ Yu, Wei Ling; Nielsen, Klaus (August 2010). "Review of Detection of Brucella sp. by Polymerase Chain Reaction". Croatian Medical Journal. 51 (4): 306–313. doi:10.3325/cmj.2010.51.306. PMC 2931435
 . PMID 20718083.
. PMID 20718083.
- ^ Vrioni, Georgia; Pappas, Georgios; Priavali, Efthalia; Gartzonika, Constantina; Levidiotou, Stamatina (15 June 2008). "An Eternal Microbe: DNA Load Persists for Years after Clinical Cure". Clinical Infectious Diseases. 46 (12): e131–e136. doi:10.1086/588482. PMID 18462106.
- ^ Hasanjani R, Mohraz M, Hajiahmadi M, Ramzani A, Valayati AA (April 2006). "Efficacy of gentamicin plus doxycycline versus streptomycin plus doxycycline in the treatment of brucellosis in humans". Clin. Infect. Dis. 42 (8): 1075–1080. doi:10.1086/501359. PMID 16575723.
- ^ McLean DR, Russell N, Khan MY (October 1992). "Neurobrucellosis: clinical and therapeutic features". Clin. Infect. Dis. 15 (4): 582–90. doi:10.1093/clind/15.4.582. PMID 1420670.
- ^ Yagupsky, Pablo; Baron, Ellen Jo (August 2005). "Laboratory Exposures to Brucellae and Implications for Bioterrorism". Emerging Infectious Diseases. 11 (8): 1180–1185. doi:10.3201/eid1108.041197. PMC 3320509
 . PMID 16102304.
. PMID 16102304.
- ^ Centers for Disease Control and Prevention, (CDC) (18 January 2008). "Laboratory-acquired brucellosis—Indiana and Minnesota, 2006". MMWR. Morbidity and Mortality Weekly Report. 57 (2): 39–42. PMID 18199967.
- ^ Lowe, Christopher F.; Showler, Adrienne J.; Perera, Suzette; McIntyre, Susan; Qureshi, Roohi; Patel, Samir N.; Allen, Vanessa; Devlin, H. Roslyn; Muller, Matthew P. (January 2015). "Hospital-Associated Transmission of outside the Laboratory1". Emerging Infectious Diseases. 21 (1): 150–152. doi:10.3201/eid2101.141247. PMC 4285263
 . PMID 25531198.
. PMID 25531198.
- ^ Rizzo Naudi, John (2005). Brucellosis, The Malta Experience. Malta: Publishers Enterprises group (PEG) Ltd. ISBN 978-99909-0-425-3.
- ^ a b "Ireland free of brucellosis". RTÉ. 2009-07-01. Diakses tanggal 2009-07-01.
- ^ a b c "Ireland declared free of brucellosis". The Irish Times. 2009-07-01. Diakses tanggal 2009-07-01.
Michael F Sexton, president of Veterinary Ireland, which represents vets in practice, said: "Many vets and farmers in particular suffered significantly with brucellosis in past decades and it is greatly welcomed by the veterinary profession that this debilitating disease is no longer the hazard that it once was."
- ^ Brucellosis Eradication APHIS 91–45–013. United States Department of Agriculture. October 2003. hlm. 14.
- ^ Hamilton AV, Hardy AV (March 1950). "The brucella ring test; its potential value in the control of brucellosis" (PDF). Am J Public Health Nations Health. 40 (3): 321–323. doi:10.2105/AJPH.40.3.321. PMC 1528431
 . PMID 15405523.
. PMID 15405523.
- ^ Vermont Beef Producers. "How important is calfhood vaccination?" (PDF). Diarsipkan dari versi asli (PDF) tanggal 2008-05-09.
- ^ Mary Meagher, Margaret E. Meyer (September 1994). "On the Origin of Brucellosis in Bison of Yellowstone National Park: A Review" (PDF). Conservation Biology. 8 (3): 645–653. doi:10.1046/j.1523-1739.1994.08030645.x. JSTOR 2386505. Diarsipkan dari versi asli (PDF) tanggal 2017-01-08. Diakses tanggal 2017-01-07.
- ^ Samartino, Luis E. (2002-12-20). "Brucellosis in Argentina". Veterinary Microbiology. 90 (1–4): 71–80. doi:10.1016/s0378-1135(02)00247-x. ISSN 0378-1135. PMID 12414136.
- ^ "SENASA – Direcci n Nacional de Sanidad Animal". viejaweb.senasa.gov.ar. Diarsipkan dari versi asli tanggal 2016-02-16. Diakses tanggal 2016-02-10.
- ^ "Reportable Diseases". Accredited Veterinarian’s Manual. Canadian Food Inspection Agency. Diakses tanggal 2007-03-18.
- ^ "Queensland Health: Brucellosis". State of Queensland (Queensland Health). 2010-11-24. Diarsipkan dari versi asli tanggal 2011-04-22. Diakses tanggal 2011-06-06.
- ^ Lehane, Robert (1996) Beating the Odds in a Big Country: The eradication of bovine brucellosis and tuberculosis in Australia, CSIRO Publishing, ISBN 0-643-05814-1
- ^ "MAF Biosecurity New Zealand: Brucellosis". Ministry of Agriculture and Forestry of New Zealand. Diarsipkan dari versi asli tanggal 2012-03-20. Diakses tanggal 2011-06-06.
Bacaan lanjutan
- Capasso, L. (Agustus 2002). "Bacteria in Two-millennia-old Cheese, and Related Epizoonoses in Roman Populations". Journal of Infection. 45 (2): 122–127. doi:10.1053/jinf.2002.0996. PMID 12217720.
- Hull, N.C.; Schumaker, B.A. (2018). "Comparisons of Brucellosis between Human and Veterinary Medicine" (PDF). Infection Ecology & Epidemiology. 8 (1): 1-12. doi:10.1080/20008686.2018.1500846. PMID 30083304.
- Noor, S.M. (2006). "Brucellosis: Penyakit Zoonosis yang Belum Banyak Dikenal di Indonesia". Wartazoa. 16 (1): 31–39.
- Noviana, C.; Wibawan, I.W.T; Sudarnika, E. (2016). "Pengetahuan, Sikap, dan Praktik Pemilik Breeding Kennel terhadap Pencegahan dan Pengendalian Bruselosis pada Anjing Impor" (PDF). Jurnal Veteriner. 17 (2): 265-273. doi:10.19087/jveteriner.2016.17.2.265.
- Novita, R. (2016). "Brucellosis: Penyakit Zoonosis yang Terabaikan" (PDF). BALABA. 12 (2): 135–140. doi:10.22435/blb.v12i2.211.
- Organisasi Kesehatan Dunia (2006). Brucellosis in Humans and Animals (PDF). Jenewa: Organisasi Kesehatan Dunia (WHO).
- Organisasi Kesehatan Hewan Dunia (2013), Brucellosis (PDF), General Disease Information Sheet, World Organisation for Animal Health
- Organisasi Kesehatan Hewan Dunia (2018), Chapter 3.1.4. Brucellosis (Brucella abortus, B. melitensis and B. suis) (infection with B. abortus, B. melitensis and B. suis) (PDF), OIE Terrestrial Manual, World Organisation for Animal Health
- Organisasi Kesehatan Hewan Dunia (2018), Chapter 3.7.7. Ovine epididymitis (Brucella ovis) (PDF), OIE Terrestrial Manual, World Organisation for Animal Health
- Organisasi Kesehatan Hewan Dunia (28 Juni 2019), Chapter 8.4. Infection with Brucella abortus, B. melitensis and B. suis (PDF), OIE Terrestrial Animal Health Code, World Organisation for Animal Health
- Organisasi Kesehatan Hewan Dunia (28 Juni 2019), Chapter 14.6. Ovine Epididymitis (PDF), OIE Terrestrial Animal Health Code, World Organisation for Animal Health
- Spickler, Anna Rovid (Mei 2018). Brucellosis (PDF). CFSPH Technical Disease Fact Sheets. The Center for Food Security and Public Health, Iowa State University.
Pranala luar
- "Brucellosis". CDC.
- "Brucellosis". OIE.
- "Brucellosis". The Center for Food Security and Public Health.
- "Brucellosis in Dogs". Veterinary Partner.
- "Hasil pencarian: Brucellosis". Merck Veterinary Manual.
- "International travel and health: Brucellosis". WHO.
- "Zoonoses: Brucellosis". WHO.
| Klasifikasi | |
|---|---|
| Sumber luar |
