Tekanan darah tinggi
Artikel ini memberikan informasi dasar tentang topik kesehatan. |
| Tekanan darah tinggi | |
|---|---|
 | |
| Alat pengukur tekanan darah yang menunjukkan hipertensi arterial (menunjukkan tekanan darah sistolik 158 mmHg, tekanan darah diastolik 99 mmHg dan detak jantung 80 denyut per menit). | |
| Informasi umum | |
| Spesialisasi | Kedokteran keluarga, hypertensiology |
Tekanan darah tinggi atau Hipertensi (HTN), kadang-kadang disebut juga dengan hipertensi arteri, adalah kondisi medis kronis dengan tekanan darah di arteri meningkat. Peningkatan ini menyebabkan jantung harus bekerja lebih keras dari biasanya untuk mengedarkan darah melalui pembuluh darah. Tekanan darah melibatkan dua pengukuran, sistolik dan diastolik, tergantung apakah otot jantung berkontraksi (sistole) atau berelaksasi di antara denyut (diastole). Tekanan darah normal pada saat istirahat adalah dalam kisaran sistolik (bacaan atas) 100–140 mmHg dan diastolik (bacaan bawah) 60–90 mmHg. Tekanan darah tinggi terjadi bila terus-menerus berada pada 140/90 mmHg atau lebih.
Hipertensi terbagi menjadi hipertensi primer (esensial) atau hipertensi sekunder. Sekitar 80–95% kasus tergolong "hipertensi primer", yang berarti tekanan darah tinggi tanpa penyebab medis yang jelas.[1] Kondisi lain yang mempengaruhi ginjal, arteri, jantung, atau sistem endokrin menyebabkan 5-10% kasus lainnya (hipertensi sekunder).
Hipertensi adalah faktor risiko utama untuk stroke[2], infark miokard (serangan jantung), gagal jantung, aneurisma arteri (misalnya aneurisma aorta), penyakit arteri perifer, dan penyebab penyakit ginjal kronik. Bahkan peningkatan sedang tekanan darah arteri terkait dengan harapan hidup yang lebih pendek. Perubahan pola makan dan gaya hidup dapat memperbaiki kontrol tekanan darah dan mengurangi risiko terkait komplikasi kesehatan. Meskipun demikian, obat sering kali diperlukan pada sebagian orang bila perubahan gaya hidup saja terbukti tidak efektif atau tidak cukup dan biasanya obat harus diminum seumur hidup sampai dokter memutuskan tidak perlu lagi minum obat. Seseorang yang pernah mengalami tekanan darah tinggi, pada kondisi normal dapat saja mengalami tekanan darah kembali dan ini yang harus diwaspadai. Banyak kasus stroke terjadi pada saat seseorang lepas obat. Dan banyak orang tidak menyangka bahwa seseorang yang biasanya mengalami tekanan darah rendah suatu kali dapat juga mengalami tekanan darah tinggi. Oleh karena itu, pengontrolan tekanan darah secara rutin mutlak dilakukan.
Klasifikasi[sunting | sunting sumber]
| Klasifikasi (JNC7)[3] | Tekanan sistolik | Tekanan diastolik | ||
|---|---|---|---|---|
| mmHg | kPa | mmHg | kPa | |
| Normal | 90–119 | 12–15,9 | 60–79 | 8,0–10,5 |
| Prahipertensi (normal tinggi) | 120–139 | 16,0–18,5 | 80–89 | 10,7–11,9 |
| Hipertensi Derajat 1 | 140–159 | 18,7–21,2 | 90–99 | 12,0–13,2 |
| Hipertensi Derajat 2 | ≥160 | ≥21,3 | ≥100 | ≥13,3 |
| Hipertensi sistolik tersendiri |
≥140 | ≥18,7 | <90 | <12,0 |
Dewasa[sunting | sunting sumber]
Pada orang berusia 18 tahun ke atas, hipertensi didefinisikan sebagai ukuran tekanan darah sistolik dan/atau diastolik yang terus-menerus melebihi nilai normal yang dapat diterima (saat ini sistolik 139 mmHg, diastolik 89 mmHg: lihat tabel — Klasifikasi (JNC7)). Bila pengukuran diperoleh dari pemantauan ambulatori 24 jam atau pemantauan di rumah, digunakan batasan yang lebih rendah (sistolik 135 mmHg atau diastolik 85 mmHg).[4] Beberapa pedoman internasional terbaru tentang hipertensi juga telah membuat kategori di bawah kisaran hipertensi untuk menunjukkan risiko yang berkelanjutan pada tekanan darah yang lebih tinggi dari kisaran normal. JNC7 (2003)[3] menggunakan istilah pra-hipertensi untuk tekanan darah dalam kisaran sistolik 120–139 mmHg dan/atau diastolik 80–89 mmHg, sedangkan Pedoman ESH-ESC (2007)[5] dan BHS IV (2004)[6] menggunakan kategori optimal, normal, dan normal tinggi untuk membagi tekanan sistolik di bawah 140 mmHg dan diastolik di bawah 90 mmHg. Hipertensi juga digolongkan lagi sebagai berikut: JNC7 membedakan hipertensi derajat I, hipertensi derajat II, dan hipertensi sistolik terisolasi. Hipertensi sistolik terisolasi mengacu pada peningkatan tekanan sistolik dengan tekanan diastolik normal dan umumnya terjadi pada kelompok usia lanjut.[3] Pedoman ESH-ESC (2007)[5] dan BHS IV (2004),[6] mendefinisikan hipertensi derajat ketiga (derajat III) untuk orang dengan tekanan darah sistolik di atas 179 mmHg atau tekanan diastolik di atas 109 mmHg. Hipertensi tergolong “resisten” bila obat penurun tekanan darah tertentu tidak mengurangi tekanan darah (menjadi normal) dan perlu mencoba obat yang lain.[3]
Di samping klasifikasi di atas, terdapat juga:
- Hipertensi gestasional atau tekanan darah tinggi yang terjadi pada saat kehamilan di atas 20 minggu dan protein pada air seni adalah negatif dan harus dilakukan pengukuran tekanan darah dua kali dengan selang waktu lebih dari 6 jam dan keduanya menunjukkan tekanan darah lebih besar dari 140/90.
- Hipertensi orthostatik atau hipertensi postural adalah kejadian meningkatnya tekanan darah secara tiba-tiba ketika bangun berdiri, jika tekanan sistolik meningkat lebih dari 20mmHg dinamakan hipertensi orthostatik sistolik dan jika tekanan diastolik meningkat hingga 98 mmHg atau lebih dinamakan hipertensi orthostatik diastolik. Hal ini lebih banyak terjadi, ketika kita tiba-tiba bangun dari tidur yang pulas, oleh karenanya pengukuran tekanan darah sebaiknya dilakukan 15 sampai 30 menit sesudah kita bangun tidur, tetapi belum melakukan aktivitas apa pun, kecuali misalnya buang air kecil dan minum air putih saja.
Neonatus dan bayi[sunting | sunting sumber]
Hipertensi pada neonatus jarang terjadi, dan hanya terjadi pada sekitar 0,2 sampai 3% neonatus. Tekanan darah tidak diukur secara rutin pada bayi baru lahir yang sehat.[7] Hipertensi lebih umum terjadi pada bayi baru lahir berisiko tinggi. Berbagai faktor, seperti usia gestasi, usia pascakonsepsi, dan berat badan lahir perlu dipertimbangkan ketika memutuskan apakah tekanan darah termasuk normal pada neonatus.[7]
Anak dan remaja[sunting | sunting sumber]
Hipertensi cukup umum terjadi pada anak dan remaja (2–9% bergantung pada usia, jenis kelamin, dan etnisitas)[8] dan dikaitkan dengan risiko jangka panjang mengalami kesehatan yang buruk.[9] Rekomendasi saat ini adalah agar anak di atas usia tiga tahun diperiksa tekanan darahnya kapan pun mereka melakukan kunjungan atau pemeriksaan rutin. Tekanan darah tinggi baru dipastikan setelah kunjungan berulang sebelum menyatakan seorang anak mengalami hipertensi.[9] Tekanan darah meningkat seiring usia pada masa kanak-kanak, dan pada anak, hipertensi didefinisikan sebagai rerata tekanan darah sistolik dan diastolik yang pada tiga atau lebih waktu yang berbeda, sama dengan atau lebih tinggi dari persentil ke-95 yang sesuai untuk jenis kelamin, usia, dan tinggi badan anak. Prahipertensi pada anak didefinisikan sebagai rerata tekanan darah sistolik dan diastolik yang lebih besar atau sama dengan persentil ke-90, tapi lebih kecil dari persentil ke-95.[9] Pada remaja, diusulkan bahwa hipertensi dan prahipertensi didiagnosis dan digolongkan dengan menggunakan kriteria dewasa.[9]
Gejala[sunting | sunting sumber]
Hipertensi jarang menunjukkan gejala, dan pengenalannya biasanya melalui skrining (pemeriksaan), atau saat mencari penanganan medis untuk masalah kesehatan yang tidak berkaitan. Beberapa orang dengan tekanan darah tinggi melaporkan sakit kepala (terutama di bagian belakang kepala dan pada pagi hari), serta pusing, vertigo, tinitus (dengung atau desis di dalam telinga), gangguan penglihatan atau pingsan.[10]
Pada pemeriksaan fisik, hipertensi juga dicurigai ketika terdeteksi adanya retinopati hipertensi pada pemeriksaan fundus optik di belakang mata dengan menggunakan oftalmoskop.[11] Biasanya beratnya perubahan retinopati hipertensi dibagi atas tingkat I-IV, walaupun jenis yang lebih ringan mungkin sulit dibedakan antara satu dan lainnya.[11] Hasil oftalmoskopi juga dapat memberi petunjuk berapa lama seseorang telah mengalami hipertensi.[10]
Hipertensi sekunder[sunting | sunting sumber]
Beberapa tanda dan gejala tambahan dapat menunjukkan hipertensi sekunder, yaitu hipertensi akibat penyebab yang jelas seperti penyakit ginjal atau penyakit endokrin. Contohnya, obesitas pada dada dan perut, intoleransi glukosa, wajah bulat seperti bulan (moon face), "punuk kerbau" (buffalo hump), dan striae ungu menandakan Sindrom Cushing.[12] Penyakit tiroid dan akromegali juga dapat menyebabkan hipertensi dan mempunyai gejala dan tanda yang khas.[12] Bising perut mungkin mengindikasikan stenosis arteri renalis (penyempitan arteri yang mengedarkan darah ke ginjal). Berkurangnya tekanan darah di kaki atau lambatnya atau hilangnya denyut arteri femoralis mungkin menandakan koarktasio aorta (penyempitan aorta sesaat setelah meninggalkan jantung). Hipertensi yang sangat bervariasi dengan sakit kepala, palpitasi, pucat, dan berkeringat harus segera menimbulkan kecurigaan ke arah feokromositoma.[12]
Krisis hipertensi[sunting | sunting sumber]
Peningkatan tekanan darah yang sangat tinggi (sistolik lebih atau sama dengan 180 atau diastolik lebih atau sama dengan 110, kadang disebut hipertensi maligna atau akselerasi) sering disebut sebagai "krisis hipertensi." Tekanan darah di atas tingkat ini memiliki risiko yang tinggi untuk terjadinya komplikasi. Orang dengan tekanan darah pada kisaran ini mungkin tidak memiliki gejala, tetapi lebih cenderung melaporkan sakit kepala (22% dari kasus)[13] dan pusing dibandingkan dengan populasi umum.[10] Gejala lain krisis hipertensi mencakup berkurangnya penglihatan atau sesak napas karena gagal jantung atau rasa lesu karena gagal ginjal.[12] Kebanyakan orang dengan krisis hipertensi diketahui memiliki tekanan darah tinggi, tetapi pemicu tambahan mungkin menyebabkan peningkatan secara tiba-tiba.[14]
"Hipertensi emergensi", sebelumnya disebut sebagai "hipertensi maligna", terjadi saat terdapat bukti kerusakan langsung pada satu organ atau lebih sebagai akibat meningkatnya tekanan darah. Kerusakan ini bisa mencakup ensefalopati hipertensi, disebabkan oleh pembengkakan dan gangguan fungsi otak, dan ditandai oleh sakit kepala dan gangguan kesadaran (kebingungan atau rasa kantuk). Papiledema retina dan perdarahan fundus serta eksudat adalah tanda lain kerusakan organ target. Nyeri dada dapat merupakan tanda kerusakan otot jantung (yang bisa berlanjut menjadi serangan jantung) atau kadang diseksi aorta, robeknya dinding dalam aorta. Sesak napas, batuk, dan ekspektorasi dahak bernoda darah adalah ciri khas edema paru. Kondisi ini adalah pembengkakan jaringan paru akibat gagal ventrikel kiri, ketidakmampuan ventrikel kiri jantung untuk memompa cukup darah dari paru-paru ke sistem arteri.[14] Penurunan fungsi ginjal secara cepat (cedera ginjal akut/acute kidney injury) dan anemia hemolitik mikroangiopati (penghancuran sel-sel darah) juga mungkin terjadi.[14] Pada situasi ini, harus dilakukan penurunan tekanan darah secara cepat untuk menghentikan kerusakan organ yang sedang terjadi.[14] Sebaliknya, tidak ada bukti bahwa tekanan darah perlu diturunkan secara cepat dalam keadaan hipertensi emergensi bila tidak ada bukti kerusakan organ target. Penurunan tekanan darah yang terlalu agresif bukan berarti tidak ada risiko.[12] Penggunaan obat-obatan oral untuk menurunkan tekanan darah secara bertahap selama 24 sampai 48 jam dianjurkan dalam kedaruratan hipertensi.[14]
Kehamilan[sunting | sunting sumber]
Hipertensi atau tekanan darah tinggi terjadi pada sekitar 8-10% kehamilan.[12] Kebanyakan wanita hamil yang mengalami hipertensi memiliki kondisi hipertensi primer yang sudah ada sebelumnya. Tekanan darah tinggi dalam kehamilan dapat merupakan tanda awal dari pre-eklampsia, suatu kondisi serius yang muncul setelah melewati pertengahan masa kehamilan, dan dalam beberapa minggu setelah melahirkan.[12] Diagnosa preeklampsia termasuk peningkatan tekanan darah dan adanya protein di dalam urin.[12] Preeklampsia muncul pada sekitar 5% kehamilan dan bertanggung jawab atas sekitar 16% dari semua kematian ibu secara global.[12] Preeklampsia juga menyebabkan risiko kematian bayi meningkat hingga dua kali lipat.[12] Biasanya preeklampsia tidak menunjukkan gejala dan keadaan ini terdeteksi pada pemeriksaan rutin. Bila terjadi preeklampsia, gejala yang paling umum adalah sakit kepala, gangguan penglihatan (sering dalam bentuk “kilatan cahaya”), muntah, nyeri epigastrium, dan edema (bengkak). Terkadang preeklampsia bisa berkembang menjadi kondisi yang mengancam nyawa yang disebut eklampsia. Eklampsia adalah suatu hipertensi emergensi dan menyebabkan beberapa komplikasi berat, seperti hilangnya penglihatan, pembengkakan otak, kejang tonik-klonik atau konvulsi, gagal ginjal, edema paru, dan koagulasi intravaskular diseminata (gangguan pembekuan darah).[12][15]
Bayi dan anak[sunting | sunting sumber]
Gagal tumbuh, kejang, iritabilitas, kurang energi, dan kesulitan bernafas[16] bisa dikaitkan dengan hipertensi pada bayi baru lahir dan bayi usia muda. Pada bayi yang lebih besar dan anak, hipertensi bisa menyebabkan sakit kepala, iritabilitas tanpa penyebab yang jelas, lesu, gagal tumbuh, pandangan kabur, mimisan, dan kelumpuhan wajah.[7][16]
Komplikasi[sunting | sunting sumber]
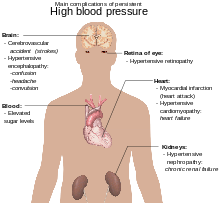
Hipertensi merupakan faktor risiko yang bisa dicegah yang terpenting bagi kematian prematur di seluruh dunia.[17] Hipertensi meningkatkan risiko penyakit jantung iskemik[18] stroke,[12] penyakit periferal vaskular,[19] dan penyakit kardiovaskular lain, termasuk gagal jantung, aneurisma aorta, aterosklerosis difus, dan emboli paru.[12] Hipertensi juga merupakan faktor risiko terjadinya gangguan kognitif, demensia, dan penyakit ginjal kronik.[12] Komplikasi lain di antaranya:
- Retinopati hipertensi
- Nefropati hipertensi[20]
Penyebab[sunting | sunting sumber]
Hipertensi primer[sunting | sunting sumber]
Hipertensi primer (esensial) adalah jenis hipertensi yang paling umum, meliputi sebanyak 90–95% dari seluruh kasus hipertensi.[1] Dalam hampir semua masyarakat kontemporer, tekanan darah meningkat seiring penuaan dan risiko untuk menjadi hipertensi di kemudian hari cukup tinggi.[21] Hipertensi diakibatkan oleh interaksi gen yang kompleks dan faktor lingkungan. Berbagai gen yang sering ditemukan sedikit berpengaruh pada tekanan darah, sudah diidentifikasi,[22] demikian juga beberapa gen yang jarang yang berpengaruh besar pada tekanan darah [23] tetapi dasar genetik dari hipertensi masih belum sepenuhnya dimengerti. Beberapa faktor lingkungan mempengaruhi tekanan darah. Faktor gaya hidup yang menurunkan tekanan darah di antaranya mengurangi asupan garam dalam makanan,[24] meningkatkan konsumsi buah-buahan dan produk rendah lemak (Pendekatan Diet untuk Menghentikan Hipertensi (diet DASH)). Olah Raga,[25] penurunan berat badan[26] dan menurunkan asupan alkohol juga membantu menurunkan tekanan darah.[27] Kemungkinan peranan faktor lain seperti stres,[25] konsumsi kafeina,[28] dan defisiensi Vitamin D[29] kurang begitu jelas. Resistensi insulin, yang umum ditemukan pada obesitas dan merupakan komponen dari sindrom X (atau sindrom metabolik), juga diduga ikut berperan dalam mengakibatkan hipertensi.[30] Studi terbaru juga memasukkan kejadian-kejadian pada awal kehidupan (contohnya, berat lahir rendah, ibu merokok, dan kurangnya air susu ibu) sebagai faktor risiko bagi hipertensi esensial dewasa.[31] Namun, mekanisme yang menghubungkan paparan ini dengan hipertensi dewasa tetap tidak jelas.[31]
Hipertensi sekunder[sunting | sunting sumber]
Hipertensi sekunder terjadi akibat suatu penyebab yang diketahui. Penyakit ginjal adalah jenis penyebab sekunder yang umum berasal dari hipertensi.[12] Hipertensi juga bisa disebabkan oleh kondisi endokrin, seperti sindrom Cushing, hipertiroidisme, hipotiroidisme, akromegali, sindrom Conn atau hiperaldosteronisme, hiperparatiroidisme, dan feokromositoma.[12][32] Penyebab lain dari hipertensi sekunder di antaranya obesitas, henti nafas saat tidur, kehamilan, koarktasio aorta, konsumsi akar manis (licorice) yang berlebihan, serta obat resep, obat herbal, dan obat-obat terlarang.[12][33]
Patofisiologi[sunting | sunting sumber]
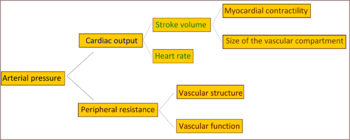
Bagi kebanyakan orang dengan hipertensi esensial (primer), peningkatan resistensi terhadap aliran darah (resistensi perifer total) bertanggung jawab atas tekanan yang tinggi itu sementara curah jantung tetap normal.[34] Ada bukti bahwa beberapa orang muda yang menderita prahipertensi atau “hipertensi perbatasan” memiliki curah jantung yang tinggi, denyut jantung meningkat, dan resistensi perifer yang normal. Kondisi ini disebut sebagai hipertensi perbatasan hiperkinetik .[35] Para penderita ini mengembangkan fitur yang khas dari hipertensi esensial tetap di kemudian hari saat curah jantung menurun dan resistensi perifer meningkat seiring bertambahnya usia.[35] Masih diperdebatkan apakah pola ini biasa dialami oleh semua orang yang pada akhirnya mengalami hipertensi.[36] Peningkatan resistensi perifer pada hipertensi tetap terutama disebabkan oleh penyempitan struktur arteri dan arteriol kecil.[37] Penurunan jumlah atau kepadatan pembuluh kapiler juga bisa ikut berperan dalam resistensi perifer.[38] Hipertensi juga dikaitkan dengan penurunan kelenturan vena perifer,[39] yang bisa meningkatkan venous return (volume darah yang kembali ke jantung), meningkatkan preload jantung, dan akhirnya menyebabkan disfungsi diastolik. Masih belum jelas apakah peningkatan konstriksi aktif pembuluh darah memegang peranan dalam hipertensi esensial.[40]
Tekanan nadi (perbedaan antara tekanan darah sistolik dan diastolik) sering meningkat pada orang lanjut usia dengan hipertensi. Pada keadaan ini dapat terjadi tekanan sistolik sangat tinggi di atas normal, tetapi tekanan diastolik mungkin normal atau rendah. Kondisi ini disebut hipertensi sistolik terisolasi.[41] Tekanan nadi yang tinggi pada orang lanjut usia dengan hipertensi atau hipertensi sistolik terisolasi disebabkan karena peningkatan kekakuan arteri, yang biasanya menyertai penuaan dan dapat diperberat oleh tekanan darah tinggi.[42]
Banyak mekanisme yang sudah diajukan sebagai penyebab peningkatan resistensi yang ditemukan dalam sistem arteri pada hipertensi. Sebagian besar bukti menunjukkan keterlibatan salah satu atau kedua penyebab berikut:
- Gangguan dalam penanganan garam dan air pada ginjal, khususnya gangguan sistem renin-angiotensin intrarenal[43]
- Abnormalitas sistem saraf simpatis[44]
Mekanisme tersebut tidak berdiri sendiri dan tampaknya keduanya ikut berperan sampai batas tertentu dalam kebanyakan kasus hipertensi esensial. Juga diduga bahwa disfungsi endotel (gangguan fungsi dinding pembuluh darah) dan peradangan vaskular juga ikut berperan dalam meningkatkan resistensi perifer dan kerusakan pembuluh darah pada hipertensi.[45][46]
Diagnosis[sunting | sunting sumber]
| Sistem | Pemeriksaan |
|---|---|
| Renal | Urinalisis mikroskopik, proteinuria, darah BUN (ureum) dan/atau kreatinin |
| Endokrin | Darah natrium, kalium, kalsium, TSH (thyroid-stimulating hormone). |
| Metabolik | Glukosa darah puasa, kolesterol total, kolesterol HDL dan LDL, trigliserida |
| Lain-lain | Hematokrit, elektrokardiogram, dan foto Röntgen dada |
| Sources: Harrison's principles of internal medicine[47] others[48][49][50][51][52] | |
Diagnosis hipertensi ditegakkan saat pasien menderita tekanan darah tinggi secara persisten. Biasanya,[4] untuk menegakkan diagnosis diperlukan tiga kali pengukuran sfigmomanometer yang berbeda dengan interval satu bulan.[53] Pemeriksaan awal pasien dengan hipertensi mencakup anamnesis dan pemeriksaan fisik lengkap. Dengan tersedianya pemantauan tekanan darah ambulatori 24 jam dan alat pengukur tekanan darah di rumah, demi menghindari kekeliruan diagnosis pada pasien dengan hipertensi white coat (jenis hipertensi yang disebabkan oleh stres saat bertemu dokter atau berada dalam suasana medis) telah dihasilkan suatu perubahan protokol. Di Inggris, praktik terbaik yang dianjurkan saat ini adalah dengan melakukan follow-up satu kali hasil pengukuran tekanan darah yang tinggi di klinik dengan pengukuran ambulatori. Follow-up juga dapat dilakukan, walaupun kurang ideal, dengan memonitor tekanan darah di rumah selama kurun waktu tujuh hari.[4]
Sekali diagnosis telah ditegakkan, dokter berusaha mengindentifikasi penyebabnya berdasarkan faktor risiko dan gejala lainnya, bila ada. Hipertensi sekunder lebih sering ditemukan pada anak usia prapubertas dan sebagian besar kasus disebabkan oleh penyakit ginjal. Hipertensi primer atau esensial lebih umum pada orang dewasa dan memiliki berbagai faktor risiko, di antaranya obesitas dan riwayat hipertensi dalam keluarga.[54] Pemeriksaan laboratorium juga dapat dilakukan untuk mengidentifikasi kemungkinan penyebab hipertensi sekunder, dan untuk menentukan apakah hipertensi menyebabkan kerusakan pada jantung, mata, dan ginjal. Pemeriksaan tambahan untuk diabetes dan kadar kolesterol tinggi dilakukan karena kondisi ini merupakan faktor risiko terjadinya penyakit jantung dan mungkin memerlukan penanganan.[1]
Kadar kreatinin darah diukur untuk menilai adanya gangguan ginjal, yang mungkin merupakan penyebab atau akibat dari hipertensi. Kadar kreatinin darah saja dapat memberikan dugaan yang terlalu tinggi untuk laju filtrasi glomerulus. Panduan terkini menganjurkan penggunaan rumus prediktif seperti formula Modification of Diet in Renal Disease (MDRD) untuk memperkirakan laju filtrasi glomerulus (eGFR).[3] eGFR juga dapat memberikan nilai awal/dasar fungsi ginjal yang dapat digunakan untuk memonitor efek samping obat antihipertensi tertentu pada fungsi ginjal. Pemeriksaan protein pada sampel urin digunakan juga sebagai indikator sekunder penyakit ginjal. Pemeriksaan Elektrokardiogram (EKG/ECG) dilakukan untuk memeriksa tanda-tanda adanya beban yang berlebihan pada jantung akibat tekanan darah tinggi. Pemeriksaan ini juga dapat menunjukkan adanya penebalan dinding jantung (hipertrofi ventrikel kiri) atau tanda bahwa jantung pernah mengalami gangguan ringan seperti serangan jantung tanpa gejala (silent heart attack). Pemeriksaan foto Röntgen dada atau ekokardiogram juga dapat dilakukan untuk melihat tanda pembesaran atau kerusakan pada jantung.[12]
Pencegahan[sunting | sunting sumber]
Cukup banyak orang yang mengalami hipertensi tetapi tidak menyadarinya.[55] Diperlukan tindakan yang mencakup seluruh populasi untuk mengurangi akibat tekanan darah tinggi dan meminimalkan kebutuhan terapi dengan obat antihipertensi. Dianjurkan perubahan gaya hidup untuk menurunkan tekanan darah, sebelum memulai terapi obat. Pedoman British Hypertension Society 2004 [55] mengajukan perubahan gaya hidup yang konsisten dengan pedoman dari US National High BP Education Program tahun 2002[56] untuk pencegahan utama bagi hipertensi sebagai berikut:
- Menjaga berat badan normal (misalnya, indeks massa tubuh 20–25 kg/m2).
- Mengurangi asupan diet yang mengandung natrium sampai <100 mmol/ hari (<6 g natrium klorida atau <2,4 g natrium per hari). Banyak yang tidak menyadari bahwa makanan ringan dan juga mie instan banyak mengandung garam, demikian juga vetsin yang sebenarnya adalah monosodium glutamate, karena sodium sebenarnya adalah nama lain dari natrium.
- Melakukan aktivitas fisik aerobik secara teratur, misalnya jalan cepat (≥30 menit per hari, pada hampir setiap hari dalam seminggu).
- Batasi konsumsi alkohol tidak lebih dari 3 unit/hari pada laki-laki dan tidak lebih dari 2 unit/hari pada perempuan.
- Mengonsumsi makanan yang kaya buah dan sayuran (misalnya, sedikitnya lima porsi per hari).
Perubahan gaya hidup yang efektif dapat menurunkan tekanan darah setara dengan masing-masing obat antihipertensi. Kombinasi dari dua atau lebih perubahan gaya hidup dapat memberikan hasil lebih baik.[55]
Penatalaksanaan hipertensi[sunting | sunting sumber]
Penatalaksanaan hipertensi dibedakan menjadi dua. Pada hipertensi ringan tanpa faktor risiko atau kerusakan organ, penatalaksanaannya adalah dengan perubahan gaya hidup dan memantau pasien selama 6-12 bulan. Pada hipertensi berat yang disertai dengan faktor risiko dan kerusakan organ, penatalaksanaannya menggunakan terapi farmakologi (obat).[57]
Perubahan gaya hidup[sunting | sunting sumber]
Penanganan tipe pertama untuk hipertensi identik dengan menganjurkan perubahan gaya hidup yang bersifat pencegahan[58] dan meliputi perubahan diet,[59] olahraga, dan penurunan berat badan. Semua perubahan ini telah terbukti menurunkan tekanan darah secara bermakna pada orang dengan hipertensi.[60] Jika hipertensi cukup tinggi dan memerlukan pemberian obat segera, perubahan gaya hidup tetap disarankan. Berbagai program diiklankan dapat mengurangi hipertensi dan dirancang untuk mengurangi tekanan psikologis misalnya biofeedback, relaksasi, atau meditasi. Namun, secara umum belum ada penelitian yang secara ilmiah mendukung efektivitas program ini, karena penelitian yang ada masih berkualitas rendah.[61][62][63]
Perubahan asupan diet seperti diet rendah natrium sangat bermanfaat. Diet rendah natrium jangka panjang (lebih dari 4 minggu) pada Kaukasia efektif menurunkan tekanan darah, baik pada penderita hipertensi maupun pada orang dengan tekanan darah normal.[64] Selain itu, diet DASH, suatu diet kaya kacang-kacangan, biji-bijian, ikan, unggas, buah, dan sayuran, yang dipromosikan oleh National Heart, Lung, and Blood Institute, menurunkan tekanan darah. Keistimewaan utama dari program ini adalah membatasi asupan natrium, namun demikian diet ini kaya kalium, magnesium, kalsium, dan protein.[65]
Pengobatan[sunting | sunting sumber]
Saat ini tersedia beberapa golongan obat yang secara keseluruhan disebut obat antihipertensi, untuk pengobatan hipertensi. Risiko kardiovaskuler (termasuk risiko infark miokard dan stroke) dan hasil pemeriksaan tekanan darah menjadi pertimbangan ketika meresepkan obat.[66] Jika pengobatan dimulai, Seventh Joint National Committee on High Blood Pressure (JNC-7) dari National Heart, Lung, and Blood Institute [3] menyarankan agar dokter memonitor respons pasien terhadap pengobatan serta menilai apakah terjadi efek samping akibat obat yang digunakan. Penurunan tekanan darah sebesar 5 mmHg dapat mengurangi risiko stroke sebesar 34% dan risiko penyakit jantung iskemik hingga 21%. Penurunan tekanan darah juga dapat mengurangi kemungkinan demensia, gagal jantung, dan mortalitas yang disebabkan oleh penyakit kardiovaskuler.[67] Pengobatan harus ditujukan untuk mengurangi tekanan darah hingga kurang dari 140/90 mmHg untuk sebagian besar orang, dan lebih rendah lagi untuk mereka yang memiliki diabetes atau penyakit ginjal. Sejumlah praktisi medis menyarankan agar tekanan darah dijaga pada level di bawah 120/80 mmHg.[66][68] Jika tekanan darah yang diharapkan tidak tercapai, maka diperlukan pengobatan lebih lanjut.[69]
Pedoman mengenai pilihan obat dan cara terbaik untuk menentukan pengobatan untuk berbagai sub-kelompok pun berubah seiring berjalannya waktu dan berbeda-beda di berbagai negara. Para ahli berbeda pendapat mengenai pengobatan terbaik untuk hipertensi.[70] Pedoman Kolaborasi Cochrane, World Health Organization, dan Amerika Serikat mendukung diuretik golongan tiazid dosis rendah sebagai terapi pilihan untuk lini pertama.[70][71] Pedoman di Inggris menekankan penghambat kanal kalsium (calcium channel blocker/CCB) untuk orang yang berusia di atas 55 tahun atau yang berdarah Afrika atau Karibia. Pedoman ini menyarankan penghambat enzim konversi angiotensin (angiotensin-converting enzyme inhibitor/ACEI) yang merupakan obat pilihan yang dianjurkan untuk pengobatan lini pertama pasien berusia muda.[72] Di Jepang, pengobatan dianggap wajar apabila dimulai dengan satu dari 6 golongan obat termasuk: CCB, ACEI/ARB, diuretik tiazid, penghambat reseptor beta, dan penghambat reseptor alfa. Di Kanada semua obat ini, kecuali penghambat reseptor alfa, dianjurkan sebagai lini pertama yang dapat digunakan.[70]
Kombinasi obat[sunting | sunting sumber]
Banyak orang memerlukan lebih dari satu obat untuk mengendalikan hipertensi mereka. Pedoman JNC7[3] dan ESH-ESC [5] menyarankan untuk memulai pengobatan dengan dua macam obat apabila tekanan darah lebih dari 20 mmHg di atas target tekanan darah sistolik atau lebih dari 10 mmHg di atas target diastolik. Kombinasi yang lebih dipilih adalah penghambat sistem renin–angiotensin dengan antagonis kalsium, atau penghambat sistem renin–angiotensin dengan diuretik.[73] Kombinasi yang dapat digunakan adalah sebagai berikut:
- Penghambat kanal kalsium dengan diuretik
- Penghambat beta dengan diuretik
- Penghambat kanal kalsium dihidropiridin dengan penghambat reseptor beta
- Penghambat kanal kalsium dihidropiridin dengan verapamil atau diltiazem
Kombinasi yang tidak boleh digunakan adalah sebagai berikut:
- Penghambat kanal kalsium non-dihidropiridin (seperti verapamil atau diltiazem) dengan penghambat reseptor beta
- Dua jenis penghambat sistem renin–angiotensin (contohnya, penghambat enzim konversi angiotensin + penghambat reseptor angiotensin)
- Penghambat sistem renin–angiotensin dan penghambat reseptor beta
- Penghambat reseptor beta dan obat anti-adrenergik.[73]
Hindari kombinasi penghambat ACE atau antagonis reseptor angiotensin II, diuretik, dan OAINS (termasuk penghambat COX-2 selektif dan obat bebas tanpa resep seperti ibuprofen) jika tidak mendesak, karena tingginya risiko gagal ginjal akut. Istilah awam dari kombinasi ini adalah "triple whammy" dalam literatur kesehatan Australia.[58] Tersedia tablet yang mengandung kombinasi tetap dari dua golongan obat tersebut. Meskipun nyaman dikonsumsi, obat-obatan tersebut sebaiknya tidak diberikan untuk pasien yang biasa menjalani terapi dengan komponen obat tunggal.[74]
Pasien usia lanjut[sunting | sunting sumber]
Pengobatan hipertensi pada hipertensi sedang hingga berat menurunkan tingkat kematian dan efek samping kardiovaskuler pada pasien usia 60 tahun ke atas.[75] Pada pasien yang berusia lebih dari 80 tahun pengobatan tampaknya tidak mengurangi tingkat kematian secara bermakna namun mengurangi risiko penyakit jantung.[75] Target tekanan darah yang direkomendasikan adalah kurang dari 140/90 mm Hg dengan diuretik tiazid sebagai obat pilihan di Amerika Serikat.[76] Pada versi revisi pedoman Inggris, penghambat kanal kalsium merupakan obat pilihan dengan target hasil pemeriksaan secara klinis kurang dari 150/90 mmHg, atau kurang dari 145/85 mmHg pada pemantauan dengan tekanan darah ambulatori atau di rumah.[72]
Hipertensi resisten[sunting | sunting sumber]
Hipertensi resisten adalah hipertensi yang terus berada di atas target tekanan darah, meskipun telah digunakan tiga obat antihipertensi sekaligus dari golongan obat antihipertensi yang berbeda. Pedoman pengobatan hipertensi resisten telah dipublikasikan di Inggris [77] and the US.[78]
Kemungkinan terkena penyakit ini[sunting | sunting sumber]
Per tahun 2000, hampir satu miliar orang atau kira-kira 26% dari populasi dewasa dunia mengalami hipertensi.[79] Ini biasa terjadi baik di negara maju (333 juta) maupun negara berkembang (639 juta).[79] Namun, angka ini sangat bervariasi di beberapa wilayah dengan angka terendah 3,4% (laki-laki) dan 6,8% (perempuan) di pedalaman India dan tertinggi 68,9% (laki-laki) dan 72,5% (perempuan) di Polandia.[80]
Pada 1995 diperkirakan 43 juta orang di Amerika Serikat mengalami hipertensi atau menjalani terapi antihipertensi. Angka ini mewakili hampir 24% dari populasi dewasa di AS.[81] Jumlah hipertensi di Amerika Serikat meningkat dan mencapai 29% pada 2004.[82][83] Per tahun 2006 hipertensi menyerang 76 juta orang dewasa di Amerika Serikat (34% dari populasi) dan kasus terbanyak terjadi pada orang dewasa ras Afrika-Amerika yakni sebesar 44%.[84] Penyakit ini lebih banyak dialami oleh penduduk asli Amerika dan lebih sedikit dialami oleh kelompok kulit putih dan ras Meksiko-Amerika. Jumlah ini meningkat seiring bertambahnya usia, dan lebih banyak ditemukan pada Amerika Serikat bagian tenggara. Hipertensi lebih banyak ditemukan pada laki-laki daripada perempuan (meskipun selisih tersebut cenderung menurun pada perempuan menopause) dan pada kelompok dengan status sosioekonomi rendah.[1]
Anak[sunting | sunting sumber]
Jumlah tekanan darah tinggi pada anak semakin meningkat.[85] Sebagian besar hipertensi pada anak, terutama pada usia pra-remaja, merupakan hipertensi sekunder akibat penyakit yang mendasarinya. Selain obesitas, penyakit ginjal menjadi penyebab hipertensi yang tersering (60–70%) pada anak. Remaja biasanya mengalami hipertensi primer atau esensial (tidak diketahui penyebabnya), yakni mencapai 85–95% dari seluruh kasus.[86]
Sejarah[sunting | sunting sumber]
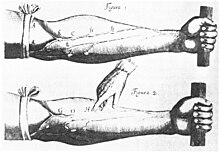
Pemikiran modern tentang sistem kardiovaskuler dimulai dengan karya dokter William Harvey (1578–1657). Harvey menjelaskan tentang sirkulasi darah di dalam bukunya yang berjudul De otu ordis ("Pergerakan Jantung dan Darah"). Seorang pendeta Inggris Stephen Hales membuat publikasi pertama mengenai pengukuran tekanan darah pada tahun 1733.[87][88] Deskripsi hipertensi sebagai suatu penyakit datang dari, di antaranya, Thomas Young pada tahun 1808 dan Richard Bright pada tahun 1836.[87] Laporan pertama tentang tekanan darah yang meningkat pada seseorang tanpa bukti adanya penyakit ginjal dibuat oleh Frederick Akbar Mahomed (1849–1884).[89] Namun, hipertensi sebagai sebuah entitas klinis baru muncul pada 1896 dengan ditemukannya sfigmomanometer menggunakan manset oleh Scipione Riva-Rocci pada 1896.[90] Dengan penemuan ini, pengukuran tekanan darah dapat dilakukan di klinik. Pada 1905, Nikolai Korotkoff mengembangkan teknik tersebut dengan mendeskripsikan bunyi Korotkoff yang terdengar saat arteri diauskultasi dengan stetoskop pada saat manset sfigmomanometer dikempiskan.[88]
Menurut sejarah, pengobatan untuk apa yang disebut dengan "penyakit nadi keras (hard pulse disease)" terdiri dari penurunan jumlah darah melalui pengeluaran darah atau penggunaan lintah.[87] Yellow Emperor dari Tiongkok, Cornelius Celsus, Galen, dan Hippocrates menyarankan pengeluaran darah.[87] Pada abad ke-19 dan ke-20, sebelum adanya terapi farmakologi yang efektif untuk hipertensi, digunakan tiga modalitas pengobatan, semuanya dengan berbagai efek samping. Modalitas ini mencakup pembatasan ketat konsumsi natrium (contohnya, diet nasi[87]), simpatektomi (ablasi bedah pada bagian sistem saraf simpatis), dan terapi pirogen (penyuntikan zat yang menyebabkan demam, secara tidak langsung menurunkan tekanan darah).[87][91] Zat kimia pertama untuk hipertensi, natrium tiosianat, digunakan pada 1900 namun memiliki banyak efek samping dan kurang disukai.[87] Beberapa jenis obat lainnya dikembangkan setelah Perang Dunia Kedua. Yang paling disukai dan cukup efektif adalah tetrametilamonium klorida dan turunannya heksametonium, hidralazin, dan reserpin (turunan dari tumbuhan obat Rauwolfia serpentina). Terobosan besar dicapai dengan penemuan obat oral pertama yang dapat ditoleransi dengan baik. Yang pertama klorotiazid, diuretik tiazid pertama, yang dikembangkan dari antibiotik sulfanilamid dan mulai tersedia pada 1958.[87][92] Obat ini meningkatkan ekskresi garam dan mencegah akumulasi cairan. Uji klinik acak terkontrol yang disponsori oleh Veterans Administration membandingkan hidroklorotiazid plus reserpin plus hidralazin versus plasebo. Penelitian ini dihentikan lebih awal karena pada kelompok tekanan darah tinggi yang tidak mendapatkan pengobatan terjadi lebih banyak komplikasi dibandingkan pasien yang diobati, dan dirasakan tidak etis untuk tidak memberikan pengobatan kepada mereka. Penelitian tersebut dilanjutkan pada kelompok pasien dengan tekanan darah yang lebih rendah dan menunjukkan bahwa bahkan pada pasien dengan hipertensi ringan, pengobatan dapat mengurangi hampir lebih dari setengah risiko kematian akibat penyakit kardiovaskuler.[93] Pada 1975, Lasker Special Public Health Award diberikan kepada tim yang telah mengembangkan klorotiazid.[91] Hasil penelitian ini mendorong kampanye kesehatan masyarakat untuk meningkatkan kesadaran terhadap hipertensi dan mempromosikan pengukuran dan pengobatan tekanan darah tinggi. Pengukuran ini tampaknya telah memegang sebagian peranan dalam penurunan angka stroke dan penyakit jantung iskemik sebesar 50% antara 1972 dan 1994.[91]
Masyarakat dan budaya[sunting | sunting sumber]
Kesadaran[sunting | sunting sumber]

World Health Organization telah mengidentifikasi hipertensi, atau tekanan darah tinggi, sebagai penyebab utama mortalitas kardiovaskuler. World Hypertension League (WHL), sebuah organisasi yang menaungi 85 organisasi masyarakat dan liga hipertensi nasional, menyatakan bahwa lebih dari 50% orang yang terkena hipertensi di seluruh dunia tidak menyadari kondisi mereka.[94] Untuk mengatasi masalah ini, WHL merintis suatu kampanye hipertensi di seluruh dunia pada 2005 dan menetapkan tanggal 17 Mei sebagai Hari Hipertensi Dunia (WHD). Selama tiga tahun terakhir, semakin banyak organisasi masyarakat dari berbagai negara yang terlibat dalam WHD dan mulai melakukan kegiatan inovatif untuk menyampaikan pesan mereka kepada masyarakat. Pada 2007, tercatat ada 47 negara anggota WHL yang berpartisipasi. Selama pekan WHD, semua negara ini bermitra dengan pemerintah setempat, organisasi profesi, organisasi non-pemerintah, dan industri swasta untuk mempromosikan kesadaran mengenai hipertensi tersebut melalui beberapa media dan kampanye masyarakat. Dengan menggunakan media massa seperti Internet dan televisi, pesan tersebut menjangkau lebih dari 250 juta orang. Dengan semakin meningkatnya momentum ini dari tahun ke tahun, WHL yakin bahwa hampir semua dari sekitar 1,5 miliar orang yang terkena tekanan darah tinggi dapat dijangkau.[95]
Segi ekonomi[sunting | sunting sumber]
Tekanan darah tinggi adalah masalah medis kronis tersering yang membawa orang berobat ke tempat pelayanan kesehatan primer di Amerika Serikat. American Heart Association memperkirakan biaya kesehatan langsung dan tidak langsung dari tekanan darah tinggi sebesar $76,6 miliar pada 2010.[84] Di Amerika Serikat, 80% orang yang mengalami hipertensi menyadari kondisi mereka dan 71% mengonsumsi obat antihipertensi. Namun, hanya 48% orang yang mengetahui bahwa mereka mengalami hipertensi, melakukan pengendalian hipertensi secara adekuat.[84] Diagnosis, pengobatan, atau kontrol tekanan darah tinggi yang tidak cukup dapat mengganggu tata laksana hipertensi.[96] Penyedia layanan kesehatan menghadapi banyak kendala dalam mencapai pengendalian tekanan darah, termasuk penolakan terhadap penggunaan beberapa obat untuk mencapai target tekanan darah yang diharapkan. Pasien juga mengalami kesulitan mematuhi jadwal minum obat dan mengubah gaya hidup. Meskipun demikian, target tekanan darah sangat mungkin dapat dicapai. Menurunkan tekanan darah berarti mengurangi biaya untuk perawatan medis yang lebih lanjut.[97][98]
Kesadaran[sunting | sunting sumber]

World Health Organization telah mengidentifikasi hipertensi, atau tekanan darah tinggi, sebagai penyebab utama mortalitas kardiovaskuler. World Hypertension League (WHL), sebuah organisasi yang menaungi 85 organisasi masyarakat dan liga hipertensi nasional, menyatakan bahwa lebih dari 50% orang yang terkena hipertensi di seluruh dunia tidak menyadari kondisi mereka.[94] Untuk mengatasi masalah ini, WHL merintis suatu kampanye hipertensi di seluruh dunia pada 2005 dan menetapkan tanggal 17 Mei sebagai Hari Hipertensi Dunia (WHD). Selama tiga tahun terakhir, semakin banyak organisasi masyarakat dari berbagai negara yang terlibat dalam WHD dan mulai melakukan kegiatan inovatif untuk menyampaikan pesan mereka kepada masyarakat. Pada 2007, tercatat ada 47 negara anggota WHL yang berpartisipasi. Selama pekan WHD, semua negara ini bermitra dengan pemerintah setempat, organisasi profesi, organisasi non-pemerintah, dan industri swasta untuk mempromosikan kesadaran mengenai hipertensi tersebut melalui beberapa media dan kampanye masyarakat. Dengan menggunakan media massa seperti Internet dan televisi, pesan tersebut menjangkau lebih dari 250 juta orang. Dengan semakin meningkatnya momentum ini dari tahun ke tahun, WHL yakin bahwa hampir semua dari sekitar 1,5 miliar orang yang terkena tekanan darah tinggi dapat dijangkau.[95]
Lihat pula[sunting | sunting sumber]
Referensi[sunting | sunting sumber]
- ^ a b c d Carretero OA, Oparil S (2000). "Essential hypertension. Part I: Definition and etiology". Circulation. 101 (3): 329–35. doi:10.1161/01.CIR.101.3.329. PMID 10645931.
- ^ "Stroke: Gejala, Diagnosa, Penyebab dan Penanganan Stroke Berdasarkan Jenis". Diakses tanggal 2021-12-01.
- ^ a b c d e f g Chobanian AV, Bakris GL, Black HR; et al. (2003). "Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure". Hypertension. 42 (6): 1206–52. doi:10.1161/01.HYP.0000107251.49515.c2. PMID 14656957.
- ^ a b c National Clinical Guideline Centre (August 2011). "7 Diagnosis of Hypertension, 7.5 Link from evidence to recommendations". Hypertension (NICE CG 127) (PDF). National Institute for Health and Clinical Excellence. hlm. 102. Diarsipkan dari versi asli (PDF) tanggal 2013-07-23. Diakses tanggal 2011-12-22.
- ^ a b c Mancia G, De Backer G, Dominiczak A; et al. (2007). "2007 ESH-ESC Practice Guidelines for the Management of Arterial Hypertension: ESH-ESC Task Force on the Management of Arterial Hypertension". J. Hypertens. 25 (9): 1751–62. doi:10.1097/HJH.0b013e3282f0580f. PMID 17762635.
- ^ a b Williams B, Poulter NR, Brown MJ; et al. (2004). "Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004-BHS IV". J Hum Hypertens. 18 (3): 139–85. doi:10.1038/sj.jhh.1001683. PMID 14973512.
- ^ a b c Dionne JM, Abitbol CL, Flynn JT (2012). "Hypertension in infancy: diagnosis, management and outcome". Pediatr. Nephrol. 27 (1): 17–32. doi:10.1007/s00467-010-1755-z. PMID 21258818.
- ^ Din-Dzietham R, Liu Y, Bielo MV, Shamsa F (2007). "High blood pressure trends in children and adolescents in national surveys, 1963 to 2002". Circulation. 116 (13): 1488–96. doi:10.1161/CIRCULATIONAHA.106.683243. PMID 17846287.
- ^ a b c d "The fourth report on the diagnosis, evaluation, and treatment of high blood pressure in children and adolescents". Pediatrics. 114 (2 Suppl 4th Report): 555–76. 2004. PMID 15286277.
- ^ a b c Fisher ND, Williams GH (2005). "Hypertensive vascular disease". Dalam Kasper DL, Braunwald E, Fauci AS; et al. Harrison's Principles of Internal Medicine (edisi ke-16th). New York, NY: McGraw-Hill. hlm. 1463–81. ISBN 0-07-139140-1.
- ^ a b Wong T, Mitchell P (2007). "The eye in hypertension". Lancet. 369 (9559): 425–35. doi:10.1016/S0140-6736(07)60198-6. PMID 17276782.
- ^ a b c d e f g h i j k l m n o p q r O'Brien, Eoin; Beevers, D. G.; Lip, Gregory Y. H. (2007). ABC of hypertension. London: BMJ Books. ISBN 1-4051-3061-X.
- ^ Papadopoulos DP, Mourouzis I, Thomopoulos C, Makris T, Papademetriou V (2010). "Hypertension crisis". Blood Press. 19 (6): 328–36. doi:10.3109/08037051.2010.488052. PMID 20504242.
- ^ a b c d e Marik PE, Varon J (2007). "Hypertensive crises: challenges and management". Chest. 131 (6): 1949–62. doi:10.1378/chest.06-2490. PMID 17565029.
- ^ Gibson, Paul (July 30, 2009). "Hypertension and Pregnancy". eMedicine Obstetrics and Gynecology. Medscape. Diakses tanggal 2009-06-16.
- ^ a b Rodriguez-Cruz, Edwin (April 6, 2010). "Hypertension". eMedicine Pediatrics: Cardiac Disease and Critical Care Medicine. Medscape. Diakses tanggal 2009-06-16.
- ^ "Global health risks: mortality and burden of disease attributable to selected major risks" (PDF). World Health Organization. 2009. Diakses tanggal 10 February 2012.
- ^ Lewington S, Clarke R, Qizilbash N, Peto R, Collins R (2002). "Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies". Lancet. 360 (9349): 1903–13. doi:10.1016/S0140-6736(02)11911-8. PMID 12493255.
- ^ Singer DR, Kite A (2008). "Management of hypertension in peripheral arterial disease: does the choice of drugs matter?". European Journal of Vascular and Endovascular Surgery. 35 (6): 701–8. doi:10.1016/j.ejvs.2008.01.007. PMID 18375152.
- ^ Zeng C, Villar VA, Yu P, Zhou L, Jose PA (2009). "Reactive oxygen species and dopamine receptor function in essential hypertension". Clinical and Experimental Hypertension. 31 (2): 156–78. doi:10.1080/10641960802621283. PMID 19330604.
- ^ Vasan, RS (2002 Feb 27). "Residual lifetime risk for developing hypertension in middle-aged women and men: The Framingham Heart Study". JAMA: the journal of the American Medical Association. 287 (8): 1003–10. PMID 11866648.
- ^ The International Consortium for Blood Pressure Genome-Wide Association Studies. Genetic variants in novel pathways influence blood pressure and cardiovascular disease risk. Nature 2011; 478: 103–109 doi:10.1038/nature10405
- ^ Lifton, RP (2001 Feb 23). "Molecular mechanisms of human hypertension". Cell. 104 (4): 545–56. PMID 11239411.
- ^ He, FJ (2009 Jun). "A comprehensive review on salt and health and current experience of worldwide salt reduction programmes". Journal of human hypertension. 23 (6): 363–84. PMID 19110538.
- ^ a b Dickinson HO, Mason JM, Nicolson DJ, Campbell F, Beyer FR, Cook JV, Williams B, Ford GA. Lifestyle interventions to reduce raised blood pressure: a systematic review of randomized controlled trials. J Hypertens. 2006;24:215-33.
- ^ Haslam DW, James WP (2005). "Obesity". Lancet. 366 (9492): 1197–209. doi:10.1016/S0140-6736(05)67483-1. PMID 16198769.
- ^ Whelton PK, He J, Appel LJ, Cutler JA, Havas S, Kotchen TA; et al. (2002). "Primary prevention of hypertension: Clinical and public health advisory from The National High Blood Pressure Education Program". JAMA. 288 (15): 1882–8. doi:10.1001/jama.288.15.1882. PMID 12377087.
- ^ Mesas AE, Leon-Muñoz LM, Rodriguez-Artalejo F, Lopez-Garcia E. The effect of coffee on blood pressure and cardiovascular disease in hypertensive individuals: A systematic review and meta-analysis. Am J Clin Nutr. 2011;94:1113–26.
- ^ Vaidya A, Forman JP (2010). "Vitamin D and hypertension: current evidence and future directions". Hypertension. 56 (5): 774–9. doi:10.1161/HYPERTENSIONAHA.109.140160. PMID 20937970.
- ^ Sorof J, Daniels S (2002). "Obesity hypertension in children: a problem of epidemic proportions". Hypertension. 40 (4): 441–447. doi:10.1161/01.HYP.0000032940.33466.12. PMID 12364344. Diarsipkan dari versi asli tanggal 2012-12-05. Diakses tanggal 2009-06-03.
- ^ a b Lawlor, DA (2005 May). "Early life determinants of adult blood pressure". Current opinion in nephrology and hypertension. 14 (3): 259–64. PMID 15821420.
- ^ Dluhy RG, Williams GH. Endocrine hypertension. In: Wilson JD, Foster DW, Kronenberg HM, eds. Williams Textbook of Endocrinology. 9th ed. Philadelphia, Pa: WB Saunders; 1998:729-49.
- ^ Grossman E, Messerli FH (2012). "Drug-induced Hypertension: An Unappreciated Cause of Secondary Hypertension". Am. J. Med. 125 (1): 14–22. doi:10.1016/j.amjmed.2011.05.024. PMID 22195528.
- ^ Conway J (1984). "Hemodynamic aspects of essential hypertension in humans". Physiol. Rev. 64 (2): 617–60. PMID 6369352.
- ^ a b Palatini P, Julius S (2009). "The role of cardiac autonomic function in hypertension and cardiovascular disease". Curr. Hypertens. Rep. 11 (3): 199–205. PMID 19442329.
- ^ Andersson OK, Lingman M, Himmelmann A, Sivertsson R, Widgren BR (2004). "Prediction of future hypertension by casual blood pressure or invasive hemodynamics? A 30-year follow-up study". Blood Press. 13 (6): 350–4. PMID 15771219.
- ^ Folkow B (1982). "Physiological aspects of primary hypertension". Physiol. Rev. 62 (2): 347–504. PMID 6461865.
- ^ Struijker Boudier HA, le Noble JL, Messing MW, Huijberts MS, le Noble FA, van Essen H (1992). "The microcirculation and hypertension". J Hypertens Suppl. 10 (7): S147–56. PMID 1291649.
- ^ Safar ME, London GM (1987). "Arterial and venous compliance in sustained essential hypertension". Hypertension. 10 (2): 133–9. PMID 3301662.
- ^ Schiffrin EL (1992). "Reactivity of small blood vessels in hypertension: relation with structural changes. State of the art lecture". Hypertension. 19 (2 Suppl): II1–9. PMID 1735561.
- ^ Chobanian AV (2007). "Clinical practice. Isolated systolic hypertension in the elderly". N. Engl. J. Med. 357 (8): 789–96. doi:10.1056/NEJMcp071137. PMID 17715411.
- ^ Zieman SJ, Melenovsky V, Kass DA (2005). "Mechanisms, pathophysiology, and therapy of arterial stiffness". Arterioscler. Thromb. Vasc. Biol. 25 (5): 932–43. doi:10.1161/01.ATV.0000160548.78317.29. PMID 15731494.
- ^ Navar LG (2010). "Counterpoint: Activation of the intrarenal renin-angiotensin system is the dominant contributor to systemic hypertension". J. Appl. Physiol. 109 (6): 1998–2000; discussion 2015. doi:10.1152/japplphysiol.00182.2010a. PMC 3006411
 . PMID 21148349.
. PMID 21148349.
- ^ Esler M, Lambert E, Schlaich M (2010). "Point: Chronic activation of the sympathetic nervous system is the dominant contributor to systemic hypertension". J. Appl. Physiol. 109 (6): 1996–8; discussion 2016. doi:10.1152/japplphysiol.00182.2010. PMID 20185633.
- ^ Versari D, Daghini E, Virdis A, Ghiadoni L, Taddei S (2009). "Endothelium-dependent contractions and endothelial dysfunction in human hypertension". Br. J. Pharmacol. 157 (4): 527–36. doi:10.1111/j.1476-5381.2009.00240.x. PMC 2707964
 . PMID 19630832.
. PMID 19630832.
- ^ Marchesi C, Paradis P, Schiffrin EL (2008). "Role of the renin-angiotensin system in vascular inflammation". Trends Pharmacol. Sci. 29 (7): 367–74. doi:10.1016/j.tips.2008.05.003. PMID 18579222.
- ^ Loscalzo, Joseph; Fauci, Anthony S.; Braunwald, Eugene; Dennis L. Kasper; Hauser, Stephen L; Longo, Dan L. (2008). Harrison's principles of internal medicine. McGraw-Hill Medical. ISBN 0-07-147691-1.
- ^ Padwal RS; Hemmelgarn BR; Khan NA; et al. (2009). "The 2009 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk". Canadian Journal of Cardiology. 25 (5): 279–86. doi:10.1016/S0828-282X(09)70491-X. PMC 2707176
 . PMID 19417858.
. PMID 19417858.
- ^ Padwal RJ; Hemmelgarn BR; Khan NA; et al. (2008). "The 2008 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk". Canadian Journal of Cardiology. 24 (6): 455–63. doi:10.1016/S0828-282X(08)70619-6. PMC 2643189
 . PMID 18548142.
. PMID 18548142.
- ^ Padwal RS; Hemmelgarn BR; McAlister FA; et al. (2007). "The 2007 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk". Canadian Journal of Cardiology. 23 (7): 529–38. doi:10.1016/S0828-282X(07)70797-3. PMC 2650756
 . PMID 17534459.
. PMID 17534459.
- ^ Hemmelgarn BR; McAlister FA; Grover S; et al. (2006). "The 2006 Canadian Hypertension Education Program recommendations for the management of hypertension: Part I – Blood pressure measurement, diagnosis and assessment of risk". Canadian Journal of Cardiology. 22 (7): 573–81. doi:10.1016/S0828-282X(06)70279-3. PMC 2560864
 . PMID 16755312.
. PMID 16755312.
- ^ Hemmelgarn BR; McAllister FA; Myers MG; et al. (2005). "The 2005 Canadian Hypertension Education Program recommendations for the management of hypertension: part 1- blood pressure measurement, diagnosis and assessment of risk". Canadian Journal of Cardiology. 21 (8): 645–56. PMID 16003448.
- ^ North of England Hypertension Guideline Development Group (1 August 2004). "Frequency of measurements". Essential hypertension (NICE CG18). National Institute for Health and Clinical Excellence. hlm. 53. Diarsipkan dari versi asli tanggal 2012-07-14. Diakses tanggal 2011-12-22.
- ^ Luma GB, Spiotta RT (2006). "Hypertension in children and adolescents". Am Fam Physician. 73 (9): 1558–68. PMID 16719248.
- ^ a b c Williams, B (2004 Mar). "Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004-BHS IV". Journal of human hypertension. 18 (3): 139–85. PMID 14973512.
- ^ Whelton PK; et al. (2002). "Primary prevention of hypertension. Clinical and public health advisory from the National High Blood Pressure Education Program". JAMA. 288 (15): 1882–1888. doi:10.1001/jama.288.15.1882. PMID 12377087.
- ^ Weber MA, ed. Hypertension Medicine.Totowa, NJ: Humana Press;2001:42,42
- ^ a b "NPS Prescribing Practice Review 52: Treating hypertension". NPS Medicines Wise. September 1, 2010. Diarsipkan dari versi asli tanggal 2013-06-26. Diakses tanggal November 5, 2010.
- ^ Siebenhofer, A (2011-09-07). Siebenhofer, Andrea, ed. "Long-term effects of weight-reducing diets in hypertensive patients". Cochrane database of systematic reviews (Online). 9: CD008274. doi:10.1002/14651858.CD008274.pub2. PMID 21901719.
- ^ Blumenthal JA; Babyak MA; Hinderliter A; et al. (2010). "Effects of the DASH diet alone and in combination with exercise and weight loss on blood pressure and cardiovascular biomarkers in men and women with high blood pressure: the ENCORE study". Arch. Intern. Med. 170 (2): 126–35. doi:10.1001/archinternmed.2009.470. PMID 20101007.
- ^ Greenhalgh J, Dickson R, Dundar Y (2009). "The effects of biofeedback for the treatment of essential hypertension: a systematic review". Health Technol Assess. 13 (46): 1–104. doi:10.3310/hta13460. PMID 19822104.
- ^ Rainforth MV, Schneider RH, Nidich SI, Gaylord-King C, Salerno JW, Anderson JW (2007). "Stress Reduction Programs in Patients with Elevated Blood Pressure: A Systematic Review and Meta-analysis". Curr. Hypertens. Rep. 9 (6): 520–8. doi:10.1007/s11906-007-0094-3. PMC 2268875
 . PMID 18350109.
. PMID 18350109.
- ^ Ospina MB; Bond K; Karkhaneh M; et al. (2007). "Meditation practices for health: state of the research". Evid Rep Technol Assess (Full Rep) (155): 1–263. PMID 17764203.
- ^ He, FJ (2004). "Effect of longer-term modest salt reduction on blood pressure". Cochrane database of systematic reviews (Online) (3): CD004937. PMID 15266549.
- ^ "Your Guide To Lowering Your Blood Pressure With DASH" (PDF). Diakses tanggal 2009-06-08.
- ^ a b Nelson, Mark. "Drug treatment of elevated blood pressure". Australian Prescriber (33): 108–112. Diakses tanggal August 11, 2010.
- ^ Law M, Wald N, Morris J (2003). "Lowering blood pressure to prevent myocardial infarction and stroke: a new preventive strategy" (PDF). Health Technol Assess. 7 (31): 1–94. PMID 14604498. Diarsipkan dari versi asli (PDF) tanggal 2011-03-04. Diakses tanggal 2012-09-22.
- ^ Shaw, Gina (2009-03-07). "Prehypertension: Early-stage High Blood Pressure". WebMD. Diakses tanggal 2009-07-03.
- ^ Eni C. Okonofua; Kit N. Simpson; Ammar Jesri; Shakaib U. Rehman; Valerie L. Durkalski; Brent M. Egan (January 23, 2006). "Therapeutic Inertia Is an Impediment to Achieving the Healthy People 2010 Blood Pressure Control Goals". Hypertension. 47 (2006;47:345): 345–51. doi:10.1161/01.HYP.0000200702.76436.4b. PMID 16432045. Diakses tanggal 2009-11-22.
- ^ a b c Klarenbach, SW (2010 May). "Identification of factors driving differences in cost effectiveness of first-line pharmacological therapy for uncomplicated hypertension". The Canadian journal of cardiology. 26 (5): e158–63. PMID 20485695.
- ^ Wright JM, Musini VM (2009). Wright, James M, ed. "First-line drugs for hypertension". Cochrane Database Syst Rev (3): CD001841. doi:10.1002/14651858.CD001841.pub2. PMID 19588327.
- ^ a b National Institute Clinical Excellence (August 2011). "1.5 Initiating and monitoring antihypertensive drug treatment, including blood pressure targets". GC127 Hypertension: Clinical management of primary hypertension in adults. Diarsipkan dari versi asli tanggal 2013-06-26. Diakses tanggal 2011-12-23.
- ^ a b Sever PS, Messerli FH (2011). "Hypertension management 2011: optimal combination therapy". Eur. Heart J. 32 (20): 2499–506. doi:10.1093/eurheartj/ehr177. PMID 21697169.
- ^ "2.5.5.1 Angiotensin-converting enzyme inhibitors". British National Formulary. No. 62. September 2011. Diarsipkan dari versi asli tanggal 2021-12-23. Diakses tanggal 2011-12-22.
- ^ a b Musini VM, Tejani AM, Bassett K, Wright JM (2009). Musini, Vijaya M, ed. "Pharmacotherapy for hypertension in the elderly". Cochrane Database Syst Rev (4): CD000028. doi:10.1002/14651858.CD000028.pub2. PMID 19821263.
- ^ Aronow WS, Fleg JL, Pepine CJ; et al. (2011). "ACCF/AHA 2011 expert consensus document on hypertension in the elderly: a report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus documents developed in collaboration with the American Academy of Neurology, American Geriatrics Society, American Society for Preventive Cardiology, American Society of Hypertension, American Society of Nephrology, Association of Black Cardiologists, and European Society of Hypertension". J. Am. Coll. Cardiol. 57 (20): 2037–114. doi:10.1016/j.jacc.2011.01.008. PMID 21524875.
- ^ "CG34 Hypertension - quick reference guide" (PDF). National Institute for Health and Clinical Excellence. 28 June 2006. Diarsipkan dari versi asli (PDF) tanggal 2009-03-13. Diakses tanggal 2009-03-04.
- ^ Calhoun DA; Jones D; Textor S; et al. (2008). "Resistant hypertension: diagnosis, evaluation, and treatment. A scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research". Hypertension. 51 (6): 1403–19. doi:10.1161/HYPERTENSIONAHA.108.189141. PMID 18391085.
- ^ a b Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J (2005). "Global burden of hypertension: analysis of worldwide data". Lancet. 365 (9455): 217–23. doi:10.1016/S0140-6736(05)17741-1. PMID 15652604.
- ^ Kearney PM, Whelton M, Reynolds K, Whelton PK, He J (2004). "Worldwide prevalence of hypertension: a systematic review". J. Hypertens. 22 (1): 11–9. PMID 15106785.
- ^ Burt VL; Whelton P; Roccella EJ; et al. (1995). "Prevalence of hypertension in the US adult population. Results from the Third National Health and Nutrition Examination Survey, 1988–1991". Hypertension. 25 (3): 305–13. PMID 7875754. Diarsipkan dari versi asli tanggal 2012-12-05. Diakses tanggal 2009-06-05.
- ^ a b c Burt VL; Cutler JA; Higgins M; et al. (1995). "Trends in the prevalence, awareness, treatment, and control of hypertension in the adult US population. Data from the health examination surveys, 1960 to 1991". Hypertension. 26 (1): 60–9. PMID 7607734. Diarsipkan dari versi asli tanggal 2012-12-20. Diakses tanggal 2009-06-05. Kesalahan pengutipan: Tanda
<ref>tidak sah; nama "pmid7607734" didefinisikan berulang dengan isi berbeda - ^ Ostchega Y, Dillon CF, Hughes JP, Carroll M, Yoon S (2007). "Trends in hypertension prevalence, awareness, treatment, and control in older U.S. adults: data from the National Health and Nutrition Examination Survey 1988 to 2004". Journal of the American Geriatrics Society. 55 (7): 1056–65. doi:10.1111/j.1532-5415.2007.01215.x. PMID 17608879.
- ^ a b c Lloyd-Jones D, Adams RJ, Brown TM; et al. (2010). "Heart disease and stroke statistics--2010 update: a report from the American Heart Association". Circulation. 121 (7): e46–e215. doi:10.1161/CIRCULATIONAHA.109.192667. PMID 20019324.
- ^ Falkner B (2009). "Hypertension in children and adolescents: epidemiology and natural history". Pediatr. Nephrol. 25 (7): 1219–24. doi:10.1007/s00467-009-1200-3. PMC 2874036
 . PMID 19421783.
. PMID 19421783.
- ^ Luma GB, Spiotta RT (2006). "Hypertension in children and adolescents". Am Fam Physician. 73 (9): 1558–68. PMID 16719248. Diarsipkan dari versi asli tanggal 2007-09-26. Diakses tanggal 2012-09-22.
- ^ a b c d e f g h Esunge PM (1991). "From blood pressure to hypertension: the history of research". J R Soc Med. 84 (10): 621. PMC 1295564
 . PMID 1744849.
. PMID 1744849.
- ^ a b Kotchen TA (2011). "Historical trends and milestones in hypertension research: a model of the process of translational research". Hypertension. 58 (4): 522–38. doi:10.1161/HYPERTENSIONAHA.111.177766. PMID 21859967.
- ^ Swales JD, ed. (1995). Manual of hypertension. Oxford: Blackwell Science. hlm. xiii. ISBN 0-86542-861-1.
- ^ Postel-Vinay N, ed. (1996). A century of arterial hypertension 1896–1996. Chichester: Wiley. hlm. 213. ISBN 0-471-96788-2.
- ^ a b c Dustan HP, Roccella EJ, Garrison HH; Roccella; Garrison (September 1996). "Controlling hypertension. A research success story". Arch. Intern. Med. 156 (17): 1926–35. doi:10.1001/archinte.156.17.1926. PMID 8823146.
- ^ Novello FC, Sprague JM (1957). "Benzothiadiazine dioxides as novel diuretics". J. Am. Chem. Soc. 79 (8): 2028. doi:10.1021/ja01565a079.
- ^ Freis ED (1974). "The Veterans Administration Cooperative Study on Antihypertensive Agents. Implications for Stroke Prevention" (PDF). Stroke. 5 (1): 76–77. doi:10.1161/01.STR.5.1.76. PMID 4811316.
- ^ a b Chockalingam A (2007). "Impact of World Hypertension Day". Canadian Journal of Cardiology. 23 (7): 517–9. doi:10.1016/S0828-282X(07)70795-X. PMC 2650754
 . PMID 17534457.
. PMID 17534457.
- ^ a b Chockalingam A (2008). "World Hypertension Day and global awareness". Canadian Journal of Cardiology. 24 (6): 441–4. doi:10.1016/S0828-282X(08)70617-2. PMC 2643187
 . PMID 18548140.
. PMID 18548140.
- ^ Alcocer L, Cueto L (2008). "Hypertension, a health economics perspective". Therapeutic Advances in Cardiovascular Disease. 2 (3): 147–55. doi:10.1177/1753944708090572. PMID 19124418. Diarsipkan dari versi asli tanggal 2012-12-04. Diakses tanggal 2009-06-20.
- ^ William J. Elliott (2003). "The Economic Impact of Hypertension". The Journal of Clinical Hypertension. 5 (4): 3–13. doi:10.1111/j.1524-6175.2003.02463.x. PMID 12826765.
- ^ Coca A (2008). "Economic benefits of treating high-risk hypertension with angiotensin II receptor antagonists (blockers)". Clinical Drug Investigation. 28 (4): 211–20. doi:10.2165/00044011-200828040-00002. PMID 18345711.
