Penyakit Stargardt
| Penyakit Stargardt | |
|---|---|
| Informasi umum | |
| Spesialisasi | Oftalmologi |
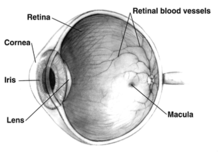
Penyakit Stargardt (bahasa Inggris: Stargardt disease) merupakan penyakit langka yang diturunkan dalam bentuk degradasi makula yang menyebabkan menurunnya kualitas penglihatan yang dapat berujung pada kebutaan.[1][2] Stargardt ditandai dengan deposit kekuningan yang tidak beraturan dalam kutub posterior.[1]
Sejarah[sunting | sunting sumber]
Penyakit Stargardt ditemukan oleh seorang ahli optalmologis Jerman yaitu Karl Stargardt, dipublikasikan pada tahun 1909 dalam sebuah artikel ilmiah yang berjudul Über Epithelzellveränderungen beim Trachom und andern Conjunctivalerkrankungen dan diterbitkan pada jurnal Albrecht von Graefes Archiv für Ophthalmologie.[3]
Gejala[sunting | sunting sumber]
Gejala utama dari penyakit Stargardt adalah kehilangan kualitas dari penglihatan, yang berjarak 20/40 hingga 20/200.[2] Gejala ditunjukkan oleh penderita pada dekade pertama dan kedua dalam hidup.[1] Gejala yang dialami dapat berupa penglihatan yang kabur, titik buta (penglihatan tidak jelas karena tertutup oleh titik-titik), sulit beradaptasi pada cahaya redup, tetapi masih dapat membedakan warna atau defisiensi ringan untuk warna merah dan biru.[1]
Diagnosis[sunting | sunting sumber]
Terdapat beberapa hal yang dapat dilakukan untuk melakukan penegakan diagnosis terhadap penyakit Stargardt:
- Pengujian keakuratan penglihatan merupakan pengujian yang umum dilakukan, bila orang normal dapat melihat 20/20, tetapi penderita akan melihat 20/40 artinya penderita melihat suatu objek secara jelas pada jarak 20 kaki, tetapi orang normal sudah dapat melihat pada jarak 40 kaki.[4]
- Pengujian warna merupakan pengujian yang dilakukan untuk menganalisis kepekaan warna.[4] Bagi penderita Stargardt, warna masih dapat dilihat dengan baik, tetapi bagi penderita yang sudah parah, kemampuan untuk melihat warna sudah jauh berkurang.[4]
- Pengujian lapangan visual merupakan pengujian yang digunakan untuk menganalisis titik buta penderita.[4]
- Elektroretinogram (ERG) merupakan pengujian terhadap sel batang dan sel kerucut pada mata.[4]

Fluoresein angiograf - Fotograf fundus merupakan pengujian secara kualitatif untuk melihat keberadaan deposit kuning pada belakang mata.[4]
- Fluoresein angiogram merupakan pengujian dengan menyuntikkan zat warna di tangan, lalu sebuah kamera khusus akan mengikuti jejak warna ke belakang mata, sehingga dokter dapat melihat dengan jelas masalah pada mata.[4]
Genetika[sunting | sunting sumber]
Penyakit Stargardt digolongkan berdasarkan gen yang mengalami gangguan yaitu:
- STGD1 merupakan bentuk resesif autosomal yang disebabkan adanya mutasi gen ABCA4 (dulu disebut sebagai ABCR).[1] Mutasi ini juga ditemukan pada penyakit pigmentosa retina dan distrofi kerucut batang.[1] Karena sifat yang resesif autosomal, maka keturunan yang akan mengidap penyakit Stargardt memiliki peluang yang kecil.[2]
- STGD3 merupakan bentuk dominan tetapi sangat jarang terjadi.[1] Hal ini dapat terjadi karena mutasi pada gen ELOVL4 yang berhubungan dengan metabolisme asam lemak rantai panjang.[1]
- STGD4 berhubungan dengan gen PROM1 yang berhubungan dengan disk segmen luar struktur batang dan kerucut. STGD4 bersifat dominan dan jarang terjadi.[1]
Pengobatan[sunting | sunting sumber]
Hingga saat ini belum ditemukan pengobatan, tetapi para penderita diharuskan memakai kacamata hitam agar matanya terlindungi dari sinar ultraviolet dan cahaya berlebih.[1]
Patofisiologi[sunting | sunting sumber]
Degenerasi makula ini disebabkan oleh transporter ATP-binding cassette yang rusak karena metabolit lipofuksin yang beracun pada sel epitel retina.[2][5] ATP-binding cassette yang rusak mengakibatkan tidak terjadinya pembentuka energi.[6] Tumpukan lipofuksin pada sel epitel retina mata akan menggantikan granula melanin kepada cell border.[5]
Penelitian kekinian[sunting | sunting sumber]
Pada 22 November 2010, telah diumumkan bahwa Advanced Cell Technology mendapatkan kejelasan dari Badan Pengawas Obat dan Makanan Amerika Serikat untuk dengan segera menginisiasi penelitian klinis fase I/II pada berbagai tempat menggunakan sel retina yang berasal dari human embrionic stem cell (hESCs).[7] Pada September 2011 ACT mengumumkan bahwa mereka mulai melakukan tahap selanjutnya untuk pengobatan kepada pasien lainnya karena telah mendapat persetujuan dari Data and Safety Monitoring Board.[8] Pada Maret 2013, setelah mengobati dan mengumpulkan data dari 18 orang, Advance Cell diberi persetujuan untuk menguji sel punca tersebut kepada penderita lainnya secara luas kepada pasien cohort3 dan akan disuntikkan 150.000 sel punca.[9] Pada 16 Mei 2013, ACT mengumumkan bahwa telah ada hasil yang memuaskan dari penelitian ini, di mana para penderita yang melihat dengan jarak 20/400 telah dapat melihat dengan jarak 20/40, dan hasilnya telah dipublikasikan dalam media Reuters.[10] Para penderita Stargardt diharuskan untuk menghindari vitamin A karena sistem metabolisme yang abnormal.[4] Karena tidak boleh mengonsumsi vitamin A, maka terdapat penelitian yang menguji suplementasi lutein dan zeaxantin selama 6 bulan.[4] Akan tetapi, hasil penelitian tersebut menunjukkan bahwa tidak ada perbedaan signifikan.[11]
Referensi[sunting | sunting sumber]
- ^ a b c d e f g h i j (Inggris) Reynolds JD, Olitsky SE. 2011. Pediatric Retina. Heidelberg: Springer.
- ^ a b c d (Inggris) Wright KW, Spiegel PH, Thompson LS. 2006. Handbook of Pediatric Retinal Disease. New York: Springer.
- ^ (Inggris) Stargardt K. 1909. Über epithelzellveränderungen beim trachom und andern conjunctivalerkrankungen. Albrecht von Graefes Archiv für Ophthalmologie 69(3): 525-542.
- ^ a b c d e f g h i (Inggris) Openshaw A, Branham K, Heckenlively J. 2008. Understanding Stargardt Disease. Michigan: University of Michigan Hospitals.
- ^ a b (Inggris) Dithmar S, Holz FG. 2008. Fluorescence Angiography in Ophthalmology. Heidelberg: Springer.
- ^ (Inggris) Madigan M, Martinko J, Stahl D, Clark D. 2012. Brock Biology of Microorganisms. Ed ke-13. New York: Pearson.
- ^ (Inggris) "Advanced Cell Technology Receives FDA Clearance For the First Clinical Trial Using Embryonic Stem Cells to Treat Macular Degeneration". Advanced Cell Technology.
- ^ (Inggris) "ACT Receives Approval from Data and Safety Monitoring Board (DSMB) to Treat Next Patients in Stem Cell Clinical Trials". Advanced Cell Technology. Diakses tanggal 2014-03-31.
- ^ (Inggris) "Advanced Cell Technology Receives Approval from Data Safety Monitoring Board (DSMB) to Initiate Treatment of Third Patient Cohort in All Three Clinical Trials". Advanced Cell Technology. Diakses tanggal 2013-03-17.
- ^ (Inggris) "ACT Confirms Clinical Trial Participant Showed Improvement in Vision from 20/400 to 20/40 Following Treatment". Advanced Cell Technology. Diakses tanggal 2014-03-31.
- ^ (Inggris) Aleman TS et al. 2007. Macular pigment and lutein supplementation in ABCA4-associated retinal degradations. Invest Opthalmol Vis Sci 48:1319-1329.

