Pendarahan gastrointestinal
| Pendarahan gastrointestinal (Gastrointestinal bleeding) | |
|---|---|
 | |
| Tes positif darah feses tersembunyi | |
| Informasi umum | |
| Nama lain | Gastrointestinal hemorrhage, GI bleed |
| Spesialisasi | Gastroenterology |
| Tipe | perdarahan gastrointestinal atas, perdarahan gastrointestinal bawah[1] |
| Penyebab | Atas: penyakit tukak lambung, varises esofagus karena hati sirosis, kanker[2] Bawah: wasir, kanker, penyakit radang usus[1] |
| Aspek klinis | |
| Gejala dan tanda | muntah darah merah, muntah darah hitam, tinja berdarah, tinja warna hitam, kelelahan[3] |
| Komplikasi | anemia kekurangan zat besi, nyeri dada terkait jantung[3] |
| Diagnosis | Riwayat kesehatan dan pemeriksaan fisik, tes darah[3] |
| Perawatan | cairan intravena, transfusi darah, endoskopi[4][5] |
| Pengobatan | Penghambat pompa proton, oktreotida, antibiotik[5][6] |
| Prognosis | ~15% risiko kematian[3][7] |
| Prevalensi | Atas: 100 per 100,000 orang dewasa setiap tahun[8] Bawah: 25 per 100,000 orang dewasa setiap tahun [1] |
Pendarahan Gastrointestinal atau Pendarahan Saluran Pencernaan (GI) (bahasa Inggris: Gastrointestinal bleeding ("GI bleed") dan gastrointestinal hemorrhage ("GIB"), ialah semua bentuk atau jenis pendarahan pada saluran pencernaan manusia (saluran gastrointestinal), mulai dari mulut hingga rektum.[9] Jika mengalami kehilangan darah yang cukup banyak dalam waktu singkat, maka akan muncul gejala muntah darah merah, muntah darah hitam, feses berdarah, atau juga feses berwarna hitam.[3]Bagi penderita yang mengalami pendarahan dalam jumlah sedikit tetapi berlangsung lama, maka itu akan mengakibatkan terjadinya anemia kekurangan zat besi sehingga menimbulkan rasa kelelahan dan juga ada rasa nyeri dada terkait jantung.[3] Gejala lainnya yang bisa saja terjadi ialah sakit perut, sesak napas, kulit pucat, atau juga pingsan.[3][9] Pada penderita yang mengalami pendarahan sedikit dan bersifat sementara, cenderung gejala-gejala tersebut tidak akan muncul.[3]
Perdarahan ini dapat dibedakan menjadi dua tipe utama, yaitu perdarahan gastrointestinal atas dan perdarahan gastrointestinal bawah.[1] Untuk pendarahan bagian atas disebabkan oleh penyakit tukak lambung, varises esofagus karena adanya hati sirosis dan kanker.[2] Sementara untuk pendarahan bawah disebabkan oleh wasir, kanker, danjuga penyakit radang usus.[1] Mendiagnosa penyakit ini perlu dilakukan pengecekan riwayat kesehatan medis pasien, kemudian pemeriksaan fisik, dan melakukan tes darah.[3] Untuk menemukan posisi pendarahan pada saluran pencernaan atas dan bawah, perlu dilakukan endoskopi, dan pencitraan medis dapat diterpakan untuk kasus yang belum jelas.[3]
Pengobatan awal bisa fokus pada resusitasi yaitu cairan intravena dan juga transfusi darah.[4] Namun, melakukan transfusi darah kurang dianjurkan kecuali hemoglobin pasien kurang dari 70 atau 80 g/L.[7][10] Perawatan dengan melakukan [[penghambat pompa proton], oktreotida, dan pemberian antibiotik bisa dilakukan untuk kasus tertentu.[5][6][11] Apabila berbagai pengobatan yang dilakukan tidak efekti, maka pasien bisa diberikan balon esofagus, karena dapat diduga bahwa pasien mengidap varises esofagus (pembengkakan pada esofagus atau kerongkongan).[1] Melakukan Endoskopi esofagus, lambung, dan duodenum atau endoskopi usus besar direkomendasikan dalam 24 jam dan memungkinkan adanya pengobatan serta diagnosa.[4]
Perdarahan saluran pencernaan atas lebih sering terjadi dibandingkan perdarahan saluran pencernaan bawah.[1] Kasus pendarahaan GI atas dapat terjadi kepada 50 hingga 150 per 100,000 orang dewasa setiap tahunnya.[8] Sementara untuk kasus pendarahan GI bawah rata-rata terjadi kepada 20 hingga 30 per 100,000 orang dewasa setiap tahunnya.[1] Di Amerika Serikat, pendarahan ini mengakibatkan sekitar 300.000 pasien per tahun masuk rumah sakit.[3] Dan risiko kematian mencapai 5% hingga 30%.[3][7]
Tanda dan Gejala[sunting | sunting sumber]
Untuk dapat memastikan seseorang menderita perdarahan saluran pencernaan (rastrointestinal) lebih efisien dengan pemeriksaan di laboratotium, karena hanya melalui deteksi pendaraan masif dapat terlihat. Penyakit ini sendiri dapat menyebabkan sipenderita mengalami sinkop atau pingsan.[12] Pendarahan saluran pencernaan bawah, akan menyebabkan pendarahan di organ tubuh bawah, dan warna darah biasanya lebih merah atau darah merah. Salah satu contoh ialah si penderita akan mengalami pendarahan di area anus, sehingga fesesnya menjadi berdarah merah, atau disebut dengan hematochezia. Sementara untuk pendarahan saluran pencernaan atas, sipenderita sering mengalami pendarahaan berwarna hitam. Sebagai contoh, si penderita akan mengalami batuk atau muntah darah "bubuk kopi" atau melena.[1]Tanda-tanda dan gejala lainnya yang dapat dilihat ialah, adanya perasaan lelah, merasa pusing dan memiliki warna kulit yang pucat.[12]
Ada sejumlah makanan dan juga obat-obatan yang bisa mengubah warna tinja memiliki warna kemerahan atau juga warna hitam, dan itu bukan termasuk ke dalam gejala penyakit pendarahan gastrointestinal.[1] Ada banyak obat-obatan atau berbagai produk yang memakai atau mengandung bahan bismut, dan bismut dapat megubah warna tinja menjadi kehitaman.[1] Sementara itu, darah dari vagina atau yang keluar dari saluran kemih dapat disalahartikan sebagai darah dalam tinja.[1]
Klarifikasi[sunting | sunting sumber]
Ada dua jenis pendarahan gastrointestinal yang telah diklarifikasi secara klinis, yaitu pendarahan gastrointestinal atas dan juga pendarahan gastrointestinal bawah.[1] Dan kebanyakan kasus pendarahan ini terjadi pada saluran pencernaan bagian atas, atau berjumlah 2/3 dari semua kasus perdarahan GI. Penyebab utama terjadinya perdarahan gastrointestinal ialah akibat dari infeksi, kemudian kanker, gangguan pembuluh darah, efek samping mengonsumsi obat-obatan, dan adanya gangguan pembekuan darah.[1]
Gastrointestinal atas[sunting | sunting sumber]
Pendarahan gastrointestinal atas (Upper gastrointestinal) berasal dari sumber antara faring dan ligamentum Treitz. Pendarahan bagian atas akan menyebabkan terjadinya hematemesis (muntah darah) dan juga melena (tinja mengandung darah). Penyebab utama terjadinya pendarahan atas biasanya disebabkan penyakit tukak lambung (lambung atau tukak duodenum).[2]Penyebab utama lainnya disebabkan oleh adanya radang esofagus dan juga penyakit erosif.[2] Sementara untuk penderita sirosis hati, sekitar 50-60% perdarahan disebabkan oleh varises esofagus .[2] Bagi penderita tukak lambung memiliki, setengah diantaranya akan mengidap Helicobacter pylori.[2]Penyebab lain terjadinya pendarahan saluran atas ialah kanker dan angiodisplasia.[1]
Melalui penelitian para hali, beberapa jenis obat-obatan dinyatakan merupakan penyebab terjadi masalah pendarahan saluran atas ditemukan menyebabkan perdarahan perncernaa atas.[13] Jenis obat seperti Obat antiinflamasi nonsteroid (Nonsteroidal anti-inflammatory drug (NSAIDs)) atau COX-2 inhibator (Penghambat COX-2) dapat menyebabkan risiko pendarahan saluran pencernaan atas sebanyak empat kali lipat,[13] dan jenis obat lainnya seperti kortikosteroid, dan antikoagulan juga dapat menimbulkan efek buruk terjadinya pendarahan bagian atas.[13] Kemudian, penggunaan obat dabigatran memiliki risiko pendarahan lebih banyak 30% dibandingkan dengan pengguna obat warfarin.[14]
Gastrointestinal bawah[sunting | sunting sumber]
Untuk perdarahan gastrointestinan bawah pada umumnya bersumber dari usus besar, rektum dan juga anus. Penyebab umum perdarahan ini dikarenakan penderita mengalami sakit wasir, kanker, angiodisplasia, kolitis ulserativa, penyakit Crohn, dan juga fistula aortoenterika.[1] Hal ini dapat dilihat cirinya dengan keluarnya darah merah segar secara rektal, khsusnya jika tidak terjadi muntah darah. Perdarahan gastrointestinal bawah dapat menyebabkan terjadinya melena, terkhusus jika perdarahan terjadi pada usus halus ataupun pada usus besar proksimal.[3]
pengobatan[sunting | sunting sumber]
Tukak lambung[sunting | sunting sumber]
Merujuk pada penelitian kepada pasien yang memiliki masalah kesehatan terkait kristaloid dan koloid diyakini erat hubungannya mengalami perdarahan tukak lambung.[4]Melakukan Penghambat pompa proton (Proton pump inhibitor (PPI)) pada pasien dapat mengurangi tingkat kematian (mortalitas) terutama bagi mereka dalam risiko tinggi yang sudah sakit parah.[6] Melakukan formulasi oral dan intravena juga dapat dilakukan. Namun, cara ini belum memiliki bukti akurat sebagai cara pengobatan bagi pasien.[15] Sementara itu, bagi pasien yang mengalami pendarahan yang tidak parah, endoskopi adalah cara cepat untuk menolong mereka, diikuti tindakan klinis lainnya sesuai tingkat keparahan pasien.[16] Penggunaan asam traneksamat memiliki manfaat tentatif sebagai upaya dalam menghambat terjadinya pendarahan.[17] Setelah melakukan pengobatan dengan endoskopi sekitar sekali sehari, ini dapat bekerja dengan baik bagi pasien berisiko dan juga lebih murah.[18]
Perdarahan varises[sunting | sunting sumber]
Cairan koloid atau albumin cocok diberikan kepada pasien yang memiliki gangguan sirosis.[4] Dan untuk mengurangi pendarahan pada pembuluh darah vena, pengobatan pasien dapat diberikan oktreotida, dan dapat diganti dengan vasopressin atau nitrogliserin, jika oktreotida tidak tersedia.[11] Penggunaan Terlipressin lebih efektif daripada penggunaan oktreotida, namun ketersediaannya sangat terbatas dan tidak semua negara memilikinya.[13][19] It is the only medication that has been shown to reduce mortality in acute variceal bleeding.[19]
Pengobatan tambahan untuk varises jika dibutuhkan, dapat melakukan endoscopic banding atau skleroterapi.[11] Pendarahan yang terjadi berulang-ulang, pasien cukup diberikan beta blocker dan nitrat sebagai pencegahan pendarahan.[11] Namun jika pasien mengalami perdarahan yang berkelanjutan, pemberian balon tamponade balon dengan tabung Sengstaken-Blakemore atau tabung Minnesota adalah cara yang tepat untuk menekan varises, diikuti dengan transjugular intrahepatic portosystemic shunt.[11] Oktreotida akan mengurangi ketergantungan akan transfusi darah[20] dan dapat mengurangi jumlah kematian (mortalitas).[21]
Tranfusi darah[sunting | sunting sumber]
Beberapa penelitian menunjukkan bahwa melakukan transfusi darah bagi penderita pendarahan gastrointestinal memiliki dampak buruk bagi pasien.[8] Bila kantong darah merah digunakan dalam jumlah yang banyak, perlu dilakukan penambahan trombosit dan plasma beku segar guna mencegah terjadinya koagulopati.[4] Penundaan melakukan transfusi darah juga diperlukan bagi pasien yang memiliki hemoglobin lebih besar dari 7 sampai 8 g/dL dan juga bagi mereka yang menderita penyakit arteri koroner.[7][10] Jika INR lebih besar dari 1,5 hingga 1,8 dengan plasma beku segar atau kompleks protrombin, maka itu dapat menurunkan tingkat kematian (mortalitas).[4][22]
Prosedur[sunting | sunting sumber]
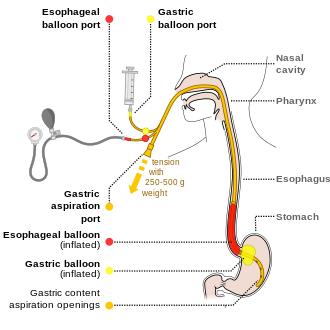
Manfaat versus risiko menempatkan selang nasogastrik pada mereka yang mengalami perdarahan saluran cerna bagian atas tidak ditentukan.[4] Sangat disarankan untuk melakukan endoskopi dalam 24 jam,[4] selain dari manajemen medis yang sudah diterapkan.[23] Beberapa perawatan endoskopi yang bisa dilakukan ialah memberikan injeksi epinefrin, ligasi pita, skleroterapi, dan lem fibrin, sesuai pada kondisi pendarahan pasien.[1] Prokinetic agents such as erythromycin before endoscopy can decrease the amount of blood in the stomach and thus improve the operators view.[4]
Beberapa kasus direkomendasikan untuk melakukan dua kali endoskopi secara rutin dalam sehari, sesuai kebutuhan pengobatan pasien.[24]Pemberian Penghambat pompa proton, perlu dilakukan bagi pasien risiko tinggi mengalami pendarahan,[4] dan dosisnya sesuai kebutuhan.[25] Pasien risiko tinggi pendarahan sangat dianjurkan untuk dirujuk ke rumah sakit setidaknya dalam 72 jam.[4] Sementara bagi pasien berisiko rendah yang mengalami perdarahan berulang-ulang, diizinkan untuk dalam setelah 24 jam melakukan endoskopi.[4] Jika berbagai pengobatan tidak efisien atau tidak tersedia, maka dianjurkan unutk melakukan esophageal balloon tamponade.[1] Meskipun cara ini memiliki tingkat keberhasilan hingga 90%, beberapa kasus menyebabkan adanya komplikasi seperti aspirasi dan juga perforasi esofagus.[1]
Melakukan Kolonoskopi bermanfaat dalam melakukan diagnosa dan mengobati perdarahan gastrointestinal bawah. Beberapa teknik yang dapat yaitu pemotongan, kauterisasi, dan skleroterapi.[1] Dibutuhkan waktu minimal enam jam sebagai persiapan sebelum melakukan kolonoskopi.[26] Pembedahan lebih sering digunakan bagi penderita pendarahan saluran bawah dibanding pendarahan saluran. Beberapa bagian usus pasien akan dipotong, dan bagian usus yang dipotong ialah sumber masalah terjadinya pendarahan.[1] Embolisasi angiografik dapat diterapkan bagi penderita perdarahan GI atas maupun bawah.[1] Alternatif pengobatan lainnya yaitu Transjugular intrahepatic portosystemic shunt (TIPS) dapat dipertimbangkan untuk dilakukan dalam menangani pendarahan gastrointestinal.[13]
Prognosa[sunting | sunting sumber]
Tingkat kematian penderita perdarahan GI lebih sering terjadi diakibatkan adanya penyakit lain atau telah mengidap penyakit lainnya daripada kasus pendarahan itu sendiri. Penyakit tersebut termasuk kanker dan juga sirosis.[1] Sementara pasien pendarahan GI yang dirawat inap di rumah sakit, memiliki tingkat kematian hingga 7%.[13] pasien yang telah mendapat pengobatan, namun perdarahan berulang-ulang dapat terjadi antara 7-16% kasus bagi penderita pendarahan GI atas, ada risiko pendarahan lanjutan dalam rentang waktu selama enam minggu.[11] Testing and treating H. pylori if found can prevent re-bleeding in those with peptic ulcers.[4]
Epidemiologi[sunting | sunting sumber]
Perdarahan GI atas dialami oleh sekitar 50 hingga 150 orang per 100.000 orang dewasa setiap tahun.[8] Pendarahan GI atas lebih sering terjadi daripada pendarahan GI bawah, di mana pendarahan GI bawah rata-rata terjadi pada 20 hingga 30 per 100.000 setiap tahun,[1] dan risiko pendarahan ini lebih sering dialami oleh laki-laki, faktor usia juga akan memengaruhinya.[1]
Referensi[sunting | sunting sumber]
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y Westhoff, John (March 2004). "Gastrointestinal Bleeding: An Evidence-Based ED Approach To Risk Stratification". Emergency Medicine Practice. 6 (3). Diarsipkan dari versi asli tanggal 2013-07-22. Diakses tanggal 27 November 2020.
- ^ a b c d e f van Leerdam, ME (2008). "Epidemiology of acute upper gastrointestinal bleeding". Best Practice & Research. Clinical Gastroenterology. 22 (2): 209–24. doi:10.1016/j.bpg.2007.10.011. PMID 18346679.
- ^ a b c d e f g h i j k l m Kim, BS; Li, BT; Engel, A; Samra, JS; Clarke, S; Norton, ID; Li, AE (15 November 2014). "Diagnosis of gastrointestinal bleeding: A practical guide for clinicians". World Journal of Gastrointestinal Pathophysiology. 5 (4): 467–78. doi:10.4291/wjgp.v5.i4.467. PMC 4231512
 . PMID 25400991.
. PMID 25400991.
- ^ a b c d e f g h i j k l m n Jairath, V; Barkun, AN (October 2011). "The overall approach to the management of upper gastrointestinal bleeding". Gastrointestinal Endoscopy Clinics of North America. 21 (4): 657–70. doi:10.1016/j.giec.2011.07.001. PMID 21944416.
- ^ a b c Chavez-Tapia, NC; Barrientos-Gutierrez, T; Tellez-Avila, F; Soares-Weiser, K; Mendez-Sanchez, N; Gluud, C; Uribe, M (September 2011). "Meta-analysis: antibiotic prophylaxis for cirrhotic patients with upper gastrointestinal bleeding–an updated Cochrane review". Alimentary Pharmacology & Therapeutics. 34 (5): 509–18. doi:10.1111/j.1365-2036.2011.04746.x. PMID 21707680.
- ^ a b c Leontiadis, GI; Sreedharan, A; Dorward, S; Barton, P; Delaney, B; Howden, CW; Orhewere, M; Gisbert, J; Sharma, VK; Rostom, A; Moayyedi, P; Forman, D (December 2007). "Systematic reviews of the clinical effectiveness and cost-effectiveness of proton pump inhibitors in acute upper gastrointestinal bleeding". Health Technology Assessment (Winchester, England). 11 (51): iii–iv, 1–164. doi:10.3310/hta11510
 . PMID 18021578.
. PMID 18021578.
- ^ a b c d Wang, J; Bao, YX; Bai, M; Zhang, YG; Xu, WD; Qi, XS (28 October 2013). "Restrictive vs liberal transfusion for upper gastrointestinal bleeding: a meta-analysis of randomized controlled trials". World Journal of Gastroenterology. 19 (40): 6919–27. doi:10.3748/wjg.v19.i40.6919. PMC 3812494
 . PMID 24187470.
. PMID 24187470.
- ^ a b c d Jairath, V; Hearnshaw, S; Brunskill, SJ; Doree, C; Hopewell, S; Hyde, C; Travis, S; Murphy, MF (2010-09-08). Jairath, Vipul, ed. "Red cell transfusion for the management of upper gastrointestinal haemorrhage". Cochrane Database of Systematic Reviews (9): CD006613. doi:10.1002/14651858.CD006613.pub3. PMID 20824851.
- ^ a b "Bleeding in the Digestive Tract". The National Institute of Diabetes and Digestive and Kidney Diseases. September 17, 2014. Diarsipkan dari versi asli tanggal 27 November 2020. Diakses tanggal 6 March 2015.
- ^ a b Salpeter, SR; Buckley, JS; Chatterjee, S (February 2014). "Impact of more restrictive blood transfusion strategies on clinical outcomes: a meta-analysis and systematic review". The American Journal of Medicine. 127 (2): 124–131.e3. doi:10.1016/j.amjmed.2013.09.017. PMID 24331453.
- ^ a b c d e f Cat, TB; Liu-DeRyke, X (September 2010). "Medical management of variceal hemorrhage". Critical Care Nursing Clinics of North America. 22 (3): 381–93. doi:10.1016/j.ccell.2010.02.004. PMID 20691388.
- ^ a b Prasad Kerlin, Meeta; Tokar, Jeffrey L. (6 August 2013). "Acute Gastrointestinal Bleeding". Annals of Internal Medicine. 159 (3): ITC2–1, ITC2–2, ITC2–3, ITC2–4, ITC2–5, ITC2–6, ITC2–7, ITC2–8, ITC2–9, ITC2–10, ITC2–11, ITC2–12, ITC2–13, ITC2–14, ITC2–15; quiz ITC2–16. doi:10.7326/0003-4819-159-3-201308060-01002. PMID 23922080.
- ^ a b c d e f Palmer, K; Nairn, M; Guideline Development, Group (2008-10-10). "Management of acute gastrointestinal blood loss: summary of SIGN guidelines" (PDF). BMJ (Clinical Research Ed.). 337: a1832. doi:10.1136/bmj.a1832. PMID 18849311. Diarsipkan dari versi asli (PDF) tanggal 2012-06-16. Diakses tanggal 29 November 2020.
- ^ Coleman, CI; Sobieraj, DM; Winkler, S; Cutting, P; Mediouni, M; Alikhanov, S; Kluger, J (January 2012). "Effect of pharmacological therapies for stroke prevention on major gastrointestinal bleeding in patients with atrial fibrillation". International Journal of Clinical Practice. 66 (1): 53–63. doi:10.1111/j.1742-1241.2011.02809.x. PMID 22093613.
- ^ Tsoi, KK; Hirai, HW; Sung, JJ (Aug 5, 2013). "Meta-analysis: comparison of oral vs. intravenous proton pump inhibitors in patients with peptic ulcer bleeding". Alimentary Pharmacology & Therapeutics. 38 (7): 721–8. doi:10.1111/apt.12441. PMID 23915096.
- ^ Sreedharan, A; Martin, J; Leontiadis, GI; Dorward, S; Howden, CW; Forman, D; Moayyedi, P (2010-07-07). Sreedharan, Aravamuthan, ed. "Proton pump inhibitor treatment initiated prior to endoscopic diagnosis in upper gastrointestinal bleeding". Cochrane Database of Systematic Reviews (7): CD005415. doi:10.1002/14651858.CD005415.pub3. PMC 6769021
 . PMID 20614440.
. PMID 20614440.
- ^ Bennett, C; Klingenberg, SL; Langholz, E; Gluud, LL (21 November 2014). "Tranexamic acid for upper gastrointestinal bleeding" (PDF). The Cochrane Database of Systematic Reviews. 11 (11): CD006640. doi:10.1002/14651858.CD006640.pub3. PMC 6599825
 . PMID 25414987.[pranala nonaktif permanen]
. PMID 25414987.[pranala nonaktif permanen]
- ^ Sachar, H; Vaidya, K; Laine, L (November 2014). "Intermittent vs continuous proton pump inhibitor therapy for high-risk bleeding ulcers: a systematic review and meta-analysis". JAMA Internal Medicine. 174 (11): 1755–62. doi:10.1001/jamainternmed.2014.4056. PMC 4415726
 . PMID 25201154.
. PMID 25201154.
- ^ a b Ioannou, G; Doust, J; Rockey, DC (2003). Ioannou, George N, ed. "Terlipressin for acute esophageal variceal hemorrhage". Cochrane Database of Systematic Reviews (1): CD002147. doi:10.1002/14651858.CD002147. PMC 7017851
 . PMID 12535432.
. PMID 12535432.
- ^ Gøtzsche, PC; Hróbjartsson, A (2008-07-16). Gøtzsche, Peter C, ed. "Somatostatin analogues for acute bleeding oesophageal varices". Cochrane Database of Systematic Reviews (3): CD000193. doi:10.1002/14651858.CD000193.pub3. PMC 7043291
 . PMID 18677774.
. PMID 18677774.
- ^ Wells, M; Chande, N; Adams, P; Beaton, M; Levstik, M; Boyce, E; Mrkobrada, M (June 2012). "Meta-analysis: vasoactive medications for the management of acute variceal bleeds". Alimentary Pharmacology & Therapeutics. 35 (11): 1267–78. doi:10.1111/j.1365-2036.2012.05088.x. PMID 22486630.
- ^ Martí-Carvajal, AJ; Karakitsiou, DE; Salanti, G (2012-03-14). Martí-Carvajal, Arturo J, ed. "Human recombinant activated factor VII for upper gastrointestinal bleeding in patients with liver diseases". Cochrane Database of Systematic Reviews. 3 (3): CD004887. doi:10.1002/14651858.CD004887.pub3. PMID 22419301.
- ^ D'Amico, G; Pagliaro, L; Pietrosi, G; Tarantino, I (2010-03-17). d'Amico, Gennaro, ed. "Emergency sclerotherapy versus vasoactive drugs for bleeding oesophageal varices in cirrhotic patients". Cochrane Database of Systematic Reviews (3): CD002233. doi:10.1002/14651858.CD002233.pub2. PMC 7100539
 . PMID 20238318.
. PMID 20238318.
- ^ Barkun AN, Bardou M, Kuipers EJ, Sung J, Hunt RH, Martel M, Sinclair P (2010). "International consensus recommendations on the management of patients with nonvariceal upper gastrointestinal bleeding". Ann. Intern. Med. 152 (2): 101–13. doi:10.7326/0003-4819-152-2-201001190-00009
 . PMID 20083829.
. PMID 20083829.
- ^ Wu, LC; Cao, YF; Huang, JH; Liao, C; Gao, F (2010-05-28). "High-dose vs low-dose proton pump inhibitors for upper gastrointestinal bleeding: a meta-analysis". World Journal of Gastroenterology. 16 (20): 2558–65. doi:10.3748/wjg.v16.i20.2558. PMC 2877188
 . PMID 20503458.
. PMID 20503458.
- ^ "Management of acute lower GI bleeding". University of Pennsylvania Health System (UPHS). Jan 2009. hlm. 6. Diarsipkan dari versi asli tanggal 2013-02-20. Diakses tanggal 2012-04-23.
