Diabetes melitus tipe 2
| Diabetes melitus tipe 2 | |
|---|---|
 | |
| Simbol universal lingkaran biru untuk diabetes.[1] | |
| Informasi umum | |
| Spesialisasi | Kedokteran keluarga, Endokrinologi |
Diabetes melitus tipe 2 atau diabetes tipe 2, yang dahulu disebut diabetes melitus tidak tergantung insulin (Inggris: non-insulin-dependent diabetes melitus, disingkat NIDDM) atau diabetes orang dewasa (Inggris: adult-onset diabetes), merupakan penyakit metabolik yang ditandai dengan kadar glukosa darah yang tinggi, yang diebabkan oleh tubuh yang menolak atau resisten terhadap insulin atau karena kekurangan insulin pada tubuh.[2] Menurut faktornya, penyakit diabetes melitus jenis ini merupakan kebalikan dari diabetes melitus tipe 1, yang ditandai oleh ketiadaan insulin sama sekali akibat rusaknya sel islet di pankreas.[3] Namun pasien dapat mengalami koma hiperosmolar nonketotik.
Tanda dan gejala[sunting | sunting sumber]
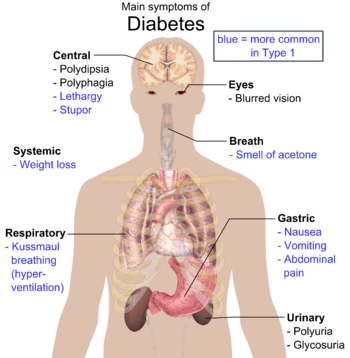
Gejala klasik diabetes antara lain poliuria (sering berkemih), polidipsia (sering haus), polifagia (sering lapar), dan berat badan turun.[4] Gejala lain yang biasanya ditemukan pada saat diagnosis antara lain: adanya riwayat penglihatan kabur, gatal-gatal, neuropati perifer, infeksi vagina berulang, dan kelelahan. Meskipun demikian, banyak orang tidak mengalami gejala apapun pada beberapa tahun pertama dan baru terdiagnosis pada pemeriksaan rutin.Pasien dengan diabetes melitus tipe 2 jarang datang dalam keadaan koma hiperosmolar nonketotik (yaitu kondisi kadar glukosa darah sangat tinggi yang berhubungan dengan menurunnya kesadaran dan tekanan darah rendah).[3]
Komplikasi[sunting | sunting sumber]
Diabetes tipe 2 merupakan penyakit kronik yang berhubungan dengan harapan hidup sepuluh tahun lebih pendek.[5] Hal ini sebagian disebabkan oleh berbagai komplikasi yang menyertai penyakit ini seperti: dua sampai empat kali lipat risiko penyakit kardiovaskular, antara lain penyakit jantung iskemik dan stroke, 20 kali lipat kemungkinan amputasi tungkai bawah, dan meningkatnya angka perawatan rumah sakit.[5] Di negara maju, dan mulai diikuti di negara lainnya, diabetes tipe 2 merupakan penyebab utama kebutaan non-traumatik dan gagal ginjal.[6] Penyakit ini juga banyak dihubungkan dengan meningkatnya risiko disfungsi kognitif dan demensia melalui proses penyakit seperti penyakit Alzheimer dan demensia vaskular.[7] Komplikasi lain meliputi: akantosis nigrikans, disfungsi seksual, dan sering mengalami infeksi.[4]
Penyebab[sunting | sunting sumber]
Diabetes tipe 2 tejadi akibat kombinasi antara gaya hidup dan faktor genetik.[6][8] Terdapat beberapa hal yang dapat dikendalikan, misalnya diet dan kegemukan, tetapi terdapat hal-hal lain yang tidak dapat dikendalikan seperti pertambahan usia, jenis kelamin wanita, dan genetik.[5] Kurang tidur juga dikaitkan dengan diabetes tipe 2.[9] Hal ini diduga terjadi melalui efek kurang tidur terhadap metabolisme.[9] Status gizi seorang ibu selama perkembangan janin dalam kehamilan juga dapat berperan melalui suatu mekanisme yang masih merupakan dugaan yaitu perubahan metilasi DNA.[10]
Gaya hidup[sunting | sunting sumber]
Banyak faktor gaya hidup yang diketahui berperan penting dalam menimbulkan penyakit diabetes tipe 2 termasuk:kegemukan (yang ditentukan berdasarkan indeks massa tubuh yang lebih besar dari tiga puluh), kurangnya kegiatan fisik, asupan gizi yang tidak baik, stres, dan urbanisasi.[5] Kelebihan lemak tubuh dikaitkan dengan 30% kasus diabetes pada pasien keturunan China dan Jepang, 60-80% kasus pada pasien keturunan Eropa dan Afrika, dan 100% kasus pada pasien Indian Pima dan Kepulauan Pasifik.[3] Pasien yang tidak gemuk biasanya memiliki rasio pinggang-pinggulyang besar.[3]
Faktor diet juga mempengaruhi risiko munculnya penyakit diabetes tipe 2. Konsumsi minuman yang mengandung pemanis gula berlebihan juga berhubungan dengan peningkatan risiko.[11][12] Tipe lemak dalam diet juga berpengaruh penting, dengan lemak jenuh dan asam lemak trans bisa meningkatkan risiko, sebaliknya tidak jenuh ganda dan lemak tidak jenuh tunggal menurunkan risiko.[8] Konsumsi beras putih yang terlalu banyak juga tampaknya berperan dalam meningkatkan risiko.[13] Kurang olahraga diyakini menyebabkan 7% kasus.[14]
Genetik[sunting | sunting sumber]
Sebagian besar kasus diabetes melibatkan banyak gen yang masing-masing menyumbangkan pengaruh yang kecil terhadap meningkatnya kemungkinan terjadi diabetes tipe 2.[5] Bila salah satu dari pasangan kembar identik menderita diabetes maka peluang seumur hidup saudara kembarnya terkena diabetes adalah lebih dari 90% sedangkan untuk pasangan kembar tidak identik hanya 25-50%.[3] Hingga tahun 2011, lebih dari 36 gen telah diketahui memberikan pengaruh terhadap munculnya risiko diabetes tipe 2.[15] Gabungan semua gen tersebut baru memberikan kontribusi 10% dari seluruh komponen keturunan dari penyakit ini. Sebagai contoh, alel TCF7L2 meningkatkan risiko timbulnya diabetes sebesar 1,5 kali lipat dan merupakan risiko terbesar varian genetik yang sering dijumpai. Sebagian besar gen yang berhubungan dengan diabetes terlibat dalam fungsi sel beta.[3]
Ada banyak kasus diabetes langka yang muncul akibat abnormalitas satu gen saja (yang dikenal dengan bentuk diabetes monogenik atau "jenis diabetes spesifik lainnya").[3][5] Antara lain maturity onset diabetes of the young (MODY), sindrom Donohue, dan sindrom Rabson-Mendenhall.[5] MODY berjumlah sekitar 1–5 % dari semua kasus diabetes pada kaum muda.[16]
Kondisi Medis[sunting | sunting sumber]
Terdapat banyak pengobatan dan masalah kesehatan lainnya yang merupakan predisposisi terjadinya diabetes.[17] Beberapa pengobatan tersebut antara lain: glukokortikoid, tiazid, beta blocker, antipsikotik atipikal,[18] dan statin.[19] Orang yang pernah mengalami diabetes gestasional mempunyai risiko yang lebih besar untuk mengalami diabetes tipe 2.[4] Masalah kesehatan lain yang berhubungan antara lain: akromegali, sindrom Cushing's, hipertiroidisme,feokromositoma, dan kanker tertentu seperti glukagonoma.[17] Defisiensi testosteronjuga berhubungan dengan diabetes tipe 2.[20][21]
Patofisiologi[sunting | sunting sumber]

Diabetes tipe 2 disebabkan oleh kurangnya produksi insulin oleh sel beta pada keadaan resistensi insulin.[3] Resistensi insulin merupakan ketidakmampuan sel untuk berespon terhadap kadar insulin normal, terutama di dalam otot, hati, dan jaringan lemak.[22] Di hati, insulin biasanya bertugas menekan pelepasan glukosa. Namun, pada keadaan resistensi insulin, hati melepaskan glukosa secara tidak normal ke dalam darah.[5] Proporsi resistensi insulin versus disfungsi sel beta berbeda-beda pada masing-masing individu. Sebagian pasien dapat mengalami resistensi insulin yang nyata dengan hanya sedikit cacat dalam sekresi insulin sementara yang lain dapat mengalami hanya sedikit resistensi insulin namun berkurangnya sekresi insulin secara nyata.[3]
Mekanisme penting lain mungkin berhubungan dengan diabetes tipe 2 dan resistensi insulin antara lain: meningkatnya perombakan lipid di dalam sel lemak, resistensi dan kekurangan inkretin, tingginya kadar glukagon di dalam darah, peningkatan retensi garam dan air oleh ginjal, dan gangguan pengaturan metabolisme olehsistem saraf pusat.[5] Meskipun demikian, tidak semua orang yang mengalami resistensi insulin kemudian terkena diabetes, karena keadaan ini harus juga disertai oleh gangguan sekresi insulin oleh sel beta pankreas.[3]
Diagnosis[sunting | sunting sumber]
Definisi diabetes menurut Organisasi Kesehatan Dunia (untuk tipe 1 dan tipe 2) adalah peningkatan kadar glukosa darah pada satu kali pemeriksaan dengan disertai terdapatnya gejala klinis, atau peningkatan kadar glukosa darah pada dua kali pemeriksaan, dapat berupa:[23]
- glukosa plasma puasa ≥ 7.0 mmol/l (126 mg/dl)
- atau
- dengan suatu tes toleransi glukosa, dua jam setelah pemberian glukosa secara oral, kadar glukosa plasma ≥ 11.1 mmol/l (200 mg/dl)
Kadar glukosa darah sewaktu yang lebih besar dari 11.1 mmol/l (200 mg/dL) disertai dengan gejala yang khas[4] atau kadar glycated hemoglobin (HbA1c) yang lebih besar dari 6.5% adalah metode lain untuk mendiagnosis diabetes.[5] Pada tahun 2009, Komite Para Ahli Internasional (International Expert Committee) yang terdiri dari perwakilan dari American Diabetes Association (ADA), the International Diabetes Federation (IDF), dan European Association for the Study of Diabetes (EASD) merekomendasikan ambang batas HbA1c ≥6.5% digunakan untuk mendiagnosis diabetes. Rekomendasi ini kemudian diadopsi oleh American Diabetes Association pada tahun 2010.[24] Hasil tes positif harus diulang kecuali pasien menunjukkan adanya gejala yang khas dan kadar glukosa darah >11.1 mmol/l (>200 mg/dl).[25]
Ambang batas untuk diagnosis diabetes didasarkan oleh hubungan antara hasil tes toleransi glukosa, glukosa puasa atau HbA1c dan komplikasi seperti masalah retina.[5] Pemeriksaan glukosa darah puasa atau sewaktu lebih dipilih dibandingkan tes toleransi glukosa karena lebih nyaman bagi pasien.[5] Pemeriksaan HbA1c mempunyai kelebihan karena pasien tidak perlu puasa dan hasilnya lebih stabil, tetapi terdapat kekurangan berupa harga yang lebih mahal dibandingkan pemeriksaan glukosa darah.[26] Diperkirakan sejumlah 20% dari penderita diabetes di Amerika Serikat tidak menyadari bahwa mereka mengalami penyakit ini.[5]
Diabetes melitus tipe 2 mempunyai karakterisitk kadar glukosa darah yang tinggi dalam konteks resistensi insulin dan defisiensi insulin relatif.[2] Hal ini bertolak belakang dengan diabetes melitus tipe 1 yang mana terjadi defisiensi insulin absolut akibat kerusakan sel islet di pankreas dan diabetes melitus gestasional yaitu onset baru kadar glukosa darah tinggi yang berhubungan dengan kehamilan.[3]
Diabetes tipe 1 dan tipe 2 dapat dibedakan berdasarkan keadaan yang dimunculkan.[25] Apabila terdapat keraguan diagnosis, pemeriksaan antibody dapat membantu untuk memastikan diagnosis diabetes tipe 1 dan kadar C-peptide dapat membantu untuk memastikan diabetes tipe 2.[27] Diabetes tipe 1 adalah penyakit kekebalan diri, ketika antibodi seseorang menghancurkan sel-sel pankreas penghasil insulin pada tubuh seseorang. Penderita diabetes tipe 1 cenderung kurus, tidak menghasilkan insulin dan membutuhkan suntikan insulin berkali-kali dalam sehari. Banyak diantara pasien ini membawa gen-gen tertentu yang mengkodekan unsur-unsur sistem kekebalan tubuh. Sebaliknya, diabetes tipe 2 melibatkan peningkatan penolakan sel-sel tubuh terhadap insulin yang diproduksi oleh tubuh itu sendiri, sehingga sel-sel gagal mengambil glukosa dengan laju normal. Selama pankreas dapat merespon dengan melepaskan lebih banyak insulin, penolakan sel-sel tersebut dapat diatasi sehingga glukosa darah tetap berada pada kisaran normal. Namun pada akhirnya pankreas akan kelelahan, yang memungkinkan tidak lagi dapat menghasilkan insulin yang cukup untuk menghadapi penolakan tersebut, sehingga kadar glukosa naik dan pasien terserang diabetes. Pasien diabetes tipe 2 ini cenderung obesitas.[28]
Skrining[sunting | sunting sumber]
Tidak terdapat organisasi besar yang merekomendasikan skrining universal untuk diabetes karena belum ada bukti yang menunjukkan bahwa program ini dapat memperbaiki luaran.[29] Skrining direkomendasikan oleh United States Preventive Services Task Force pada orang dewasa yang tidak menunjukkan gejala namun mempunyai tekanan darah lebih tinggi dari 135/80 mmHg.[30] Untuk mereka yang mempunyai tekanan darah lebih rendah, belum terdapat bukti yang cukup kuat untuk merekomendasikan ataupun menolak skrining.[30] Organisasi Kesehatan Dunia hanya merekomendasikan skrining untuk kelompok dengan risiko tinggi.[29] Kelompok dengan risiko tinggi di Amerika Serikat adalah: usia diatas 45 tahun, terdapat saudara pada level pertama dengan diabetes, kelompok etnik tertentu seperti keturunan Amerika Latin, Amerika keturunan Afrika, dan penduduk asli Amerika, riwayat diabetes gestasional,sindrom ovarium polikistik, kelebihan berat badan, dan kondisi yang berhubungan dengan sindrom metabolik.[4]
Pencegahan[sunting | sunting sumber]
Onset diabetes tipe 2 dapat ditunda atau dicegah melalui pengaturan nutrisi dan olahraga yang teratur.[31][32] Perubahan gaya hidup yang intensif dapat menurunkan risiko menjadi setengahnya.[6] Manfaat berolahraga akan tetap terjadi tanpa melihat berapa berat awal seseorang ataupun berapa berat badan yang hilang.[33] Namun, bukti manfaat akibat perubahan diet saja masih terbatas,[34] dengan terdapat sejumlah bukti pada diet tinggi sayuran hijau [35] dan pembatasan konsumsi minuman mengandung gula.[11] Pada mereka yang mengalami gangguan toleransi glukosa, diet dan olahraga saja atau dikombinasikan dengan metformin atau acarbose dapat menurunkan risiko terjadinya diabetes.[6][36] Intervensi gaya hidup lebih efektif dibandingkan metformin.[6]
Tata laksana[sunting | sunting sumber]
Tata laksana diabetes tipe 2 berfokus pada intervensi gaya hidup, menurunkan faktor risiko kardiovaskular lainnya, dan menjaga kadar glukosa darah di dalam kisaran normal.[6] Pemantauan mandiri kadar glukosa darah untuk pasien yang baru didiagnosis diabetes tipe 2 direkomendasikan oleh Pelayanan Kesehatan Nasional Inggris atau British National Health Service pada tahun 2008,[37] meskipun manfaat pemantauan mandiri bagi mereka yang tidak memakai insulin multi dosis masih dipertanyakan.[6][38] Tata laksana berbagai faktor risiko kardiovascular lain, seperti hipertensi, kolesterol tinggi, dan mikroalbuminuria, akan memperbaiki harapan hidup seseorang.[6] Tata laksana tekanan darah tinggi secara intensif (kurang dari 130/80 mmHg) dan bukan hanya tekanan darah standar (kurang dari 140-160/85-100 mmHg) akan memberikan sedikit penurunan risiko stroke namun tidak mempengaruhi risiko kematian secara keseluruhan.[39]
Penurunan gula darah secara intensif (HbA1C<6%) dibandingkan penurunan gula darah standar (HbA1C of 7-7.9%) tampaknya tidak mengurangi mortalitas.[40][41] Tujuan terapi adalah kadar HbA1C kurang dari 7% atau kadar glukosa puasa kurang dari 6.7 mmol/L (120 mg/dL), tetapi target ini dapat berubah setelah konsultasi klinis professional, dengan pertimbangan risiko hipoglikemia dan harapan hidup.[4] Semua pasien diabetes tipe 2 direkomendasikan untuk menjalani pemeriksaanoptalmologi secara rutin.[3]
Gaya Hidup[sunting | sunting sumber]
Olahraga dan pola makan yang sesuai merupakan dasar dari tata laksana diabetes[4] dengan jumlah olahraga yang lebih banyak memberikan hasil yang lebih baik.[42]Olahraga aerobik memberikan penurunan HbA1C dan peningkatan sensitivitas insulin.[42] Latihan tahanan juga bermanfaat dan kombinasi kedua jenis latihan ini mungkin paling efektif.[42] Diet diabetes yang bertujuan untuk menurunkan berat badan juga penting.[43] Walaupun jenis diet yang terbaik untuk mencapai hal ini masih kontroversial[43] diet indeks glikemik rendah telah terbukti dapat memperbaiki kontrol glukosa darah.[44] Biasanya, edukasi yang tepat dapat membantu pasien diabetes tipe 2 mengontrol kadar glukosa darah mereka, setidaknya hingga enam bulan kemudian.[45] Apabila perubahan gaya hidup, pada penderita dengan diabetes ringan, belum menunjukkan perbaikan glukosa darah dalam waktu enam minggu, perlu dipertimbangkan pemberian obat-obatan.[4]
Pengobatan[sunting | sunting sumber]

Tersedia beberapa kelas obat anti-diabetes. Metformin umumnya dianjurkan sebagai terapi lini pertama karena terdapat sejumlah bukti bahwa obat ini menurunkan mortalitas.[6] Obat oral kedua dari kelas yang berbeda dapat digunakan apabila metformin belum cukup.[46] Kelas obat lainnya termasuk: sulfonylurea, nonsulfonylurea secretagogue, penghambat alpha glucosidase, thiazolidinedione, glucagon-like peptide-1 analog, dan penghambat dipeptidyl peptidase-4.[6][47] Metformin sebaiknya tidak digunakan pada pasien dengan gangguan ginjal dan hati yang berat.[4] Pemberian injeksi insulin dapat merupakan tambahan dari pengobatan oral atau juga digunakan tersendiri.[6]
Umumnya sebagian besar pasien pada awalnya tidak membutuhkan insulin.[3] Apabila digunakan, insulin kerja panjang biasanya ditambahkan pada malam hari, dengan pengobatan oral tetap dilanjutkan.[4][6] Dosis kemudian ditingkatkan untuk memberi pengaruh (kadar glukosa darah terkontrol).[6] Apabila insulin yang diberikan malam hari tidak cukup, insulin yang diberikan dua kali sehari dapat memberikan kontrol yang lebih baik.[4] Insulin yang bekerja lama, glargine dan detemir, tidak tampak lebih baik daripada neutral protamine Hagedorn insulin (NPH) tetapi mempunyai biaya pembuatan yang jauh lebih besar, seperti pada tahun 2010, yang tidak hemat biaya.[48] Untuk pasien yang sedang hamil biasanya insulin merupakan pilihan utama.[4]
Pembedahan[sunting | sunting sumber]
Pembedahan penurunan berat badan pada penderita yang gemuk merupakan tata laksana yang efektif untuk diabetes.[49] Banyak yang mampu menjaga kadar glukosa darah dengan sedikit atau bahkan tanpa bantuan obat setelah tindakan pembedahan[50] dan mortalitas jangka panjang juga menurun.[51] Namun, terdapat risiko mortalitas jangka pendek kurang dari 1% yang terjadi akibat pembedahan.[52] Batas indeks massa tubuh agar pembedahan layak dilakukan belum jelas.[51] Namun dianjurkan agar pilihan ini dipertimbangkan bagi penderita yang tidak mampu mengatur berat badan dan kadar glukosa darahnya.[53]
Epidemiologi[sunting | sunting sumber]

no data ≤ 7.5 7.5–15 15–22.5 22.5–30 30–37.5 37.5–45 | 45–52.5 52.5–60 60–67.5 67.5–75 75–82.5 ≥ 82.5 |
Secara global pada tahun 2010 diperkirakan terdapat 285 juta penderita diabetes tipe 2 yang mencakup 90% dari kasus diabetes.[5] Hal ini ekuivalen dengan sekitar 6% dari populasi dewasa dunia.[54] Diabetes umum dijumpai di maju dan di negara berkembang.[5] Namun diabetes jarang dijumpai di negara yang belum berkembang.[3]
Tampaknya perempuan serta kelompok etnis tertentu mempunyai risiko yang lebih besar,[5][55] seperti Asia Selatan, Penduduk kepulauan Pasifik, Amerika Latin, dan Penduduk Asli Amerika.[4] Hal ini dapat disebabkan oleh meningkatnya sensitivitas terhadap gaya hidup Barat pada kelompok etnik tertentu.[56] Diabetes tipe 2 yang dulu dianggap sebagai penyakit orang dewasa, kini mulai banyak didiagnosis pada anak-anak sejalan dengan meningkatnya kegemukan.[5] Diabetes tipe 2 kini didiagnosis sama seringnya dengan diabetes tipe 1 pada remaja di Amerika.[3]
Angka diabetes pada tahun 1985 diperkirakan sejumlah 30 juta, meningkat menjadi 135 juta pada tahun 1995 dan 217 juta pada 2005.[57] Peningkatan ini dipercaya disebabkan terutama oleh bertambah tuanya populasi secara global, berkurangnya olahraga, dan meningkatnya angka kegemukan.[57] Lima negara dengan jumlah pasien diabetes terbesar pada tahun 2000 adalah India dengan 31,7 juta, Tiongkok 20,8 juta, Amerika 17,7 juta, Indonesia 8,4 juta, dan Jepang 6,8 juta.[58] Hal ini dikenal sebagai epidemik global oleh Organisasi Kesehatan Dunia.[59]
Sejarah[sunting | sunting sumber]
Diabetes merupakan salah satu penyakit pertama yang dijelaskan[60] dengan manuskrip Mesir dari c. tahun 1500 SM yang menyinggung "pengosongan urin yang terlalu besar."[61] Dipercaya bahwa kasus pertama yang digambarkan adalah diabetes tipe 1.[61] Dokter India pada sekitar waktu yang sama mengindentifikasi penyakit tersebut dan mengklasifikasikannya sebagai madhumeha atau kencing madu karena menemukan bahwa kencingnya mengundang semut.[61] Istilah "diabetes" yang berarti "melewati" pertama kali digunakan pada tahun 230 SM oleh bangsa Yunani Appollonius dari Memphis.[61] Penyakit ini langka pada masa kerajaan Roma dan Galen berkomentar bahwa dia hanya menemukan dua kasus selama kariernya.[61]
Diabetes tipe 1 dan tipe 2 pertama kali diidentifikasi sebagai dua penyakit yang berbeda pertama kali oleh dokter India Sushruta dan Charaka pada tahun 400-500 M dengan type 1 berhubungan dengan usia muda dan tipe 2 dengan kelebihan berat badan.[61] Istilah "melitus" atau "dari madu" ditambahkan oleh Briton John Rolle di akhir 1700-an untuk membedakan kondisinya dari diabetes insipidus yang juga berhubungan dengan sering buang air kecil.[61] Tata laksana yang efektif tidak berkembang hingga pada awal abad ke-20 ketika orang Kanada Frederick Banting dan Charles Best menemukan insulin pada tahun 1921 dan 1922.[61] Hal ini kemudian diikuti dengan pengembangan insulin NPH kerja panjang pada tahun 1940-an.[61]
Referensi[sunting | sunting sumber]
- ^ "Diabetes Blue Circle Symbol". International Diabetes Federation. 17 March 2006. Diarsipkan dari versi asli tanggal 2007-08-05. Diakses tanggal 2021-01-24.
- ^ a b Kumar, Vinay; Fausto, Nelson; Abbas, Abul K.; Cotran, Ramzi S. ; Robbins, Stanley L. (2005). Robbins and Cotran Pathologic Basis of Disease (edisi ke-7th). Philadelphia, Pa.: Saunders. hlm. 1194–1195. ISBN 0-7216-0187-1.
- ^ a b c d e f g h i j k l m n o Shoback, edited by David G. Gardner, Dolores (2011). Greenspan's basic & clinical endocrinology (edisi ke-9th). New York: McGraw-Hill Medical. hlm. Chapter 17. ISBN 0-07-162243-8.
- ^ a b c d e f g h i j k l m Vijan, S (2010-03-02). "Type 2 diabetes". Annals of internal medicine. 152 (5): ITC31–15; quiz ITC316. doi:10.1059/0003-4819-152-5-201003020-01003. PMID 20194231.
- ^ a b c d e f g h i j k l m n o p q Williams textbook of endocrinology (edisi ke-12th). Philadelphia: Elsevier/Saunders. 2011. hlm. 1371–1435. ISBN 978-1-4377-0324-5.
- ^ a b c d e f g h i j k l m Ripsin CM, Kang H, Urban RJ (2009). "Management of blood glucose in type 2 diabetes melitus". Am Fam Physician. 79 (1): 29–36. PMID 19145963.
- ^ Pasquier, F (2010 Oct). "Diabetes and cognitive impairment: how to evaluate the cognitive status?". Diabetes & metabolism. 36 Suppl 3: S100–5. doi:10.1016/S1262-3636(10)70475-4. PMID 21211730.
- ^ a b Risérus U, Willett WC, Hu FB (2009). "Dietary fats and prevention of type 2 diabetes". Progress in Lipid Research. 48 (1): 44–51. doi:10.1016/j.plipres.2008.10.002. PMC 2654180
 . PMID 19032965.
. PMID 19032965.
- ^ a b Touma, C (2011 Aug). "Does lack of sleep cause diabetes?". Cleveland Clinic journal of medicine. 78 (8): 549–58. doi:10.3949/ccjm.78a.10165. PMID 21807927.
- ^ Christian, P (2010 Mar). "Maternal micronutrient deficiency, fetal development, and the risk of chronic disease". The Journal of nutrition. 140 (3): 437–45. doi:10.3945/jn.109.116327. PMID 20071652.
- ^ a b Malik, VS (2010-03-23). "Sugar Sweetened Beverages, Obesity, Type 2 Diabetes and Cardiovascular Disease risk". Circulation. 121 (11): 1356–64. doi:10.1161/CIRCULATIONAHA.109.876185. PMC 2862465
 . PMID 20308626.
. PMID 20308626.
- ^ Malik, VS (2010 Nov). "Sugar-Sweetened Beverages and Risk of Metabolic Syndrome and Type 2 Diabetes: A meta-analysis". Diabetes Care. 33 (11): 2477–83. doi:10.2337/dc10-1079. PMC 2963518
 . PMID 20693348.
. PMID 20693348.
- ^ Hu, EA (2012-03-15). "White rice consumption and risk of type 2 diabetes: meta-analysis and systematic review". BMJ (Clinical research ed.). 344: e1454. doi:10.1136/bmj.e1454. PMC 3307808
 . PMID 22422870.
. PMID 22422870.
- ^ Lee, I-Min (1 July 2012). "Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy". The Lancet. doi:10.1016/S0140-6736(12)61031-9.
- ^ Herder, C (2011 Jun). "Genetics of type 2 diabetes: pathophysiologic and clinical relevance". European journal of clinical investigation. 41 (6): 679–92. doi:10.1111/j.1365-2362.2010.02454.x. PMID 21198561.
- ^ "Monogenic Forms of Diabetes: Neonatal Diabetes Melitus and Maturity-onset Diabetes of the Young". National Diabetes Information Clearinghouse (NDIC). National Institute of Diabetes and Digestive and Kidney Diseases, NIH. Diarsipkan dari versi asli tanggal 2008-07-04. Diakses tanggal 2008-08-04.
- ^ a b Bethel, edited by Mark N. Feinglos, M. Angelyn (2008). Type 2 diabetes melitus : an evidence-based approach to practical management. Totowa, NJ: Humana Press. hlm. 462. ISBN 978-1-58829-794-5.
- ^ Izzedine, H (2005 Nov). "Drug-induced diabetes melitus". Expert opinion on drug safety. 4 (6): 1097–109. doi:10.1517/14740338.4.6.1097. PMID 16255667.
- ^ Sampson, UK (2011 Jul). "Are statins diabetogenic?". Current opinion in cardiology. 26 (4): 342–7. doi:10.1097/HCO.0b013e3283470359. PMC 3341610
 . PMID 21499090.
. PMID 21499090.
- ^ Saad F, Gooren L (2009). "The role of testosterone in the metabolic syndrome: a review". The Journal of Steroid Biochemistry and Molecular Biology. 114 (1–2): 40–3. doi:10.1016/j.jsbmb.2008.12.022. PMID 19444934.
- ^ Farrell JB, Deshmukh A, Baghaie AA (2008). "Low testosterone and the association with type 2 diabetes". The Diabetes Educator. 34 (5): 799–806. doi:10.1177/0145721708323100. PMID 18832284.
- ^ Diabetes melitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. 2007. hlm. 15. ISBN 978-1-58255-732-8.
- ^ World Health Organization. "Definition, diagnosis and classification of diabetes melitus and its complications: Report of a WHO Consultation. Part 1. Diagnosis and classification of diabetes melitus". Diakses tanggal 29 May 2007.
- ^ American Diabetes, Association (2010). "Diagnosis and classification of diabetes melitus". Diabetes Care. 33 Suppl 1 (Supplement_1): S62–9. doi:10.2337/dc10-S062. PMC 2797383
 . PMID 20042775.
. PMID 20042775.
- ^ a b International Expert, Committee (2009 Jul). "International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes". Diabetes Care. 32 (7): 1327–34. doi:10.2337/dc09-9033. PMC 2699715
 . PMID 19502545.
. PMID 19502545.
- ^ American Diabetes, Association (2012). "Diagnosis and classification of diabetes melitus". Diabetes Care. 35 Suppl 1: S64–71. doi:10.2337/dc12-s064. PMID 22187472.
- ^ Diabetes melitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. 2007. hlm. 201. ISBN 978-1-58255-732-8.
- ^ Diamond, Jared (2017). The World Until Yesterday. Kepustakaan Populer Gramedia. hlm. 538. ISBN 9786024241926.
- ^ a b Valdez R (2009). "Detecting Undiagnosed Type 2 Diabetes: Family History as a Risk Factor and Screening Tool". J Diabetes Sci Technol. 3 (4): 722–6. PMC 2769984
 . PMID 20144319.
. PMID 20144319.
- ^ a b "Screening: Type 2 Diabetes Melitus in Adults". U.S. Preventive Services Task Force. 2008. Diarsipkan dari versi asli tanggal 2014-02-07.
- ^ Raina Elley C, Kenealy T (2008). "Lifestyle interventions reduced the long-term risk of diabetes in adults with impaired glucose tolerance". Evid Based Med. 13 (6): 173. doi:10.1136/ebm.13.6.173. PMID 19043031.
- ^ Orozco LJ, Buchleitner AM, Gimenez-Perez G, Roqué I Figuls M, Richter B, Mauricio D (2008). Mauricio, Didac, ed. "Exercise or exercise and diet for preventing type 2 diabetes melitus". Cochrane Database Syst Rev (3): CD003054. doi:10.1002/14651858.CD003054.pub3. PMID 18646086.
- ^ O'Gorman, DJ (2011 Sep). "Exercise and the treatment of diabetes and obesity". The Medical clinics of North America. 95 (5): 953–69. doi:10.1016/j.mcna.2011.06.007. PMID 21855702.
- ^ Nield L, Summerbell CD, Hooper L, Whittaker V, Moore H (2008). Nield, Lucie, ed. "Dietary advice for the prevention of type 2 diabetes melitus in adults". Cochrane Database Syst Rev (3): CD005102. doi:10.1002/14651858.CD005102.pub2. PMID 18646120.
- ^ Carter, P (2010-08-18). "Fruit and vegetable intake and incidence of type 2 diabetes melitus: systematic review and meta-analysis". BMJ (Clinical research ed.). 341: c4229. doi:10.1136/bmj.c4229. PMC 2924474
 . PMID 20724400.
. PMID 20724400.
- ^ Santaguida PL, Balion C, Hunt D; et al. (2005). "Diagnosis, prognosis, and treatment of impaired glucose tolerance and impaired fasting glucose" (PDF). Evid Rep Technol Assess (Summ) (128): 1–11. PMID 16194123. Diarsipkan dari versi asli (PDF) tanggal 2008-09-10. Diakses tanggal 2013-08-12.
- ^ "Clinical Guideline:The management of type 2 diabetes (update)". Diarsipkan dari versi asli tanggal 2013-12-16. Diakses tanggal 2013-08-12.
- ^ Farmer, AJ (2012 Feb 27). "Meta-analysis of individual patient data in randomised trials of self monitoring of blood glucose in people with non-insulin treated type 2 diabetes". BMJ (Clinical research ed.). 344: e486. PMID 22371867.
- ^ McBrien, K (2012 Aug 6). "Intensive and Standard Blood Pressure Targets in Patients With Type 2 Diabetes Melitus: Systematic Review and Meta-analysis". Archives of internal medicine: 1–8. PMID 22868819.
- ^ Boussageon, R (2011-07-26). "Effect of intensive glucose lowering treatment on all cause mortality, cardiovascular death, and microvascular events in type 2 diabetes: meta-analysis of randomised controlled trials". BMJ (Clinical research ed.). 343: d4169. doi:10.1136/bmj.d4169. PMC 3144314
 . PMID 21791495.
. PMID 21791495.
- ^ Webster, MW (2011 Jul). "Clinical practice and implications of recent diabetes trials". Current opinion in cardiology. 26 (4): 288–93. doi:10.1097/HCO.0b013e328347b139. PMID 21577100.
- ^ a b c Zanuso S, Jimenez A, Pugliese G, Corigliano G, Balducci S (2010). "Exercise for the management of type 2 diabetes: a review of the evidence". Acta Diabetol. 47 (1): 15–22. doi:10.1007/s00592-009-0126-3. PMID 19495557.
- ^ a b Davis N, Forbes B, Wylie-Rosett J (2009). "Nutritional strategies in type 2 diabetes mellitus". Mt. Sinai J. Med. 76 (3): 257–68. doi:10.1002/msj.20118. PMID 19421969.
- ^ Thomas D, Elliott EJ (2009). Thomas, Diana, ed. "Low glycaemic index, or low glycaemic load, diets for diabetes mellitus". Cochrane Database Syst Rev (1): CD006296. doi:10.1002/14651858.CD006296.pub2. PMID 19160276.
- ^ Hawthorne, K.; Robles, Y.; Cannings-John, R.; Edwards, A. G. K.; Robles, Yolanda (2008). Robles, Yolanda, ed. "Culturally appropriate health education for Type 2 diabetes mellitus in ethnic minority groups". Cochrane Database Syst Rev (3): CD006424. doi:10.1002/14651858.CD006424.pub2. PMID 18646153. CD006424.
- ^ Qaseem, A (2012-02-07). "Oral pharmacologic treatment of type 2 diabetes mellitus: a clinical practice guideline from the American College of Physicians". Annals of internal medicine. 156 (3): 218–31. doi:10.1059/0003-4819-156-3-201202070-00011. PMID 22312141.
- ^ American Diabetes, Association (2012). "Standards of medical care in diabetes--2012". Diabetes Care. 35 Suppl 1: S11–63. doi:10.2337/dc12-s011. PMID 22187469.
- ^ Waugh, N (2010 Jul). "Newer agents for blood glucose control in type 2 diabetes: systematic review and economic evaluation". Health technology assessment (Winchester, England). 14 (36): 1–248. doi:10.3310/hta14360. PMID 20646668.
- ^ Picot, J (2009 Sep). "The clinical effectiveness and cost-effectiveness of bariatric (weight loss) surgery for obesity: a systematic review and economic evaluation". Health technology assessment (Winchester, England). 13 (41): 1–190, 215–357, iii–iv. doi:10.3310/hta13410. PMID 19726018.
- ^ Frachetti, KJ (2009 Apr). "Bariatric surgery for diabetes management". Current opinion in endocrinology, diabetes, and obesity. 16 (2): 119–24. doi:10.1097/MED.0b013e32832912e7. PMID 19276974.
- ^ a b Schulman, AP (2009 Sep-Oct). ""Metabolic" surgery for treatment of type 2 diabetes mellitus". Endocrine practice : official journal of the American College of Endocrinology and the American Association of Clinical Endocrinologists. 15 (6): 624–31. doi:10.4158/EP09170.RAR. PMID 19625245.
- ^ Colucci, RA (2011 Jan). "Bariatric surgery in patients with type 2 diabetes: a viable option". Postgraduate Medicine. 123 (1): 24–33. doi:10.3810/pgm.2011.01.2242. PMID 21293081.
- ^ Dixon, JB (2012 Jun 16). "Bariatric surgery for type 2 diabetes". Lancet. 379 (9833): 2300–11. PMID 22683132.
- ^ Meetoo, D (2007 Sep 13-27). "An epidemiological overview of diabetes across the world". British journal of nursing (Mark Allen Publishing). 16 (16): 1002–7. PMID 18026039.
- ^ Abate N, Chandalia M (2001). "Ethnicity and type 2 diabetes: focus on Asian Indians". J. Diabetes Complicat. 15 (6): 320–7. doi:10.1016/S1056-8727(01)00161-1. PMID 11711326.
- ^ Carulli, L (2005 Nov). "Review article: diabetes, genetics and ethnicity". Alimentary pharmacology & therapeutics. 22 Suppl 2: 16–9. doi:10.1111/j.1365-2036.2005.02588.x. PMID 16225465.
- ^ a b Smyth, S (2006 Jan). "Diabetes and obesity: the twin epidemics". Nature Medicine. 12 (1): 75–80. doi:10.1038/nm0106-75. PMID 16397575.
- ^ Wild S, Roglic G, Green A, Sicree R, King H (2004). "Global prevalence of diabetes: estimates for the year 2000 and projections for 2030". Diabetes Care. 27 (5): 1047–53. doi:10.2337/diacare.27.5.1047. PMID 15111519.
- ^ "Diabetes Fact sheet N°312". World Health Organization. 2011. Diakses tanggal 9 January 2012.
- ^ Ripoll, Brian C. Leutholtz, Ignacio (2011-04-25). Exercise and disease management (edisi ke-2nd). Boca Raton: CRC Press. hlm. 25. ISBN 978-1-4398-2759-8.
- ^ a b c d e f g h i editor, Leonid Poretsky, (2009). Principles of diabetes mellitus (edisi ke-2nd). New York: Springer. hlm. 3. ISBN 978-0-387-09840-1.
Pranala luar[sunting | sunting sumber]
| Cari tahu mengenai Diabetes melitus tipe 2 pada proyek-proyek Wikimedia lainnya: | |
| Definisi dan terjemahan dari Wiktionary | |
| Gambar dan media dari Commons | |
| Berita dari Wikinews | |
| Kutipan dari Wikiquote | |
| Teks sumber dari Wikisource | |
| Buku dari Wikibuku | |
- Diabetes melitus tipe 2 di Curlie (dari DMOZ)
- National Diabetes Information Clearinghouse Diarsipkan 2010-02-21 di Wayback Machine.
- Centers for Disease Control (Endocrine pathology)
- Jauhkan Bahaya Diabetes dari Keluarga Kita[pranala nonaktif permanen]
- Diabetes Tipe 2 Diarsipkan 2020-03-21 di Wayback Machine.
- Etiologi Diabetes Melitus Diarsipkan 2020-01-25 di Wayback Machine.
